Artrose heup-knie [richtlijn]
C.2.6 Aanpassingen oefentherapie vanwege comorbiditeit
Bij de besluitvorming voor het al dan niet toepassen van oefen-therapie bij aanwezigheid van comorbiditeit is een beslismodel ontwikkeld. Zie de volgende figuur.
Beslismodel voor het al dan niet toepassen van oefentherapie bij de aanwezigheid van comorbiditeit.
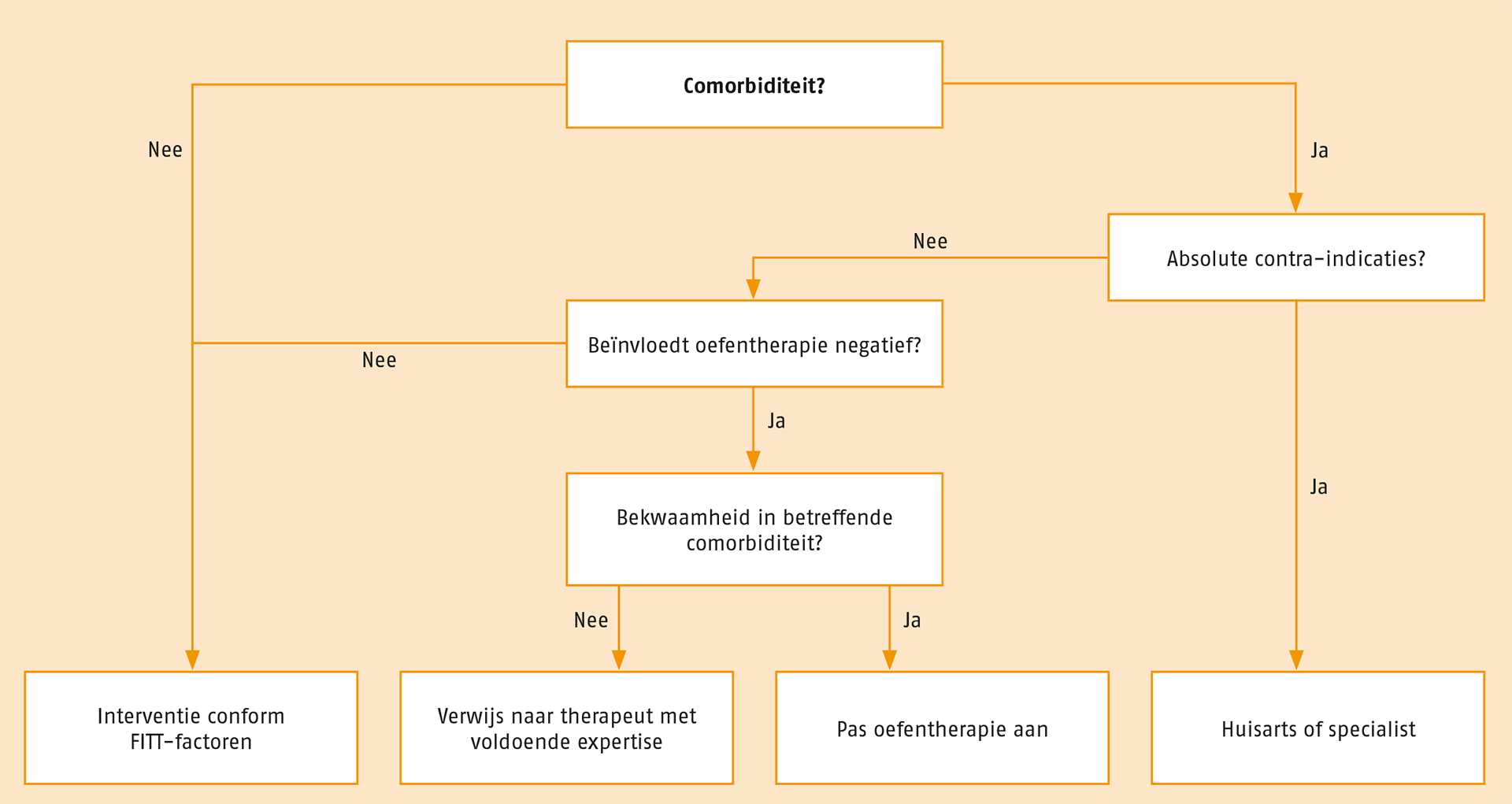
Aanbeveling Indien er aan comorbiditeit gerelateerde absolute contra-indicaties voor oefentherapie aanwezig zijn, pas dan géén oefentherapie toe en verwijs terug naar de huisarts of specialist.
Toevoeging Voorbeelden van contra-indicaties staan in paragraaf B.5.1.
Aanbevelng Indien er geen aan comorbiditeit gerelateerde absolute contra-indicaties aanwezig zijn, maar wel comorbiditeit, dient te worden beoordeeld in hoeverre die comorbiditeit invloed heeft op het fysiek functioneren van de patiënt en de oefentherapie.
Toevoeging Indien de behandelend therapeut de invloed van de comorbiditeit niet kan beoordelen vanwege gebrek aan kennis en vaardigheden, wordt advies gevraagd aan een therapeut die deze invloed wel kan beoordelen of aan de huisarts of behandelend specialist. Hierbij geldt de stelregel 'onbekwaam is onbevoegd'.
Aanbeveling Indien de comorbiditeit invloed heeft op het fysiek functioneren en de toepassing van de oefentherapie (zoals een niet stabiele diabetes mellitus type II die moeilijk met medicatie is in te stellen), pas dan oefentherapie toe met comorbiditeit-specifieke aanpassingen. Hierbij kan bijvoorbeeld het COOA-protocol worden gebruikt. Dit is een protocol waarbij veiligheid met betrekking tot comorbiditeit in acht genomen wordt.
Toevoeging Voor deze aangepaste oefentherapie zijn behalve kennis en vaardigheden met betrekking tot artrose ook specifieke kennis en vaardigheden vereist met betrekking tot deze comorbiditeit(en). Ook hierbij geldt de algemene stelregel 'onbekwaam is onbevoegd'. Indien bij de behandelend therapeut de benodigde kennis en vaardigheden over de aanwezige comorbiditeit onvoldoende aanwezig zijn, dient de therapeut de patiënt te verwijzen naar een therapeut die hierover wel beschikt.
Aanbeveling Indien de comorbiditeit geen of slechts weinig invloed heeft op het fysiek functioneren en de toepassing van de oefentherapie (zoals een hartritmestoornis die goed is ingesteld op medicatie), pas dan oefentherapie toe waarbij de algemene FITT-factoren als uitgangspunt gelden.
Noot 19. Aanpassingen oefentherapie bij aanwezigheid van comorbiditeit
Uitgangsvraag
Welke aanpassingen binnen de oefentherapie worden aanbevolen voor patiënten met heup- of knieartrose indien er sprake is van een of meer vormen van comorbiditeit die invloed hebben op het fysiek functioneren?
Deze uitgangsvraag is beantwoord door middel van een systematisch literatuuronderzoek. De conclusie is gebaseerd op drie RCT’s.[1-3]
Conclusie vanuit de literatuurstudie
Oefentherapie waarin op een systematische manier (volgens het COOA-protocol) aanpassingen worden doorgevoerd bij mensen met knieartrose in combinatie met een comorbiditeit (nl. hartfalen/coronairlijden, COPD, diabetes mellitus type II, hypertensie, obesitas) die invloed heeft op het fysiek functioneren is effectief op het fysiek functioneren en veilig vergeleken met reguliere zorg. De kwaliteit van bewijs is laag.
Overige overwegingen
- Patiënten met heup- en/of knieartrose presenteren zich in de dagelijkse praktijk regelmatig met een combinatie van een of meer vormen van comorbiditeit, een situatie die van invloed kan zijn op de oefentherapie. Voor het bereiken van een optimaal behandelresultaat is het van belang om tijdens de actieve oefentherapie niet alleen rekening te houden met de artrose, maar ook met de comorbiditeit.
- Als een bepaalde vorm van comorbiditeit aanwezig is die het fysiek functioneren belemmert, dient de behandelend therapeut, behalve over kennis en vaardigheden met betrekking tot artrose, over voldoende kennis en vaardigheden te bezitten, over hoe rekening te houden met deze comorbiditeit bij de behandeling. Indien deze kennis en vaardigheden bij de therapeut niet voldoende aanwezig zijn, dan dient de patiënt naar een therapeut doorverwezen te worden bij wie dit wel het geval is.
Aanbeveling
- Indien er aan comorbiditeit gerelateerde absolute contra-indicaties voor oefentherapie aanwezig zijn, pas dan géén oefentherapie toe en verwijs terug naar de huisarts of specialist (voorbeelden van contra-indicaties staan in paragraaf B.5).
- Indien er geen aan comorbiditeit gerelateerde absolute contra-indicaties aanwezig zijn, maar wel comorbiditeit, dient te worden beoordeeld in hoeverre die comorbiditeit invloed heeft op het fysiek functioneren van de patiënt en de oefentherapie.
- Indien de comorbiditeit invloed heeft op het fysiek functioneren en de toepassing van de oefentherapie (zoals een niet stabiele diabetes mellitus type II die moeilijk met medicatie is in te stellen), pas dan oefentherapie toe met comorbiditeit-specifieke aanpassingen. Hierbij kan bijvoorbeeld het COOA-protocol worden gebruikt. Dit is een protocol waarbij veiligheid met betrekking tot comorbiditeit in acht genomen wordt.
- Indien de comorbiditeit geen of slechts weinig invloed heeft op het fysiek functioneren en de toepassing van de oefentherapie (zoals een hartritmestoornis die goed is ingesteld op medicatie), pas dan oefentherapie toe waarbij de algemene FITT-factoren als uitgangspunt gelden.
De restricties en aanpassingen voor oefentherapie bij mensen met heup- en/of knieartrose en comorbiditeit staan in de volgende tabel.
Restricties en aanpassingen oefentherapie bij mensen met heup- en/of knieartrose en comorbiditeit.[1]
| Cardiale problematiek | |
| Restricties | Aanpassingen |
|
|
|
|
|
|
|
|
|
Extra voor hartfalen | |
| Restricties | Aanpassingen |
|
|
|
|
|
|
|
|
|
|
| Algemene aanpassingen | |
| |
|
Diabetes mellitus type II | |
| Restricties | Aanpassingen |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| Algemene aanpassingen | |
| |
|
COPD | |
| Restricties | Aanpassingen |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| Algemene aanpassingen | |
| |
|
Hypertensie | |
| Restricties | Aanpassingen |
|
|
|
|
| Algemene aanpassingen | |
| |
|
Obesitas | |
| Restricties | Aanpassingen |
|
|
|
|
|
|
|
|
|
|
| Algemene aanpassingen | |
| |
Noot 19. Aanpassingen oefentherapie bij aanwezigheid van comorbiditeit
Complete uitgangsvraag volgens PICO
Welke aanpassingen in frequentie, intensiteit, type, duur en vorm binnen de oefentherapeutische interventies (I) worden aanbevolen voor patiënten met heup- of knieartrose indien er sprake is van comorbiditeit (P) ter verbetering van fysiek functioneren (O)?
Zoekstrategie
Er is door het KNGF op 19 december 2016 een zoekactie uitgevoerd in PubMed, EMBASE, Web of Science, Cochrane Library, CENTRAL, EmCare en CINAHL, naar samenvattingen van de literatuur (i.e. systematische literatuurstudies) en randomised controlled trials (RCT’s) met betrekking tot de benodigde aanpassingen binnen oefentherapie vanwege comorbiditeit bij patiënten met heup- en knieartrose (vanaf 2008).
Selectiecriteria systematische review
| Type studie | SR en RCT |
| Type patiënt | volwassenen met een klinische diagnose artrose en comorbiditeit |
| Type interventie | elke vorm van oefentherapie (onafhankelijk van frequentie, intensiteit, type, duur en vorm) |
| Type vergelijking | geen oefentherapie |
| Type uitkomst | fysiek functioneren (door de patiënt gerapporteerde uitkomsten) |
| SR = systematische review; RCT = randomised controlled trial. | |
Zoektermen
| Zoekdatum | 19 december 2016 |
| Geraadpleegde databases | PubMed, EMBASE, Web of Science, Cochrane Library, CENTRAL, EmCare, CINAHL. |
| Algemene zoektermen# | ((“hip osteoarthritis”[tw] OR “knee osteoarthritis”[tw] OR “Osteoarthritis, Knee”[MeSH] OR “Osteoarthritis, Hip”[mesh] OR ((“Osteoarthritis”[Mesh] OR “osteoarthritis”[tw] OR osteoarthrit*[tw] OR “osteoarthrosis”[tw] OR osteoarthro*[tw] OR “degenerative arthritis”[tw] OR degenerative arthriti*[tw] OR “osteoarthrosis deformans”[tw]) AND (“Knee”[Mesh] OR “knee”[tw] OR “knees”[tw] OR “Knee Joint”[Mesh] OR “Hip”[Mesh] OR “hip”[tw] OR “hips”[tw] OR “Hip Joint”[Mesh] OR “menisci”[tw] OR “meniscus”[tw] OR menisc*[tw] OR “coxa”[tw] OR “coxas”[tw] OR “patellofemoral”[tw] OR “Patella”[Mesh] OR patella*[tw])) OR coxarthro*[tw] OR gonarthro*[tw]) AND (exercis*[tw] OR “stretching”[tw] OR “Exercise Therapy”[Mesh] OR “exercise therapy”[tw] OR exercise therap*[tw] OR “Continuous Passive Motion Therapy”[tw] OR “Continuous Passive Movement”[tw] OR “CPM Therapy”[tw] OR “Muscle Stretching Exercises”[tw] OR “Muscle Stretching Exercise”[tw] OR “Static Stretching”[tw] OR “Passive Stretching”[tw] OR “StaticPassive Stretching”[tw] OR “Static Passive Stretching”[tw] OR “Isometric Stretching” [tw] OR “Active Stretching”[tw] OR “Static-Active Stretching”[tw] OR “Static Active Stretching”[tw] OR “Ballistic Stretching”[tw] OR “Dynamic Stretching”[tw] OR “PNF Stretching”[tw] OR “Plyometric Exercise”[tw] OR “Plyometric Exercises”[tw] OR Plyometric Drill*[tw] OR “Plyometric Drills”[tw] OR “Plyometric Training”[tw] OR “Plyometric Trainings”[tw] OR “Stretch-Shortening Exercise”[tw] OR “Stretch Shortening Exercise”[tw] OR “Stretch-Shortening Exercises”[tw] OR “StretchShortening”[tw] OR “Stretch Shortening”[tw] OR “Stretch-Shortening Drills”[tw] OR “Stretch-Shortening Cycle Exercise”[tw] OR “Stretch Shortening Cycle Exercise”[tw] OR “Stretch-Shortening Cycle Exercises”[tw] OR “Resistance Training”[tw] OR “Strength Training”[tw] OR “Weight-Lifting”[tw] OR “Weight Lifting”[tw] OR “Weight-Bearing”[tw] OR “Weight Bearing”[tw] OR “Exercise”[Mesh] OR “Exercise” [tw] OR “Exercises”[tw] OR “Physical Exercise”[tw] OR “Physical Exercises”[tw] OR “Isometric Exercises”[tw] OR “Isometric Exercise”[tw] OR “Aerobic Exercises”[tw] OR “Aerobic Exercise”[tw] OR “Circuit-Based Exercise”[tw] OR “Cool-Down Exercise”[tw] OR “Cool-Down Exercises”[tw] OR “Physical Conditioning”[tw] OR “Running”[tw] OR “Jogging”[tw] OR “Swimming”[tw] OR “Walking”[tw] OR “Warm-Up Exercise”[tw] OR “Warm-Up Exercises”[tw] OR “Physical Exertion”[Mesh] OR “Physical Exertion”[tw] OR “Physical Effort”[tw] OR “Physical Efforts”[tw] OR “Physical Fitness”[Mesh] OR “Physical Fitness”[tw] OR “Physical Endurance”[mesh] OR “Physical Endurance”[tw] OR “Anaerobic Threshold”[tw] OR “Exercise Tolerance”[tw] OR “Exercise Movement Techniques”[Mesh] OR “Exercise Movement”[tw] OR “Bicycling”[tw] OR “Walking” [tw] OR “Motor Activity”[Mesh] OR “Physical Activity”[tw] OR exertion*[tw] OR run* [tw] OR jog*[tw] OR treadmill*[tw] OR swim*[tw] OR bicycl*[tw] OR cycle*[tw] OR cycling[tw] OR walk*[tw] OR row[tw] OR rows[tw] OR rowing[tw] OR muscle strength*[tw]) NOT (“Animals”[mesh] NOT “Humans”[mesh])) |
| # Om reden van efficiëntie zijn de searches voor heup en knie gezamenlijk gestart en vervolgens afzonderlijk afgerond. | |
Gevonden literatuur
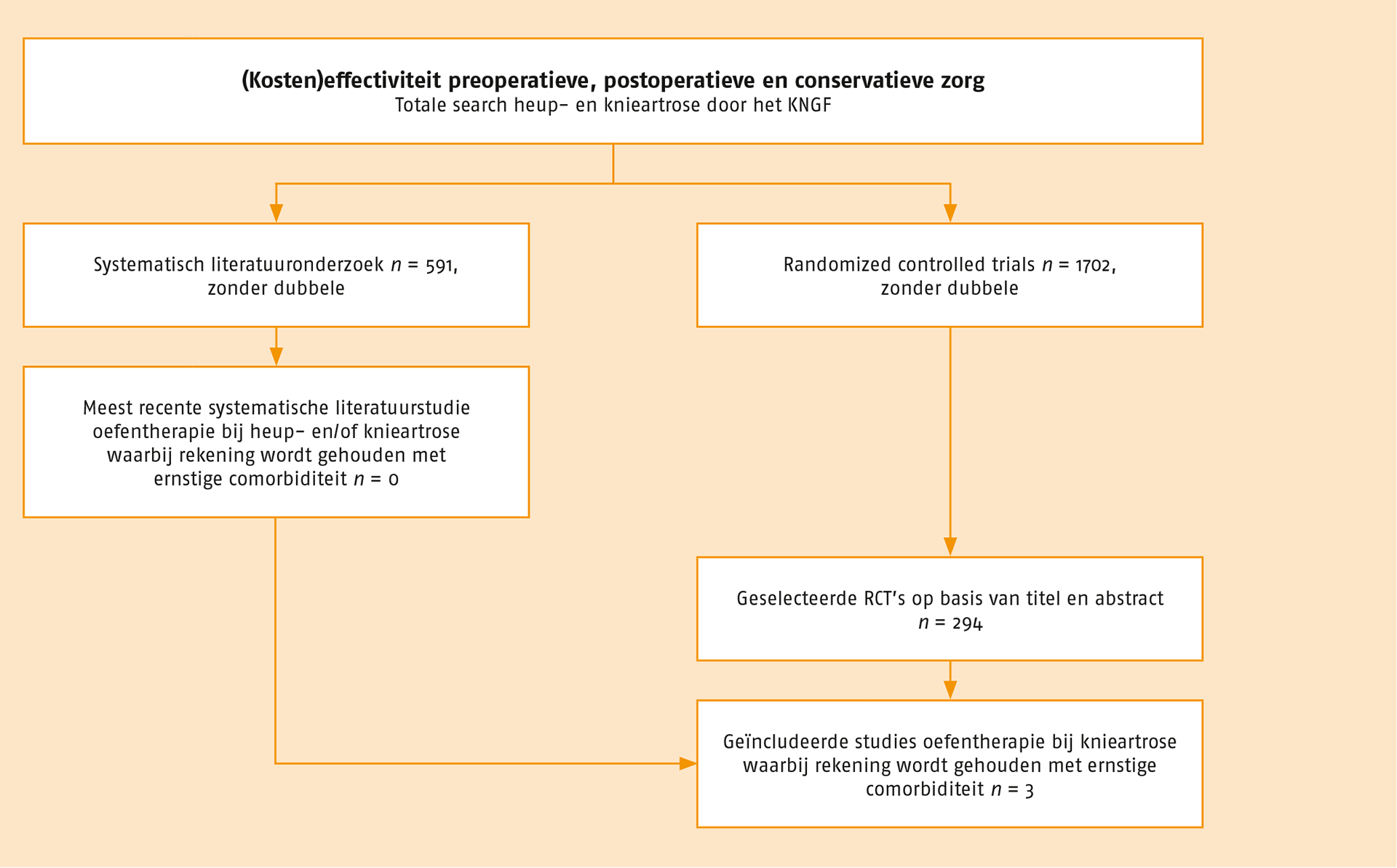
De literatuursearch leverde 591 systematische reviews en 1702 RCT’s op. Deze zoekactie leverde geen systematische review op die zich specifiek richtte op de benodigde aanpassingen binnen oefentherapie vanwege comorbiditeit. Wel zijn er drie RCT’s gevonden die voldeden aan de selectiecriteria bij de uitgangsvraag.[1-3]
Zie de flowchart voor een totaaloverzicht van de systematische literatuurstudie.
Systematische literatuurstudie naar de effectiviteit van aanpassingen van oefentherapie vanwege comorbiditeit.
Beschrijving studies
- de Rooij et al., 2017.[1] De RCT is uitgevoerd in Nederland. Er werden 126 patiënten met knieartrose en comorbiditeit geïncludeerd. De inclusiecriteria voor comorbiditeit omvat de aanwezigheid van een van de volgende aandoeningen: hart- en vaatziekten, hartfalen, diabetes mellitus type 2, ’chronic obstructive pulmonary disease’ (COPD) of obesitas. De patiënten werden gerandomiseerd toegewezen aan twee groepen: de ene groep kreeg oefentherapie (n = 63) waarbij op een systematische manier de oefeningen werden aangepast aan de aard en de ernst van de comorbiditeit en de andere groep kreeg een standaardbehandeling voor artrose en de comorbiditeit (n = 63). Follow-up: 32 weken.
- Schlenk et al., 2011.[2] De RCT is uitgevoerd in de Verenigde Staten. Er werden 26 patiënten met knieartrose en obesitas geïncludeerd. De patiënten werden gerandomiseerd toegewezen aan twee groepen: de ene groep kreeg oefentherapie en coaching voor een actieve leefstijl (n = 13) en de andere groep kreeg gebruikelijke zorg (n = 13). Follow-up: 24 weken.
- Lim et al., 2010.[3] De RCT is uitgevoerd in Korea. Er werden 75 patiënten met knieartrose en overgewicht/obesitas (BMI > 25 kg/m2) geïncludeerd. De patiënten werden gerandomiseerd toegewezen aan drie groepen: één groep kreeg ‘water-based’ oefentherapie (n = 26), één groep ‘land-based’ oefentherapie (n = 25) en één groep kreeg gebruikelijke zorg (n = 24). Follow-up: 8 weken.
Kwaliteit bewijs
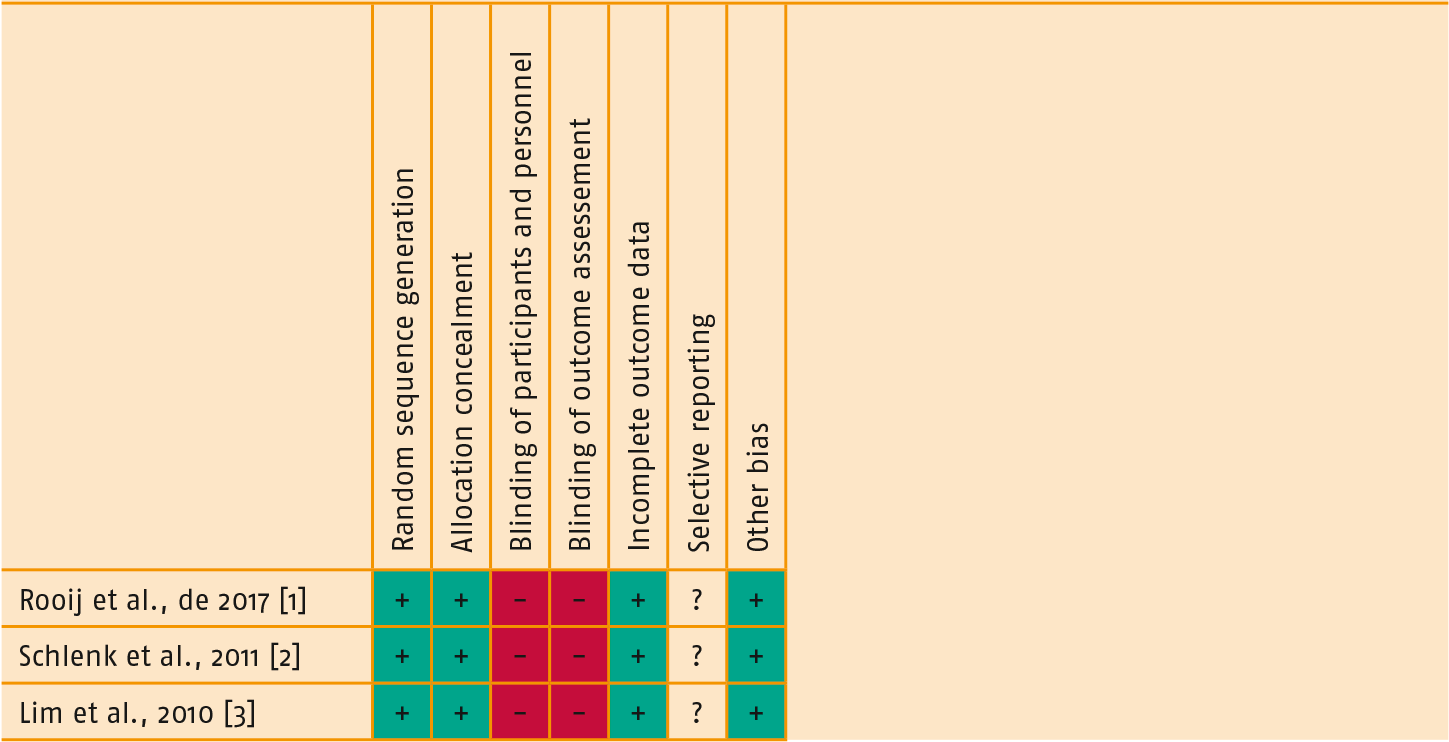
Uitkomstmaat ‘fysiek functioneren’ (door de patiënt gerapporteerde uitkomsten). Nagenoeg alle studies hebben een laag RoB, dus er vindt geen afwaardering plaats op basis van design. Inconsistentie was niet van toepassing en behoefden geen afwaardering. Mate van indirectheid is onbekend, omdat de Rooij et al. verschillende comorbditeiten includeerden en Schlenk et al. en Lim et al. zich specifiek richtten op obesitas; hiervoor is wel afgewaardeerd. Onnauwkeurigheid was van toepassing vanwege het geringe aantal deelnemers (n = 227). De kwaliteit van het bewijs is laag.
Methodologische kwaliteit van de geïncludeerde studies.
Effectiviteit
Uitkomstmaat ‘fysiek functioneren’ (door de patiënt gerapporteerde uitkomsten). De Rooij et al. laten een significant verschil in effect zien op fysiek functioneren tussen de interventie- en controlegroep. Ook blijkt de interventie veilig te zijn (geen adverse events). De Rooij et al. is de enige geïncludeerde studie die een aangepast protocol voor oefentherapie vergelijkt met gebruikelijk zorg en daarmee op de meest zuivere manier antwoord geeft op deze uitgangsvraag.[1] (tabel 19.4)
De studies van Schlenk et al. en Lim et al. richtten zich beide specifiek op de obese patiëntenpopulatie met knie-artrose, en vinden geen significant verschil in effect op fysiek functioneren tussen de interventie- en controle-groepen.[2,3] Deze studies tonen aan dat oefentherapie haalbaar is bij de obese patiënt met knieartrose en dat oefentherapie het fysiek functioneren verbetert in de loop van de tijd.
Evidencetabel kosteneffectiviteit oefentherapie bij heup- en/of knieartrose in de conservatieve fase.
| Aantal studies | GRADE | Aantal patiënten en effectenschattingend | Kwaliteit van bewijs | ||||||
|
| Designa | Inconsistentieb | Indirectheid | Onnauwkeurigheidc | Overig |
|
| ||
| Outcome QALY | |||||||||
| 3, n = 227 | laag RoB | nee | ja | ja, n = 227 | nee | De Rooij et al. laten een significant verschil in effect zien op fysiek functioneren tussen de interventie- en controlegroep. [1] De studies van Schlenk et al.[2] en Lim et al.[3] richten zich beide specifiek op de obese patiëntenpopulatie met knieartrose, en vinden geen significant verschil in effect op fysiek functioneren tussen de interventie- en controlegroepen.[2,3] | laag1 | ||
| a Laag risico op bias (RoB): randomisatie adequaat + allocation concealed + intention to treat (ITT); hoog RoB: < 3 items laag risico; matig RoB: overige. b I2 > 40%; c Dichotome uitkomstmaat populatie (n > 300); continue uitkomstmaat populatie (n > 400); d Positief: effect is in het voordeel van oefentherapie. | |||||||||
1. de Rooij M, van der Leeden M, Cheung J, et al. Efficacy of tailored exercise therapy on physical functioning in patients with knee osteoarthritis and comorbidity: a randomized controlled trial. Arthritis Care Res (Hoboken). 2017;69(6):807-16.
2. Schlenk EA, Lias JL, Sereika SM, et al. Improving physical activity and function in overweight and obese older adults with osteoarthritis of the knee: a feasibility study. Rehabil Nurs. 2011;36(1):32-42.
3. Lim JY, Tchai E, Jang SN, et al. Effectiveness of aquatic exercise for obese patients with knee osteoarthritis: a randomized controlled trial. PM R. 2010;2(8):723-31; quiz 793.
Algemene informatie
Diagnostisch proces
Therapeutisch proces
- C.1 Voorlichting en advies
- C.2 Oefentherapie
- C.2.1 Conservatieve fase
- C.2.2 Preoperatieve fase gewrichtsvervanging vanwege heup- en/of knieartrose
- C.2.3 Postoperatieve fase na gewrichtsvervanging vanwege heupartrose
- C.2.4 Postoperatieve fase na gewrichtsvervanging vanwege knieartrose
- C.2.5 FITT-factoren
- C.2.6 Aanpassingen oefentherapie vanwege comorbiditeit
- C.2.7 Aanpassingen oefentherapie vanwege inadequate pijncoping
- C.3 Niet-oefentherapeutische interventies
- Massage
- TENS
- Continuous passive motion
- Elektromagnetisch veld
- Low level laser therapie
- Passieve mobilistaties
- Shockwave
- Taping
- Thermotherapie
- Ultrageluid
- C.4 Evaluatie en afsluiting therapeutisch proces
