Artrose heup-knie [richtlijn]
B.1 Klinische diagnose
De klinische diagnose heup- en/of knieartrose wordt gesteld op basis van een anamnese en lichamelijk onderzoek. Daarbij worden de klinische classificatiecriteria gebruikt van de ‘American College of Rheumatology’ (ACR). Deze staan in de volgende tabel.
Klinische classificatiecriteria* voor heup- en knieartrose van de ACR
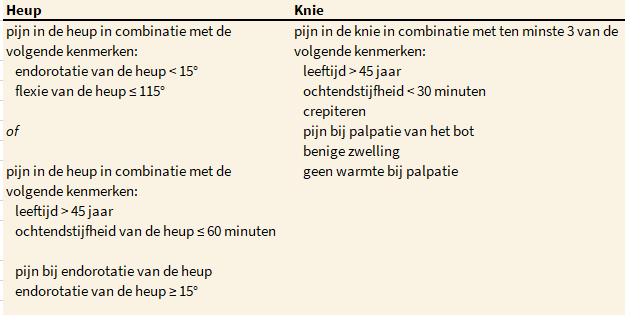 .
.
* Het gaat bij deze criteria om pijn bij endorotatie zonder dat er een bewegingsbeperking aanwezig is.
Alhoewel de klinische classificatiecriteria geen diagnostische criteria zijn, kunnen ze wel behulpzaam zijn bij het herkennen van specifieke klinische kenmerken van heup- en knieartrose. Voor het stellen van de klinische diagnose is het maken van een röntgenfoto niet geïndiceerd.
Noot 5. Klinische diagnose
Uitgangsvraag
Hoe wordt de diagnose gesteld bij mensen met heup- en knieartrose?
Deze vraag is beantwoord door te beschrijven op welke wijze de klinische diagnose heup- en/of knieartrose gesteld kan worden. Hierbij is (wetenschappelijke) literatuur gebruikt.
De klinische diagnose heup- en/of knieartrose wordt gesteld op basis van anamnese en lichamelijk onderzoek en de klinische classificatiecriteria zoals opgesteld door het ‘American College of Rheumatology’ (ACR).[1,2]
De klinische diagnose kan gesteld worden zonder dat röntgendiagnostiek wordt verricht.[3,4]
De criteria voor het stellen van de diagnose heup- of knieartrose op grond van zowel klinische als radiologische kenmerken zijn ontwikkeld in de tweedelijnssetting en kunnen daardoor in de eerste lijn minder valide zijn (zie de volgende tabel).
Klinische, radiologische en laboratoriumclassificatiecriteria voor heup- en knieartrose.[1,2]
| Heup | Knie |
| pijn in de heup en ten minste 2 van de volgende kenmerken:
| pijn in de knie en ten minste 5 van 9 kenmerken:
|
Indien er twijfel bestaat over de diagnose of een andere aandoening wordt vermoed, kan conventioneel röntgenonderzoek verricht worden en/of laboratoriumonderzoek om een inflammatoire gewrichtsaandoening zoals reumatoïde artritis uit te sluiten. De ontstekingsparameters zijn bij artrose niet afwijkend; bij reumatoïde artritis (RA) zijn ze dat wel. Bij RA is de bloedbezinking of de CRP-spiegel (‘C-reactive protein’) verhoogd. Conventioneel röntgenonderzoek kan gewrichtsspleetversmalling, osteofyten, subchondrale sclerose en cysten zichtbaar maken.[5,6]
Echografisch onderzoek kan in uitzonderlijke gevallen differentiaaldiagnostisch een rol spelen. ‘Magnetic resonance imaging’ (MRI) onderzoek is niet geïndiceerd bij de diagnostiek van heup- of knieartrose in de dagelijkse praktijk. Wel bestaat binnen wetenschappelijk onderzoek veel belangstelling voor MRI, omdat het door middel van MRI aangetoonde beenmergoedeem een voorspeller kan zijn van toename van radiologisch aantoonbare afwijkingen.[5,6]
1. Altman R, Alarcon G, Appelrouth D, et al. The American College of Rheumatology criteria for the classification and reporting of osteoarthritis of the hip. Arthritis Rheum. 1991;34(5):505-14.
3. National Institute for Health and Care Excellence. Osteoarthritis: care and management in adults. NICE clinical guideline 177. London: Royal College of Physicians; 2014.
4. Belo JN, Berg HF, Klein Ikkink AJ, et al. NHG-Standaard Niet-traumatische knieklachten. Utrecht: Nederlands Huisartsengenootschap; 2016.
5. Bijlsma JWJ, van Laar JM. Artrose. Leerboek reumatologie en klinische immunologie. Houten: Bohn Stafleu van Loghum; 2013.
6. Doherty M, Hunter DJ, Bijlsma H, et al. Oxford textbook of osteoarthritis and crystal arthropathy. 3e druk. Oxford: Oxford University Press; 2016.
Algemene informatie
Diagnostisch proces
Therapeutisch proces
- C.1 Voorlichting en advies
- C.2 Oefentherapie
- C.2.1 Conservatieve fase
- C.2.2 Preoperatieve fase gewrichtsvervanging vanwege heup- en/of knieartrose
- C.2.3 Postoperatieve fase na gewrichtsvervanging vanwege heupartrose
- C.2.4 Postoperatieve fase na gewrichtsvervanging vanwege knieartrose
- C.2.5 FITT-factoren
- C.2.6 Aanpassingen oefentherapie vanwege comorbiditeit
- C.2.7 Aanpassingen oefentherapie vanwege inadequate pijncoping
- C.3 Niet-oefentherapeutische interventies
- Massage
- TENS
- Continuous passive motion
- Elektromagnetisch veld
- Low level laser therapie
- Passieve mobilistaties
- Shockwave
- Taping
- Thermotherapie
- Ultrageluid
- C.4 Evaluatie en afsluiting therapeutisch proces
