Beroerte [richtlijn]
C.2.3 Systematisch meten
Systematisch meten’ wordt in de KNGF-richtlijnen beschouwd als een integraal onderdeel van evidence-based practice. Vaste meetmomenten, startend bij het eerste behandelcontact, maken het ziekte- en revalidatiebeloop inzichtelijk. In de volgende tabel staan de geadviseerde meetmomenten beschreven. Voor meetmomenten ten behoeve van het stellen van een functionele prognose wordt verwezen naar Prognosticeren van het functioneren.
Overzicht meetmomenten voor de aanbevolen en optionele meetinstrumenten.
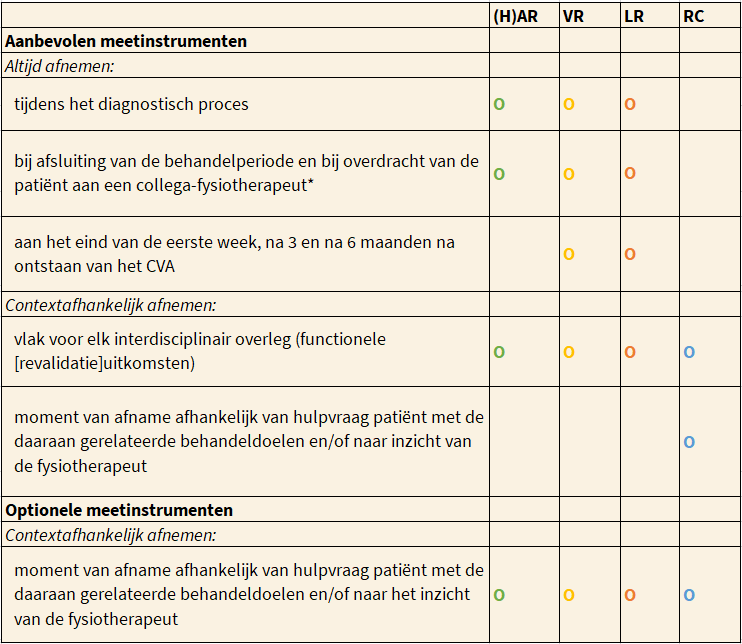
(H)AR = (hyper)acute (revalidatie)fase; VR = vroege revalidatiefase; LR = late revalidatiefase; RC = revalidatie in de chronische fase.
O De fase waarin het aanbevolen/optionele meetinstrument wordt afgenomen. * Dit geldt ook wanneer de patiënt wordt overgedragen aan een collega-fysiotherapeut.
Naast het objectiveren van de status praesens van de patiënt bij het eerste behandelcontact, is het afnemen van meetinstrumenten binnen het klinisch redeneren ook van belang voor het adequaat inschatten en het bijsturen van de gestelde (functionele) doelen (‘goal setting’). Dit is slechts mogelijk bij regelmatig gebruik van betrouwbare en valide meetinstrumenten, die voldoende gevoelig zijn voor het objectiveren van verandering. Dit betekent dat de meetmomenten zich niet beperken tot het diagnostisch proces, maar zich uitstrekken tot in het therapeutisch proces.
In de eerste zes maanden na het CVA: (hyper)acute, vroege en late revalidatiefase
In de eerste zes maanden worden de aanbevolen meetinstrumenten afgenomen tijdens:
- het diagnostisch proces,
- aan het eind van de eerste week,
- na drie maanden en
- na zes maanden.
Ook dienen zij te worden afgenomen bij het
- beëindiging van de behandelperiode (hieronder valt ook het overdragen van de patiënt aan een collega).
Geadviseerd wordt om deze aanbevolen meetinstrumenten tevens te gebruiken vlak voor elk interdisciplinair overleg, op momenten die samenhangen met de hulpvraag van de patiënt met de daaraan gerelateerde behandeldoelen en/of naar het inzicht van de fysiotherapeut. Welke optionele meetinstrumenten relevant zijn, wordt vastgesteld op basis van de hulpvraag van de patiënt en de daaraan gerelateerde behandeldoelen en/of naar het inzicht van de fysiotherapeut.
Zes maanden na het CVA: revalidatie in de chronische fase
Wanneer en hoe vaak metingen in de chronische fase dienen plaats te vinden, wordt sterk bepaald door de veranderingen die tijdens de behandeling worden verwacht of geobserveerd. Zowel de aanbevolen als de optionele meetinstrumenten kunnen worden afgenomen bij aanvang van het fysiotherapeutisch proces en vervolgens op momenten die gerelateerd zijn aan de gestelde behandeldoelen. Het uitgangspunt is dat functionele veranderingen (voor- of achteruitgang) in de chronische fase reden kunnen zijn om de behandeling te continueren, aan te passen, te hervatten of te staken. Voor het monitoren van het functioneren in de chronische fase wordt verwezen naar hoofdstuk D.
De werkgroep formuleerde de volgende aanbeveling:
(15) Systematisch meten (monitoren)
Er zijn aanwijzingen dat het systematisch meten (monitoren) met behulp van betrouwbare en valide meetinstrumenten leidt tot verbetering van het klinisch redeneerproces en de continuïteit van zorg voor patiënten met een CVA.
Context en interpretatie
Elke patiënt met een CVA dient voorafgaand aan het therapeutisch proces systematisch in kaart te worden gebracht in termen van functies, activiteiten en participatie, bij voorkeur met gebruikmaking van betrouwbare, valide en responsieve meetinstrumenten.
Het afnemen van deze meetinstrumenten wordt op vaste momenten herhaald tijdens het therapeutisch proces, om zo het klinisch beloop te objectiveren.
Systematisch meten wordt in de richtlijnen gezien als een integraal onderdeel van evidence-based practice. Door het gestandaardiseerd meten op vaste meetmomenten wordt het ziekte- en revalidatiebeloop inzichtelijk gemaakt. In de volgende tabel staan de geadviseerde meetmomenten beschreven. Voor meetmomenten ten behoeve van het stellen van een functionele prognose wordt verwezen naar .
Overzicht meetmomenten voor voor het stellen van een functionele prognose
| (H)AR | VR | LR | RC | |
| Meetmomenten | ||||
| meetinstrumenten altijd afnemen: | ||||
| < 48 uur | O | O | ||
| Meetinstrumenten afnemen bij ongunstige prognose < 48 uur | ||||
| wekelijks gedurende de eerste maand, en in de daarop volgende periode | O | O | ||
| maandelijks, tot de zesde maand na het CVA | O | |||
| Monitoren verandering (bij incompleet functioneel herstel na zes maanden): | ||||
| O | |||
| (H)AR = (hyper)acute (revalidatie)fase; VR = vroege revalidatiefase; LR = late revalidatiefase; RC = revalidatie in de chronische fase. O De fase waarin het basismeetinstrument/aanbevolen meetinstrument wordt afgenomen. * Dit geldt ook wanneer de patiënt wordt overgedragen aan een collega-fysiotherapeut. | ||||
Naast het objectiveren van de status praesens van de patiënt bij het eerste behandelcontact, is het afnemen van meetinstrumenten binnen het klinisch redeneren ook van belang voor het adequaat inschatten en het bijsturen van de gestelde (functionele) doelen (‘goal setting’). Dit is slechts mogelijk bij regelmatig gebruik van betrouwbare en valide meetinstrumenten, die voldoende gevoelig zijn voor het objectiveren van verandering. Dit betekent dat de meetmomenten zich niet alleen beperken tot het diagnostisch proces, maar ook doorlopen in het therapeutisch proces.
In de eerste zes maanden na het CVA: de (hyper)acute, vroege en late revalidatiefase
In de eerste zes maanden worden de aanbevolen meetinstrumenten afgenomen tijdens:
- het diagnostisch proces,
- aan het eind van de eerste week,
- na drie maanden en
- na zes maanden. Ook dienen zij te worden afgenomen bij
- beëindiging van de behandelperiode (hieronder valt ook het overdragen van de patiënt aan een collega).
Geadviseerd wordt om deze aanbevolen meetinstrumenten tevens te gebruiken vlak voor elk interdisciplinair overleg, op momenten die samenhangen met de hulpvraag van de patiënt met de daaraan gerelateerde behandeldoelen en/of naar inzicht van de fysiotherapeut.
De meetmomenten van de optionele meetinstrumenten worden bepaald naar inzicht van de fysiotherapeut en zullen vaak gerelateerd zijn aan de termijn die gesteld is om bepaalde behandeldoelen te behalen.
Welke aanbevolen meetinstrumenten relevant zijn wordt vastgesteld op basis van de hulpvraag van de patiënt en de daaraan gerelateerde behandeldoelen en/of naar het inzicht van de fysiotherapeut.
Zes maanden na het CVA: revalidatie in de chronische fase
Wanneer en hoe vaak metingen in de chronische fase dienen plaats te vinden, wordt sterk bepaald door de veranderingen die tijdens de behandeling worden verwacht of geobserveerd. Zowel de basismeetinstrumenten als de aanbevolen meetinstrumenten kunnen worden afgenomen bij aanvang van het fysiotherapeutisch proces en vervolgens op momenten die gerelateerd zijn aan de gestelde behandeldoelen. Het uitgangspunt is dat functionele veranderingen (voor- of achteruitgang) in de chronische fase reden kunnen zijn om de behandeling te continueren, aan te passen, te hervatten of te staken. Voor het monitoren van functioneren in de chronische fase wordt verwezen naar hoofdstuk D en tabel 2 en 3 van de Praktijkrichtlijn.
| Op basis van bovenstaande formuleerde de werkgroep de volgende aanbeveling: (15) Systematisch meten (monitoren) Context en interpretatie Elke patiënt met een CVA dient voorafgaand aan het therapeutisch proces systematisch in kaart te worden gebracht in termen van functies, activiteiten en participatie, bij voorkeur met gebruikmaking van betrouwbare, valide en responsieve meetinstrumenten. Het afnemen van deze meetinstrumenten wordt op vaste momenten herhaald tijdens het therapeutisch proces, om zo het klinisch beloop te objectiveren. |
Hoofdstuk A en B
- Alle aanbevelingen
- A Algemene informatie
- A.1 Definitie KNGF-richtlijn
- A.2 Doel
- A.3 Doelgroep
- A.4 Context en gebruik
- A.5 Conceptueel raamwerk richtlijn
- A.5.1 WHO ICF
- A.5.2 Tijdsbeloop
- A.5.3 Het fysiotherapeutisch handelen
- A.6 Opbouw van het interventiehoofdstuk
- B Algemene (behandel)principes en uitgangspunten van fysiotherapie
- B.1 Revalidatie binnen een stroke service
- B.2 Fysiotherapie op de stroke service
- B.3 Intensiteit van oefentherapie
- B.4 Taak- en contextspecificiteit van trainingseffecten
- B.5 Neurologische oefenmethoden c.q. behandelconcepten
- B.6 Motorische leerprincipes
- B.7 Teleconsultatie en telerevalidatie
- B.8 Zelfmanagement
- B.9
- B.10 Valpreventie
Hoofdstuk C en D
- C Diagnostisch proces
- C.1 Verwijzing, aanmelding en anamnese
- C.2 Diagnostische verrichtingen met behulp van meetinstrumenten
- C.2.1 Aanbevolen meetinstrumenten
- C.2.2 Optionele meetinstrumenten
- C.2.3 Systematisch meten
- D Prognosticeren van het functioneren
- D.1 Prognostische determinanten voor functioneel herstel in de eerste zes maanden
- D.1.1 Loopvaardigheid: functioneel herstel in de eerste zes maanden
- D.1.2 Arm-handvaardigheid: functioneel herstel in de eerste zes maanden
- D.1.3 Basale ADL-vaardigheden functioneel herstel in de eerste zes maanden
- D.2 Prognostische determinanten voor verandering in de chronische fase
Hoofdstuk E, F en G
- E Premobilsatiefase
- E.1 Definiëring van premobilisatie
- E.2 Prognose en natuurlijk beloop in de premobilisatiefase
- E.3 Diagnostiek en zorgverlening bij complicaties in de premobilisatiefase
- E.4 Duur van de premobilisatiefase
- E.5 Fysiotherapeutische interventies in de premobilisatiefase
- F Mobilisatiefase
- F.1 Interventies voor loopvaardigheid en andere aan mobiliteit gerelateerde functies en vaardigheden in de mobilisatiefase (niveau 1)
- F.1.1 Vroegtijdige mobilisatie uit bed
- F.1.2 Oefenen van het evenwicht in zit
- F.1.3 Oefenen van het opstaan en gaan zitten
- F.1.4 Oefenen van het evenwicht in stand zonder visuele feedback van een krachtenplatform
- F.1.5 Oefenen van houdingscontrole met visuele feedback tijdens staan op een krachtenplatform
- F.1.6 Oefenen van het evenwicht tijdens verschillende activiteiten
- F.1.7 Loopbandtraining met gewichtsondersteuning
- F.1.8 Robotgeassisteerde looptraining
- F.1.9 Loopbandtraining zonder gewichtsondersteuning
- F.1.10 Looptraining op een vaste ondergrond
- F.1.11 Looptraining met externe auditieve ritmen
- F.1.12 Looptraining in een openbare ruimte
- F.1.13 Training van de mobiliteit in een virtuele omgeving
- F.1.14 Groepstraining met werkstations gericht op lopen en andere aan mobiliteit gerelateerde functies en activiteiten
- F.1.15 Oefenen van lopen en andere aan mobiliteit gerelateerde functies en activiteiten met een mantelzorger
- F.1.16 Spierkrachttraining van het paretische been
- F.1.17 Training van het aerobe uithoudingsvermogen
- F.1.18 Training van het aerobe uithoudingsvermogen in combinatie met spierkrachttraining
- F.1.19 Hydrotherapie
- F.1.20 Interventies ter bevordering van de somatosensorische functies van het paretische been
- F.1.21 Elektrostimulatie van het paretische been
- F.1.22 Elektromyografische biofeedback (EMG-BF) voor het paretische been
- F.2 Interventies voor loopvaardigheid en andere aan mobiliteit gerelateerde functies en vaardigheden in de mobilisatiefase (niveau 2)
- F.2.1 Bilaterale beentraining met ritmische auditieve cueing
- F.2.2 Spiegeltherapie voor het paretische been
- F.2.3 Limb overloading met externe gewichten aan de paretische zijde
- F.2.4 Systematische feedback op loopsnelheid
- F.2.5 Behoud van enkeldorsaalflexie middels een statafel of nachtspalk
- F.2.6 Manuele passieve gewrichtsmobilisaties van de enkel
- F.2.7 Oefeningen voor de bewegingsuitslag van de enkel met behulp van speciaal daarvoor ontwikkelde apparatuur
- F.2.8 Ultrageluid voor het paretische been
- F.2.9 Segmentale spiervibratie bij een voetheffersparese
- F.2.10 Oefenen op een trilplaat
- F.3 Hulpmiddelen ter verbetering van het zich verplaatsen in de mobilisatiefase
- F.3.1 Loophulpmiddelen ter verbetering van de loopvaardigheid
- F.3.2 Beenorthesen ter verbetering van de loopvaardigheid
- F.3.3 Oefenen van zelfstandig rijden in een handbewogen rolstoel
- F.4 Interventies voor arm-handvaardigheid in de mobilisatiefase (niveau 1)
- F.4.1 Therapeutisch positioneren van de paretische arm
- F.4.2 Reflex-inhiberende houdingen en immobilisatietechnieken voor de paretische pols en hand
- F.4.3 Het gebruik van air-splints rondom de paretische arm en hand
- F.4.4 Preventie of behandeling van glenohumerale subluxatie en/of hemiplegische schouderpijn
- F.4.5 Bilaterale armtraining
- F.4.6 (Modified) Constraint-Induced Movement Therapy en immobilisatie
- F.4.7 Robotgeassisteerde training van de paretische arm
- F.4.8 Spiegeltherapie voor de paretische arm en hand
- F.4.9 Training van de paretische arm en hand in een virtuele omgeving
- F.4.10 Elektrostimulatie van de paretische arm en hand
- F.4.11 Elektromyografische biofeedback (EMG-BF) voor de paretische arm en hand
- F.4.12 Spierkrachttraining van de paretische arm en hand
- F.4.13 Fixatie van de romp tijdens training van de paretische arm en hand
- F.4.14 Interventies ter bevordering van de somatosensorische functies van de paretische arm en hand
- F.5 Interventies gericht op arm- handvaardigheid (niveau 2)
- F.5.1
- F.5.2 Subsensorische elektrische en vibratiestimulatie van de paretische arm
- F.5.3 Groepstraining met werkstations gericht op de paretische arm
- F.5.4 Passieve bilaterale armtraining
- F.5.5 Mechanische armtrainer
- F.6 Interventies voor ADL-vaardigheden in de mobilisatiefase
- F.6.1 Vaardigheden van het algemeen dagelijks leven (ADL)
- F.6.2 Training bij dyspraxie ter verbetering van ADL-zelfstandigheid
- F.6.3 Interventies gericht op het (her)leren en hervatten van vrijetijds- of dagbesteding in de thuissituatie
- G Cognitieve revalidatie
- G.1 Cognitieve revalidatie gericht op aandachtsproblemen
- G.2 Cognitieve revalidatie gericht op geheugenproblemen
- G.3 Cognitieve revalidatie gericht op (hemi)neglect
- G.4 Cognitie en aerobe training
