Beroerte [richtlijn]
C.2.2 Optionele meetinstrumenten
Naast de aanbevolen zijn in de richtlijn 23 optionele meetinstrumenten opgenomen, die gebruikt kunnen worden wanneer daarvoor aanleiding is. De fysiotherapeut selecteert deze meetinstrumenten op basis van de hulpvraag van de patiënt met de aan de hulpvraag gerelateerde behandeldoelen en/of handelt naar eigen inzicht. Elk meetinstrument heeft zijn eigen (beperkte) toepasbaarheid en zal, afhankelijk van de ernst van bepaalde symptomen, het moment na het CVA en waar de patiënt wordt verpleegd, kunnen worden gebruikt voor diagnostiek, screening en/of evaluatie.
De optionele meetinstrumenten zijn:
- het Fugl-Meyer Assessment (FMA),
- de Tien-meter looptest (10MLT) met maximale loopsnelheid,
- de Zes-minuten wandeltest (6MWT), eventueel gecombineerd met de ‘Borg Rating of Perceived Exertion’ (Borg RPE),
- de Trunk Impairment Scale (TIS),
- de Timed Up and Go test (TUG),
- de Action Research Arm Test (ARAT),
- de Nine Hole Peg Test (NHPT),
- de Nottingham Extended ADL-index (NEADL),
- de Stroke-Specific Quality of Life scale (SSQOL),
- de Neutrale-0-Methode (NNM) (goniometer),
- de Modified Ashworth Scale (MAS),
- de Erasmus MC modificatie van het (revised) ‘Nottingham Sensory Assessment (EmNSA),
- de National Institutes of Health Stroke Scale (NIHSS),
- de Numeric Pain Rating Scale (NPRS),
- de Falls-Efficacy Scale (FES),
- de Fatigue Severity Scale (FSS),
- de Nottingham Extended ADL-index (NEADL) en
- de Modified Rankin Scale (MRS).
De richtlijn bevat ook vijf optionele meetinstrumenten die met name een signalerende functie hebben voor stoornissen in functies of contextuele factoren die niet direct (primair) tot het behandeldomein van de fysiotherapeut behoren, maar wel invloed kunnen hebben op de behandeling, namelijk:
- de ‘Hospital Anxiety and Depression Scale’ (HADS),
- het ‘Montreal Cognitive Assessment’ (MoCA),
- de ‘O-Letter Cancellation Test’ (O-LCT) en
- de ‘Caregiver Strain Index’ (CSI).
Deze screeningsinstrumenten zijn met name zinvol als er verdenking bestaat op een stoornis of beperking binnen een van bedoelde domeinen, terwijl er op dat moment bij de behandeling geen zorgverlener betrokken is met relevante beroepsspecifieke expertise op desbetreffend(e) domein(en). De uitkomsten van deze metingen kunnen, mits interdisciplinair geïmplementeerd, worden gebruikt voor een duidelijke en transparante communicatie tussen de teamleden, maar ook ter signalering van nog niet ontdekte problemen die niet primair binnen het domein van de fysiotherapeut vallen.
Tot slot is er
- de ‘Cumulative Illness Rating Scale’ (CIRS) die de mate en ernst van multimorbiditeiten classificeert.
In de richtlijn zijn 23 optionele meetinstrumenten opgenomen die gebruikt kunnen worden wanneer daarvoor aanleiding is. Deze meetinstrumenten worden geselecteerd op basis van de hulpvraag van de patiënt met de daaraan gerelateerde behandeldoelen en/of naar eigen inzicht van de fysiotherapeut. De optionele meetinstrumenten staan in de volgende figuur. Een aantal optionele meetinstrumenten is een aanvulling op domeinen die reeds met de aanbevolen meetinstrumenten zijn geobjectiveerd. Het merendeel van deze opetionele meetinstrumenten beslaat echter andere, eveneens relevante, domeinen. Alle meetinstrumenten en de formulieren met de klinimetrische eigenschappen van de instrumenten ten aanzien van patiënten met een CVA zijn beschikbaar via www.meetinstrumentenzorg.nl.
Overzicht van de optionele meetinstrumenten.
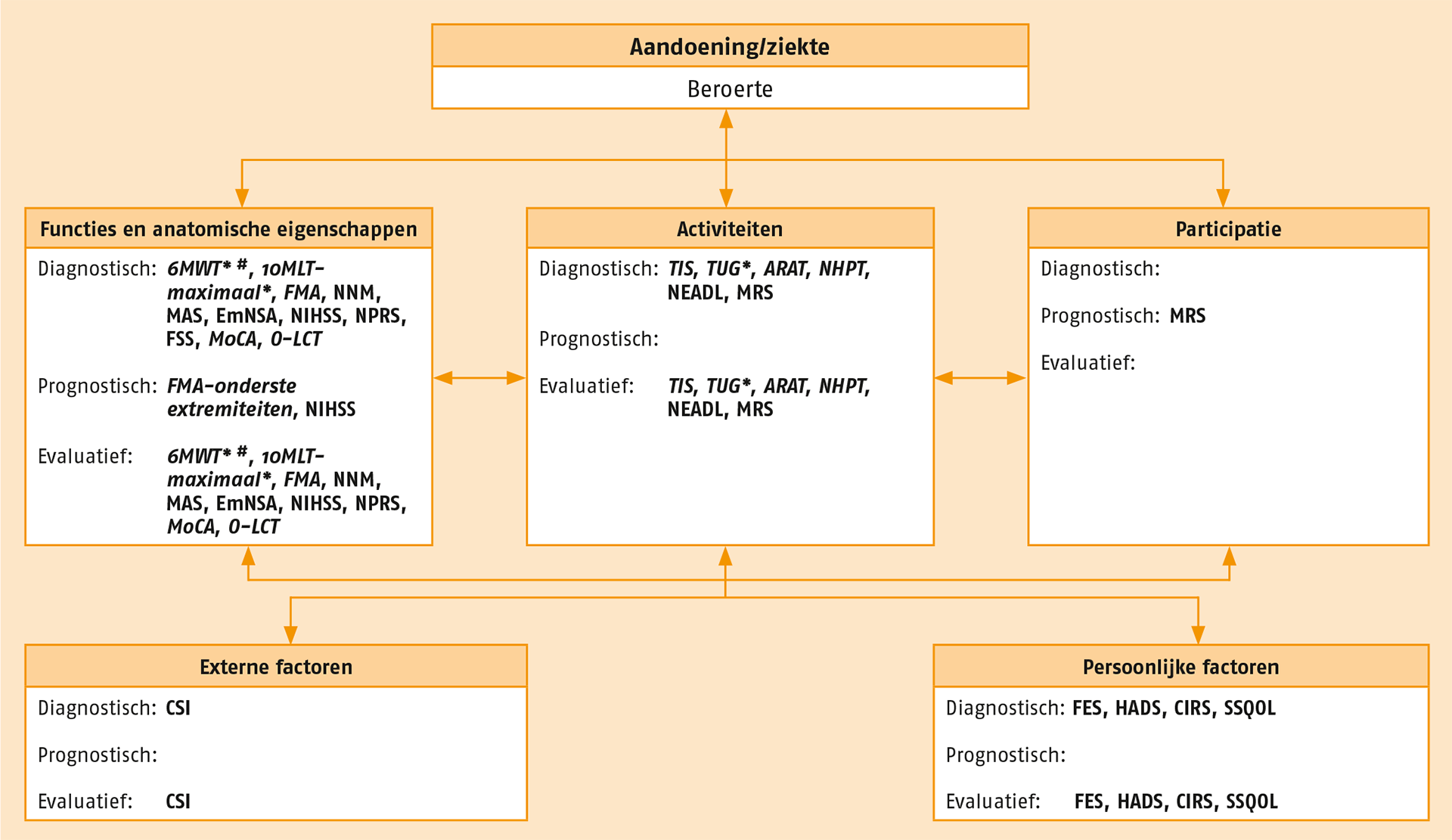
10MLT = Tien-meter looptest; 6MWT = Zes-minuten wandeltest; CIRS = Cumulative Illness Rating Scale; CSI = Caregiver Strain Index; EmNSA = Erasmus MC modificatie van het (revised) Nottingham Sensory Assessment; FES = Falls-Efficacy Scale; FMA = Fugl-Meyer Assessment; FSS = Fatigue Severity Scale; HADS = Hospital Anxiety and Depression Scale; MAS = Modified Ashworth Scale; MoCA = Montreal Cognitive Assessment; MRS = Modified Rankin Scale; NEADL = Nottingham Extended ADL-index; NHPT = Nine Hole Peg Test; NIHSS = National Institutes of Health Stroke Scale; NNM = Goniometer volgens de Neutrale-O-Methode; NPRS = Numeric Pain Rating Scale; O-LCT = O-Letter Cancellation Test; SSQOL = Stroke-Specific Quality of Life scale; TIS = Trunk Impairment Scale; TUG = Timed Up and Go test.
Cursief = performancetest/functietest; niet cursief = vragenlijst/observatielijst.
* Indien FAC ≥ 3. # Eventueel in combinatie met de Borg Rating of Perceived Exertion Scale (Borg RPE).
Bron: Swinkels RAHM, Meerhoff GA, Beekman E, Beurskens AJHM. Raamwerk Klinimetrie voor evidence based products. Amersfoort: KNGF; 2016.
Elk meetinstrument heeft haar eigen (beperkte) toepasbaarheid en zal, afhankelijk van de ernst van bepaalde symptomen, het moment na het CVA en waar de patiënt wordt verpleegd, kunnen worden gebruikt voor diagnostiek, screening en/of evaluatie. Tot de optionele meetinstrumenten behoren:
- het Fugl-Meyer Assessment,
- de Tien-meter looptest met maximale loopsnelheid,
- de Zes-minuten wandeltest, eventueel gecombineerd met de Borg Rating of Perceived Exertion,
- de Trunk Impairment Scale,
- de Timed Up and Go test,
- de Action Research Arm Test,
- de Nine Hole Peg Test,
- de Nottingham Extended ADL-index,
- de Stroke-Specific Quality of Life scale,
- de Neutrale-0-Methode (goniometer),
- de Modified Ashworth Scale,
- de Erasmus MC modificatie van het (revised) Nottingham Sensory Assessment,
- de National Institutes of Health Stroke Scale,
- de Numeric Pain Rating Scale,
- de Falls-Efficacy Scale en
- de Fatigue Severity Scale.
De richtlijn bevat ook vijf optionele meetinstrumenten die met name een signalerende functie hebben voor stoornissen in functies of contextuele factoren die niet direct (primair) tot het behandeldomein van de fysiotherapeut behoren, maar wel invloed kunnen hebben op de behandeling.
Het gaat hierbij om:
- de Hospital Anxiety and Depression Scale,
- het Montreal Cognitive Assessment,
- de O-Letter Cancellation Test en
- de Caregiver Strain Index.
Deze screeningsinstrumenten zijn met name zinvol als er verdenking bestaat op een stoornis of beperking binnen één van deze domeinen, terwijl er op dat moment bij de behandeling geen zorgverlener betrokken is met verdere expertise op desbetreffend(e) domein(en). De uitkomsten van deze metingen kunnen, mits interdisciplinair geïmplementeerd, worden gebruikt voor een duidelijke en transparante communicatie tussen de teamleden, maar ook ter signalering van nog niet ontdekte problemen die niet primair op het domein van de fysiotherapeut liggen.
Tot slot is er
- de Cumulative Illness Rating Scale die de mate en ernst van multimorbiditeiten classificeert.
Hoofdstuk A en B
- Alle aanbevelingen
- A Algemene informatie
- A.1 Definitie KNGF-richtlijn
- A.2 Doel
- A.3 Doelgroep
- A.4 Context en gebruik
- A.5 Conceptueel raamwerk richtlijn
- A.5.1 WHO ICF
- A.5.2 Tijdsbeloop
- A.5.3 Het fysiotherapeutisch handelen
- A.6 Opbouw van het interventiehoofdstuk
- B Algemene (behandel)principes en uitgangspunten van fysiotherapie
- B.1 Revalidatie binnen een stroke service
- B.2 Fysiotherapie op de stroke service
- B.3 Intensiteit van oefentherapie
- B.4 Taak- en contextspecificiteit van trainingseffecten
- B.5 Neurologische oefenmethoden c.q. behandelconcepten
- B.6 Motorische leerprincipes
- B.7 Teleconsultatie en telerevalidatie
- B.8 Zelfmanagement
- B.9
- B.10 Valpreventie
Hoofdstuk C en D
- C Diagnostisch proces
- C.1 Verwijzing, aanmelding en anamnese
- C.2 Diagnostische verrichtingen met behulp van meetinstrumenten
- C.2.1 Aanbevolen meetinstrumenten
- C.2.2 Optionele meetinstrumenten
- C.2.3 Systematisch meten
- D Prognosticeren van het functioneren
- D.1 Prognostische determinanten voor functioneel herstel in de eerste zes maanden
- D.1.1 Loopvaardigheid: functioneel herstel in de eerste zes maanden
- D.1.2 Arm-handvaardigheid: functioneel herstel in de eerste zes maanden
- D.1.3 Basale ADL-vaardigheden functioneel herstel in de eerste zes maanden
- D.2 Prognostische determinanten voor verandering in de chronische fase
Hoofdstuk E, F en G
- E Premobilsatiefase
- E.1 Definiëring van premobilisatie
- E.2 Prognose en natuurlijk beloop in de premobilisatiefase
- E.3 Diagnostiek en zorgverlening bij complicaties in de premobilisatiefase
- E.4 Duur van de premobilisatiefase
- E.5 Fysiotherapeutische interventies in de premobilisatiefase
- F Mobilisatiefase
- F.1 Interventies voor loopvaardigheid en andere aan mobiliteit gerelateerde functies en vaardigheden in de mobilisatiefase (niveau 1)
- F.1.1 Vroegtijdige mobilisatie uit bed
- F.1.2 Oefenen van het evenwicht in zit
- F.1.3 Oefenen van het opstaan en gaan zitten
- F.1.4 Oefenen van het evenwicht in stand zonder visuele feedback van een krachtenplatform
- F.1.5 Oefenen van houdingscontrole met visuele feedback tijdens staan op een krachtenplatform
- F.1.6 Oefenen van het evenwicht tijdens verschillende activiteiten
- F.1.7 Loopbandtraining met gewichtsondersteuning
- F.1.8 Robotgeassisteerde looptraining
- F.1.9 Loopbandtraining zonder gewichtsondersteuning
- F.1.10 Looptraining op een vaste ondergrond
- F.1.11 Looptraining met externe auditieve ritmen
- F.1.12 Looptraining in een openbare ruimte
- F.1.13 Training van de mobiliteit in een virtuele omgeving
- F.1.14 Groepstraining met werkstations gericht op lopen en andere aan mobiliteit gerelateerde functies en activiteiten
- F.1.15 Oefenen van lopen en andere aan mobiliteit gerelateerde functies en activiteiten met een mantelzorger
- F.1.16 Spierkrachttraining van het paretische been
- F.1.17 Training van het aerobe uithoudingsvermogen
- F.1.18 Training van het aerobe uithoudingsvermogen in combinatie met spierkrachttraining
- F.1.19 Hydrotherapie
- F.1.20 Interventies ter bevordering van de somatosensorische functies van het paretische been
- F.1.21 Elektrostimulatie van het paretische been
- F.1.22 Elektromyografische biofeedback (EMG-BF) voor het paretische been
- F.2 Interventies voor loopvaardigheid en andere aan mobiliteit gerelateerde functies en vaardigheden in de mobilisatiefase (niveau 2)
- F.2.1 Bilaterale beentraining met ritmische auditieve cueing
- F.2.2 Spiegeltherapie voor het paretische been
- F.2.3 Limb overloading met externe gewichten aan de paretische zijde
- F.2.4 Systematische feedback op loopsnelheid
- F.2.5 Behoud van enkeldorsaalflexie middels een statafel of nachtspalk
- F.2.6 Manuele passieve gewrichtsmobilisaties van de enkel
- F.2.7 Oefeningen voor de bewegingsuitslag van de enkel met behulp van speciaal daarvoor ontwikkelde apparatuur
- F.2.8 Ultrageluid voor het paretische been
- F.2.9 Segmentale spiervibratie bij een voetheffersparese
- F.2.10 Oefenen op een trilplaat
- F.3 Hulpmiddelen ter verbetering van het zich verplaatsen in de mobilisatiefase
- F.3.1 Loophulpmiddelen ter verbetering van de loopvaardigheid
- F.3.2 Beenorthesen ter verbetering van de loopvaardigheid
- F.3.3 Oefenen van zelfstandig rijden in een handbewogen rolstoel
- F.4 Interventies voor arm-handvaardigheid in de mobilisatiefase (niveau 1)
- F.4.1 Therapeutisch positioneren van de paretische arm
- F.4.2 Reflex-inhiberende houdingen en immobilisatietechnieken voor de paretische pols en hand
- F.4.3 Het gebruik van air-splints rondom de paretische arm en hand
- F.4.4 Preventie of behandeling van glenohumerale subluxatie en/of hemiplegische schouderpijn
- F.4.5 Bilaterale armtraining
- F.4.6 (Modified) Constraint-Induced Movement Therapy en immobilisatie
- F.4.7 Robotgeassisteerde training van de paretische arm
- F.4.8 Spiegeltherapie voor de paretische arm en hand
- F.4.9 Training van de paretische arm en hand in een virtuele omgeving
- F.4.10 Elektrostimulatie van de paretische arm en hand
- F.4.11 Elektromyografische biofeedback (EMG-BF) voor de paretische arm en hand
- F.4.12 Spierkrachttraining van de paretische arm en hand
- F.4.13 Fixatie van de romp tijdens training van de paretische arm en hand
- F.4.14 Interventies ter bevordering van de somatosensorische functies van de paretische arm en hand
- F.5 Interventies gericht op arm- handvaardigheid (niveau 2)
- F.5.1
- F.5.2 Subsensorische elektrische en vibratiestimulatie van de paretische arm
- F.5.3 Groepstraining met werkstations gericht op de paretische arm
- F.5.4 Passieve bilaterale armtraining
- F.5.5 Mechanische armtrainer
- F.6 Interventies voor ADL-vaardigheden in de mobilisatiefase
- F.6.1 Vaardigheden van het algemeen dagelijks leven (ADL)
- F.6.2 Training bij dyspraxie ter verbetering van ADL-zelfstandigheid
- F.6.3 Interventies gericht op het (her)leren en hervatten van vrijetijds- of dagbesteding in de thuissituatie
- G Cognitieve revalidatie
- G.1 Cognitieve revalidatie gericht op aandachtsproblemen
- G.2 Cognitieve revalidatie gericht op geheugenproblemen
- G.3 Cognitieve revalidatie gericht op (hemi)neglect
- G.4 Cognitie en aerobe training
