Oncologie
C.2 Cardiotoxiciteit
Overleg met de behandelend arts over de aanvraag van een maximale inspanningstest met ECG en ademgasanalyse op basis van risicofactoren voor een verminderde cardiale belastbaarheid enklinische besluitvorming. Zie de volgende tabel. 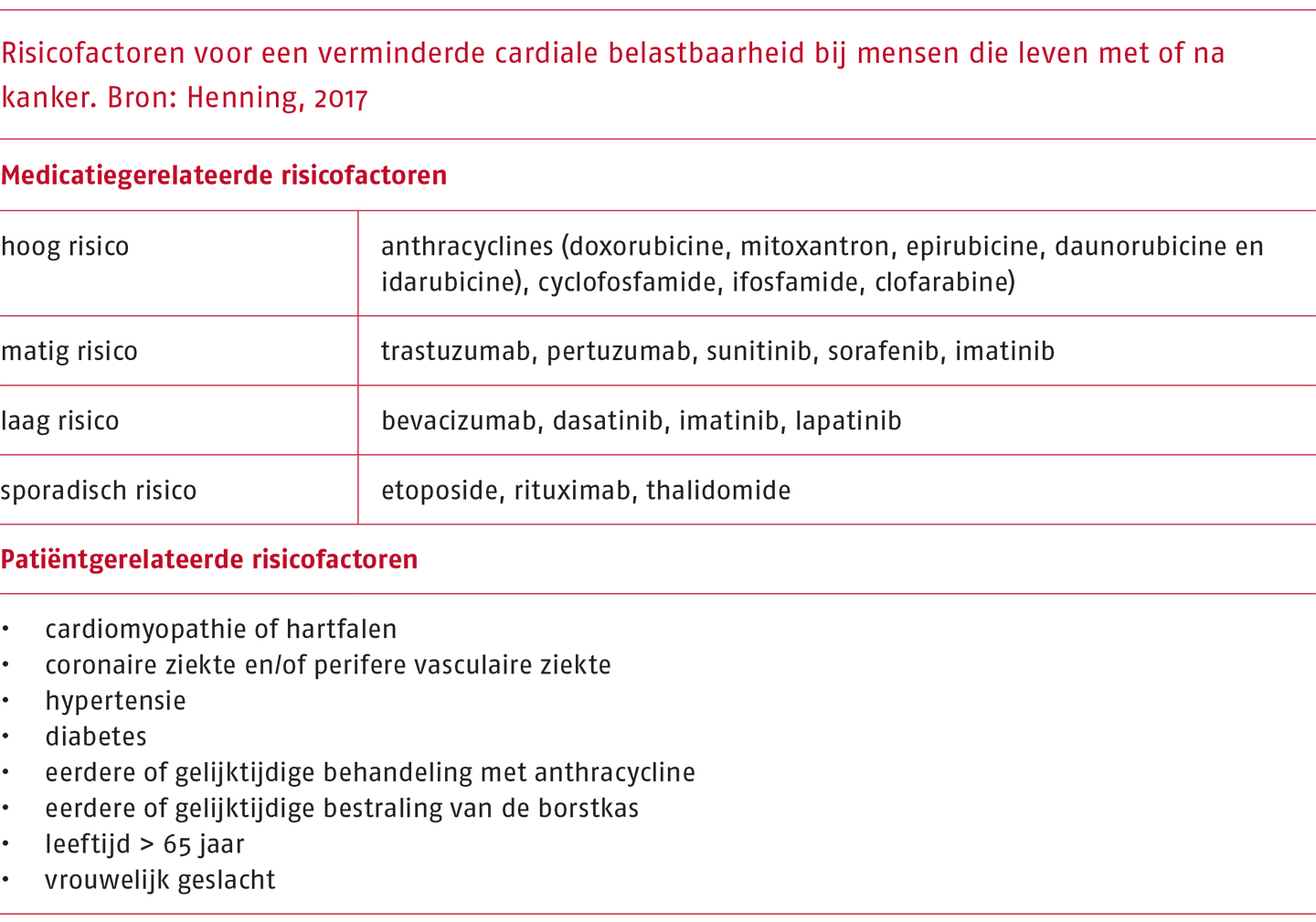
Het diagram ter ondersteuning van de klinische besluitvorming is weergegeven in de volgende figuur.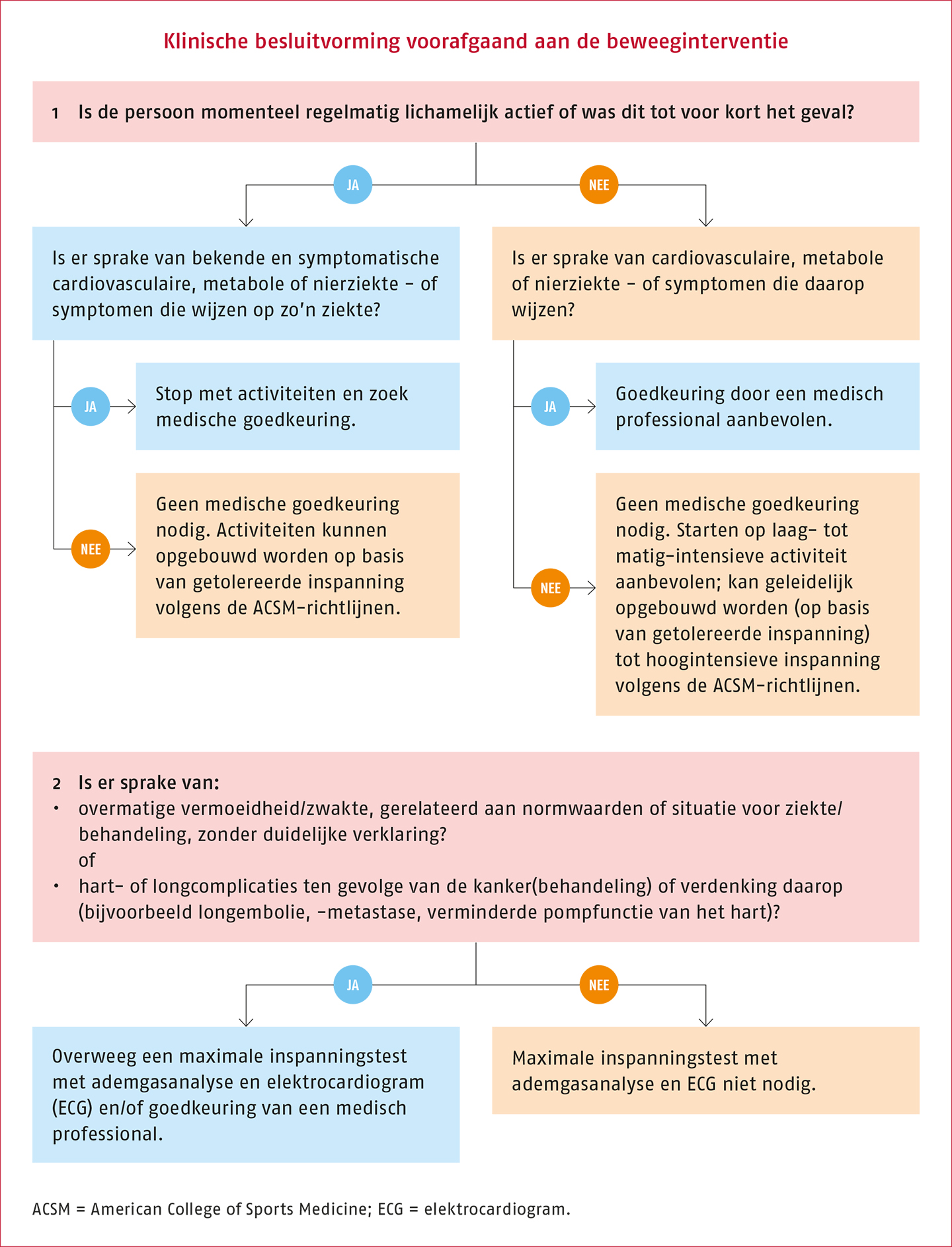
Gebruik de resultaten van de maximale inspanningstest om:
- te bepalen of fysieke training veilig toegepast kan worden;
- limiterende factoren te identificeren;
- een weloverwogen keuze te maken voor therapievormen en de intensiteit van de fysieke training.
Bespreek eventuele risico’s op cardiovasculaire incidenten met de patiënt. Maak voorafgaand aan de start van een beweeginterventie een risico-batenafweging met de patiënt. Weeg hierin mee:
- de risico’s van de beweeginterventie (zoals risico’s op cardiovasculaire incidenten);
- de mate waarin de beweeginterventie kan worden aangepast om de risico’s zoveel mogelijk te minimaliseren;
- potentiële voordelen van de beweeginterventie en de gezondheidsrisico’s van niet bewegen.
Vermijd valsalvamanoeuvres (krachtig ‘vastzetten’ van de adem ter verhoging van intra-abdominale en intrathoracale druk) bij patiënten met cardiovasculaire klachten als gevolg van de kankerbehandeling, in verband met de bijkomende acute verhoging van de bloeddruk.
Aanleiding
De huidige therapieën voor kanker maken overleving van de ziekte op de lange termijn mogelijk. Hoewel een groot deel van de patiënten geneest, hebben veel therapieën cardiotoxische effecten op zowel de korte als de lange termijn. Therapiegerelateerde cardiotoxiciteit kan worden gedefinieerd als symptomen en tekenen van hartfalen na aanvang van het medisch-therapeutisch traject. Deze symptomen hebben invloed op de veiligheid van beweeginterventies. Om therapeuten te ondersteunen in het maken van weloverwogen keuzes is het belangrijk om aanbevelingen te formuleren voor een veilige toepassing van een beweeginterventie voor de patiënt met therapiegerelateerde cardiotoxiciteit.
Uitgangsvraag
Wat is een veilige toepassing van beweeginterventies bij patiënten met therapiegerelateerde cardiotoxiciteit?
Literatuur
Er is weinig wetenschappelijke evidentie over de veiligheid van beweeginterventies voor patiënten met therapiegerelateerde cardiotoxiciteit. Twee gerandomiseerde studies concluderen dat een aerobe beweeginterventie mogelijk veilig is voor patiënten met behandelingsgerelateerd hartfalen. De resultaten van één studie suggereren dat een beweeginterventie met name veilig is voor patiënten die in staat zijn om een beweeginterventie vol te houden. Het is echter niet te beoordelen of bijwerkingen resulteerden in het niet volhouden van de interventie.
Overwegingen
Er is voorzichtigheid geboden bij het aanbieden van een beweeginterventie aan patiënten met therapiegerelateerde cardiotoxiciteit. Aerobe training bij patiënten met verminderde cardiale belastbaarheid kan mogelijk veilig worden uitgevoerd, met name door patiënten die in staat zijn om een beweeginterventie vol te houden. Echter, in de gevonden onderzoeksresultaten zijn meer bijwerkingen gevonden in de interventiegroep met aerobe beweeginterventie dan in de controlegroep (Jones 2014). Hierbij is niet duidelijk of deze bijwerkingen zijn ontstaan als gevolg van de interventie. De therapeut overweegt de inzet van een beweeginterventie in samenspraak met de patiënt, waarbij met de patiënt wordt besproken wat de risico’s zijn en welke winst de beweeginterventie kan opleveren. In een artikel van de Europese Vereniging voor Cardiologie (ESC) is een overzicht te vinden van de meest voorkomende hartproblematiek na medisch-oncologische behandeling (Zamorano 2016).
Een goede inventarisatie van risicofactoren helpt de therapeut om in te schatten of de interventie leidt tot grote risico’s op bijwerkingen en cardiovasculaire voorvallen en om te beoordelen of deze risico’s opwegen tegen eventuele verbetering van de conditie van de patiënt.
In de literatuur zijn hartritmestoornissen, een toename in het aantal klachten of in de ernst van de klachten beschreven als bijwerking. Een overzicht van de risicofactoren is te vinden in het volgende kader.
Risicofactoren voor een verminderde cardiale belastbaarheid (Henning 2017)
Medicatiegerelateerde risicofactoren
- Hoog risico: anthracyclines (doxorubicine, mitoxantron, epirubicine, daunorubicine en idarubicine), cyclofosfamide, ifosfamide, clofarabine
- Matig risico: trastuzumab, pertuzumab, sunitinib, sorafenib, imatinib
- Laag risico: bevacizumab, dasatinib, imatinib, lapatinib
- Sporadisch risico: etoposide, rituximab, thalidomide
Patiëntgerelateerde risicofactoren
- Cardiomyopathie of hartfalen
- Coronaire ziekte en/of perifere vasculaire ziekte
- Hypertensie
- Diabetes
- Eerdere of gelijktijdige behandeling met anthracycline
- Eerdere of gelijktijdige bestraling van de borstkas
- Leeftijd > 65 jaar
- Vrouwelijk geslacht
Zowel de ‘American Heart Association’ (Gilchrist 2019) als de Europese Vereniging voor Cardiologie (ESC; Pelliccia 2021) beschrijft dat door het meten van de maximale inspanningscapaciteit een persoonlijke beweeginterventie op maat opgesteld kan worden die veilig is. Het uitvoeren van een inspanningstest geeft de mogelijkheid om abnormale cardiovasculaire reacties te identificeren die anders niet optreden tijdens normale dagelijkse activiteiten.
‘Cardio Pulmonary Exercise Testing’ (CPET) kan van toegevoegde waarde zijn bij patiënten met beperkte fysieke capaciteit, als er geen vooruitgang wordt geboekt of als er zorgen zijn over de belastbaarheid van de patiënt. De aanvraag van CPET gaat in samenspraak met de (huis)arts. De resultaten van de maximale inspanningstest kunnen gebruikt worden om te bepalen of fysieke training veilig gegeven kan worden, voor het identificeren van limiterende factoren en voor het maken van een weloverwogen keuze tussen therapievormen en de intensiteit van de fysieke training (Campbell 2019).
In wetenschappelijk onderzoek heeft een maximale inspanningstest bij patiënten die leven met of na kanker en die zijn gediagnosticeerd met hartfalen, het risico op eventuele bijwerkingen niet volledig kunnen afdekken. Er is onvoldoende bewijs dat trainen op basis van de resultaten van een inspanningstest effectief is ter vermindering van het risico op cardiovasculaire gebeurtenissen als gevolg van inspanning (Riebe 2015). Daarnaast kan het uitvoeren van een maximale inspanningstest een onnodige belemmering zijn voor het starten van een beweeginterventie. Het risico op cardiovasculaire voorvallen is het hoogst wanneer inactieve patiënten met een cardiovasculaire aandoening hoogintensief fysiek actief zijn. Het is daarom van toegevoegde waarden om:
- het huidige niveau van fysieke activiteit van de patiënt;
- de aanwezigheid van symptomen en/of bekende cardiovasculaire problemen, en
- de gewenste trainingsintensiteit in kaart te brengen.
Een maximale inspanningstest kan overwogen worden op basis van risicofactoren voor een verminderde cardiale belastbaarheid (zie het kader ‘Risicofactoren voor een verminderde cardiale belastbaarheid’). Op basis van de gezondheidsscreening van de ‘American College of Sports Medicine’ en de criteria uit de beslisboom van de richtlijn ‘Medisch Specialistische Revalidatie bij oncologie’ is een diagram opgesteld ter ondersteuning van de klinische besluitvorming voorafgaand aan een beweeginterventie (zie de Praktijkrichtlijn)
De maximale inspanningstest hoeft niet te worden afgenomen indien er een duidelijke klinische aanleiding is dat het testresultaat geen toegevoegde waarde heeft voor het behandelproces. Bij mensen met hartfalen als gevolg van de oncologische behandeling geeft de ejectiefractie mogelijk belangrijke informatie over de belastbaarheid van de patiënt. Als de patiënt slechter presteert dan verwacht, gaat de therapeut op zoek naar de oorzaak daarvan. Op basis van klinische expertise wordt geadviseerd bij verdenking op cardiale risico’s grote krachtinspanning en valsalvamanoeuvres (krachtig ‘vastzetten’ van de adem ter verhoging van intra-abdominale en intrathoracale druk) te vermijden.
Voor duurtraining op lage intensiteit of flexibiliteitsoefeningen is geen uitgebreide beoordeling van de capaciteit vereist (Riebe 2018). Wanneer therapiegerelateerde cardiotoxiciteit de uitvoering van een beweeginterventie bemoeilijkt, is het verstandig de KNGF-richtlijn ‘Hartrevalidatie’ te raadplegen. De therapeut beoordeelt op grond van de richtlijn of doorverwijzing naar een therapeut met voldoende kennis en vaardigheden op het gebied van hartfalen noodzakelijk is.
Er is een systematisch literatuuronderzoek uitgevoerd naar de volgende vraag: Wat is bij mensen die leven met of na kanker en therapiegerelateerde cardiotoxiciteit (P) die een beweeginterventie krijgen (I), in vergelijking met mensen die geen beweeginterventie krijgen (C), het verschil in het aantal bijwerkingen (O)?
Op 19 maart 2021 is met relevante zoektermen een systematische zoekactie uitgevoerd naar gerandomiseerde gecontroleerde studies (RCT’s), systematische reviews en meta-analyses in onder meer de databases MEDLINE, Embase, Cochrane en PEDro. De verantwoording van de zoekactie is opgenomen in bijlage C.2-1.
In de volgende tabel staan de selectiecriteria van de zoekactie.
Karakteristieken van de geïncludeerde studies
Op basis van titel en abstract zijn 60 artikelen geselecteerd waarvan de volledige tekst is beoordeeld. Uiteindelijk zijn twee gerandomiseerde studies geïncludeerd waarin de veiligheid van beweeginterventies bij patiënten met een verminderde cardiale belastbaarheid is onderzocht.
Jones (2014) beschrijft de veiligheid van een aerobe beweeginterventie bij patiënten met kanker en hartfalen. 90 patiënten met een gemiddelde leeftijd van 66 jaar werden gerandomiseerd naar een interventiegroep die een aerobe beweeginterventie kreeg of een controlegroep die standaardzorg kreeg. De beweeginterventie bestond uit drie gesuperviseerde groepssessies van 20 tot 45 minuten per sessie met een intensiteit van 60 tot 70% van de hartslagreserve (HRR) gedurende 12 weken. Daarnaast kregen de deelnemers het advies om vijf dagen per week 40 minuten fysiek actief te zijn met een hartslag van 60 tot 70% van de HRR. Tsai (2019) onderzocht de haalbaarheid van een beweeginterventie bij 25 patiënten tussen de 28 en 76 jaar oud. Deelnemers die gerandomiseerd waren in de interventiegroep konden kiezen tussen een gesuperviseerde beweeginterventie van 16 weken of een niet-gesuperviseerde beweeginterventie van 12 weken. De beweeginterventie bestond in beide gevallen uit drie keer per week duurtraining van 30 minuten per sessie, met een Borgscore van 12.
Door Jones (2014) werd een hogere incidentie van bijwerkingen gerapporteerd in de groep die deelnam aan de beweeginterventie in vergelijking met de groep die standaardzorg kreeg (45% vs. 23%; p = 0,046) in de twee jaar volgend op de interventie. Dit verschil werd veroorzaakt door een hogere incidentie van verergering van hartfalen en ernstige aritmie. Post-hocanalyses suggereren dat patiënten die niet in staat waren om de beweeginterventie vol te houden, een verhoogd risico hebben op ziekenhuisopnames of overlijden in de twee jaar na de interventie. In de studie van Tsai (2019) werden twee bijwerkingen gedocumenteerd die gerelateerd werden aan de beweeginterventie. Bij één deelnemer werden premature ventriculaire contracties geobserveerd tijdens inspanning. Na herevaluatie kreeg de deelnemer toestemming om door te gaan met de beweeginterventie. Een tweede deelnemer ervaarde ernstige vermoeidheid tijdens minimale inspanning. Na onderzoek door de cardioloog kreeg ook deze deelnemer toestemming om de beweeginterventie te hervatten en de deelnemer rapporteerde daarna geen ernstige vermoeidheid meer. In beide studies werd geconcludeerd dat een aerobe beweeginterventie veilig is voor patiënten met behandelingsgerelateerd hartfalen. Jones (2014) rapporteerde hierbij dat een beweeginterventie met name veilig is voor patiënten die in staat zijn om de interventie vol te houden.
Individuele studiekwaliteit
De opzet en uitvoering van de gerandomiseerde studies is beoordeeld met behulp van de risk-of-bias (RoB) tool van de Cochrane Collaboration. De beoordeling van de RoB van de individuele studies is opgenomen als bijlage C.2-2.
Kwaliteit van de gevonden literatuur
De kwaliteit van de studieopzet en de uitvoering van de studie is met twee niveaus verlaagd in verband met de beperkte kwaliteit van de verzamelde data. In een van de studies mochten patiënten die gerandomiseerd waren in de interventiegroep zelf kiezen tussen een gesuperviseerde of niet-gesuperviseerde interventie. Daarnaast werden de bijwerkingen gemonitord op basis van zelfrapportage van de deelnemers en waren de deelnemers zelf op de hoogte van de groep waarnaartoe ze gerandomiseerd waren. In dit geval kan het niet blinderen tot een over- of onderschatting van bijwerkingen hebben geleid. Tussen de twee studies die zijn besproken, bestaat heterogeniteit in de aard van de bijwerkingen die zijn gerapporteerd en in beide gevallen betreft het kleine studies. Er is daarom afgewaardeerd voor inconsistentie en imprecisie. De kwaliteit van het bewijs wordt als zeer laag beoordeeld. Zie voor het GRADE-evidenceprofiel de volgende tabel.
Conclusies op basis van de literatuur
Een aerobe beweeginterventie bij patiënten met therapiegerelateerde cardiotoxiciteit brengt mogelijk een verhoogd risico op bijwerkingen met zich mee. Op basis van de zeer lage kwaliteit van de gevonden literatuur kan er geen uitspraak worden gedaan over de veiligheid van beweeginterventies bij patiënten met cardiotoxiciteit.
Overwegingen
De aanbevelingen worden niet alleen bepaald door bevindingen in de literatuur. Ook andere overwegingen spelen daarbij een rol. De overwegingen betroffen:
Gewenste effecten: Aerobe training bij mensen die leven met of na kanker en die een verminderde cardiale belastbaarheid hebben, kan mogelijk veilig worden uitgevoerd, met name door patiënten die in staat zijn om een beweeginterventie vol te houden.
Ongewenste effecten: Een aerobe beweeginterventie bij mensen die leven met of na kanker en therapiegerelateerde cardiotoxiciteit brengt mogelijk verhoogde risico’s op cardiovasculaire voorvallen met zich mee. Het is niet duidelijk of bijwerkingen ontstaan als gevolg van de beweeginterventie.
Kwaliteit gewenste effecten: De bewijskracht is zeer laag.
Balans tussen gewenste en ongewenste effecten: De balans tussen de gewenste en ongewenste effecten is op basis van de wetenschappelijke evidentie niet goed te beoordelen. Voorzichtigheid is geboden bij het aanbieden van een beweeginterventie.
Waarde aan gewenste effecten: De therapeut bespreekt de inzet van een interventie met de patiënt, waarbij in gezamenlijkheid met de patiënt aan de orde komt wat de risico’s van de beweeginterventie zijn en welke winst die deze interventie kan opleveren.
Variatie in waarde aan gewenste effecten: De verwachte gewenste effecten zijn afhankelijk van de inspanningstolerantie en verwachtingen van de patiënt, de risico-inventarisatie en de haalbaarheid van de interventie.
Benodigde middelen (kosten): Een CPET kan van toegevoegde waarde zijn bij de risico-inventarisatie of indien geen vooruitgang wordt geboekt en er zorgen zijn over de belastbaarheid van de patiënt. De aanvraag voor een CPET vindt plaats in samenspraak met de (huis)arts. In wetenschappelijk onderzoek heeft een CPET bij patiënten met kanker die zijn gediagnosticeerd met hartfalen, het risico op eventuele bijwerkingen niet volledig kunnen afdekken.
Variatie in benodigde middelen (kosten): Een CPET brengt extra kosten met zich mee. Afhankelijk van de risico-inventarisatie bij de individuele patiënt zal overwogen moeten worden of een CPET van toegevoegde waarde is.
Kosteneffectiviteit: Studies naar kosteneffectiviteit zijn niet gevonden.
Aanvaardbaarheid De therapeut bespreekt het risico op eventuele bijwerkingen met de patiënt en bespreekt ook dat het achterwege laten van training het cardiovasculair risicoprofiel niet verbetert.
Haalbaarheid: De haalbaarheid van de gewenste effecten voor de patiënt hangt af van de belastbaarheid van de patiënt en de risicobeoordeling op bijwerkingen.
Conclusie
De werkgroep besluit therapie aan te bevelen mits valsalvamanoeuvres worden vermeden. Daarnaast dient op basis van risicofactoren en overleg met de behandelend arts, beoordeeld te worden of een maximale inspanningstest met ECG aangevraagd moet worden om te bepalen of fysieke training veilig gegeven kan worden.
Meetinstrumenten
Door de Europese Vereniging voor Cardiologie (ESC) wordt echocardiografie geadviseerd voorafgaand aan hoogintensieve fysieke activiteit bij patiënten die behandeld zijn met cardiotoxische medicatie. Het diagnosticeren van cardiale toxiciteit en linkerventrikeldisfunctie is een taak van de cardioloog of oncoloog. Metingen van de linkerventrikel-ejectiefractie worden meestal gebruikt om de hartfunctie te beoordelen bij patiënten die chemo- of radiotherapie hebben gekregen. Echocardiografische bepalingen zijn echter gevoeliger voor de detectie van ventriculaire disfunctie.
De fysio- of oefentherapeut kan overleggen met de behandelend arts over de aanvraag van een maximale inspanningstest bij patiënten met beperkte fysieke capaciteit. De fysieke capaciteit kan bepaald worden met behulp van een Zes Minuten Wandel Test (6MWT) zoals toegelicht in de KNGF-richtlijn COPD (KNGF 2020). De resultaten van de maximale inspanningstest kunnen gebruikt worden om te bepalen of fysieke training veilig gegeven kan worden, voor het identificeren van limiterende factoren en voor het maken van een weloverwogen keuze tussen therapievormen en de intensiteit van de fysieke training (Campbell 2019).
Het evidence-to-decisionformulier voor het toepassen van meetinstrumenten bij cardiotoxiciteit is opgenomen als bijlage C.2-3.
- Campbell KL, Winters-Stone KM, Wiskemann J, May AM, Schwartz AL, Courneya KS, Zucker DS, Matthews CE, Ligibel JA, Gerber LY, Morris GS, Patel AV, Hue TF, Perna FM, Schmitz KH. Exercise guidelines for cancer survivors: consensus statement from international multidisciplinary roundtable. Med Sci Sports Exerc. 2019;51(11):2375-90.
- Gilchrist SC, Barac A, Ades PA, Alfano CM, Franklin BA, Jones LW, La Gerche A, Ligibel JA, Lopez G, Madan K, Oeffinger KC, Salamone J, Scott JM, Squires RW, Thomas RJ, Treat-Jacobson DJ, Wright JS. Cardio-oncology rehabilitation to manage cardiovascular outcomes in cancer patients and survivors: a scientific statement from the American Heart Association. Circulation. 2019;139:997-1012.
- Henning RJ, Harbison RD. Cardio-oncology: cardiovascular complications of cancer therapy. Future Cardiol. 2017;13(4):379-96.
- Jones LW, Pamela SD, Michel GK, Mackey JR, Wojdyla D, Kraus WE, Whellan DJ, O’Connor CM. Safety and efficacy of aerobic training in patients with cancer who have heart failure: An Analysis of the HF-ACTION Randomized Trial. J Clin Oncol. 2014;32(23):2496-502.
- Pelliccia A, Sharma S, Gati S, Bäck M, Börjesson M, Caselli S, Collet JP, Corrado D, Drezner JA, Halle M, Hansen D, Heidbuchel H, Myers J, Niebauer J, Papadakis M, Piepoli MF, Prescott E, Roos- Hesselink JW, Stuart AG, Taylor RS, Thompson PD, Tiberi M, Vanhees L, Wilhelm M. 2020 ESC Guidelines on sports cardiology and exercise in patients with cardiovascular disease. Europ Heart J. 2021;42:17-96.
- Riebe D, Ehrman JK, Liguori G, Magal M. ACSM’s Guidelines for exercise testing and prescription. 10e druk . Philadelphia, PA: Wolters Kluwer; 2018.
- Riebe D, Franklin BA, Thompson PD, Garber CE, Whitfield GP, Magal M, Pescatello LS. Updating ACSM’s recommendations for exercise preparticipation health screening. Med Sci Sports Exerc. 2015;47(11):2473-9.
- Sase K, Kida K, Furukawa Y. Cardio-Oncology rehabilitation - challenges and opportunities to improve cardiovascular outcomes in cancer patients and survivors. J Cardiol. 2020. 76(6):559-67.
- Tsai E, Mouhayar E, Lenihan D, Song J, Durand JB, Fadol A, Massey M, Harrison C, Basen-Engquist K. Feasibility and outcomes of an exercise intervention for chemotherapy-induced heart failure. J Cardiopulm Rehabil. 2019;39(3):199-203.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF). KNGF-richtlijn COPD. Amersfoort: KNGF; 2020.
- Zamorano JL, Lancellotti P, Rodriguez Muñoz D, Aboyans V, Asteggiano R, Galderisi M, Habib G, Lenihan DJ, Lip GY, Lyon AR, Lopez Fernandez T, Mohty D, Piepoli MF, Tamargo J, Torbicki A, Suter TM, Zamorano JL, Aboyans V, Achenbach S, Agewall S, Badimon L, Barón-Esquivias G, Baumgartner H, Bax JJ, Bueno H, Carerj S, Dean V, Erol Ç, Fitzsimons D, Gaemperli O, Kirchhof P, Kolh P, Lancellotti P, Lip GY, Nihoyannopoulos P, Piepoli MF, Ponikowski P, Roffi M, Torbicki A, Vaz Carneiro A, Windecker S; Authors/Task Force Members; ESC Committee for Practice Guidelines (CPG); Document Reviewers. 2016 ESC Position Paper on cancer treatments and cardiovascular toxicity developed under the auspices of the ESC Committee for Practice Guidelines: The Task Force for cancer treatments and cardiovascular toxicity of the European Society of Cardiology (ESC). Eur J Heart Fail. 2017;19(1):9-42.
