Wetenschapsrapporter – Inspirerende opinie
Normaliter focus ik me als wetenschapsrapporter op een artikel dat het resultaat is van een uitgevoerde praktische studie of een literatuur onderzoek. Maar ook opiniestukken kunnen af en toe ook verrijkend zijn voor de geest: prikkelend, inspirerend of misschien zelfs confirmerend.
Onlangs verschenen er twee interessante opinieartikelen, van Paul Mintken (een bekende onderzoeker binnen de manuele therapie), Jeremy Lewis (bekend van vele opiniestukken in de JOSPT en van zijn werk met patiënten met schouderklachten) en Amy McDevitt (eveneens actief in het onderzoeksveld van de manuele therapie). De titels spreken deels voor zich:
- Treating musculoskeletal conditions with a bit of exercise and manual therapy: are you kidding me? It’s time for us to evolve again
- The Worst Pain Is an Unexplained Pain
Het eerste artikel benadrukt dat de traditionele discussie rond ‘hands-on versus hands-off’ therapie is achterhaald. Historisch gezien hebben fysiotherapeuten verschillende benaderingen toegepast, van massage en oefentherapie tot manuele technieken, maar in recente literatuur wordt erop gewezen dat deze interventies vaak beperkt voordeel bieden als ze niet worden gecombineerd met een beoordeling van levensstijl en sociale determinanten. Het artikel roept op tot een paradigmaverschuiving naar een meer geïntegreerde, patiëntgerichte benadering. Een verschuiving die je herkent uit de vele voorgaande stukken die ik besprak als wetenschapsrapporter.
Een belangrijk uitgangspunt is dat leefstijlfactoren, zoals slaap, voeding, fysieke activiteit, stress en middelengebruik, een enorme invloed hebben op de gezondheidsuitkomsten, maar vaak ondergewaardeerd blijven in de behandeling. De auteurs illustreren dit bijvoorbeeld met data over hoe onvoldoende slaap en verhoogde cortisolniveaus samenhangen met musculoskeletale pijn. Daarnaast geven ze voorbeelden van hoe gecontroleerde, geleidelijke fysieke activiteiten – gemeten in MET-minuten – bij kunnen dragen aan verbetering van de algehele gezondheid. Voor ons niet onbekend, natuurlijk.
Verder wordt betoogd dat manuele therapie en oefening weliswaar een rol spelen bij het moduleren van fysiologische parameters als cortisol, maar dat deze interventies een disfunctionele levensstijl niet kunnen compenseren. De schrijvers van het artikel pleiten voor een multidisciplinaire aanpak. De therapeut stelt zich niet meer op als ‘fixer’, maar als een begeleider die samen met de patiënt werkt aan het herstellen van een gezonde levensstijl en het verbeteren van functionele bewegingen. Volledig in lijn met ons huidig competentieprofiel.
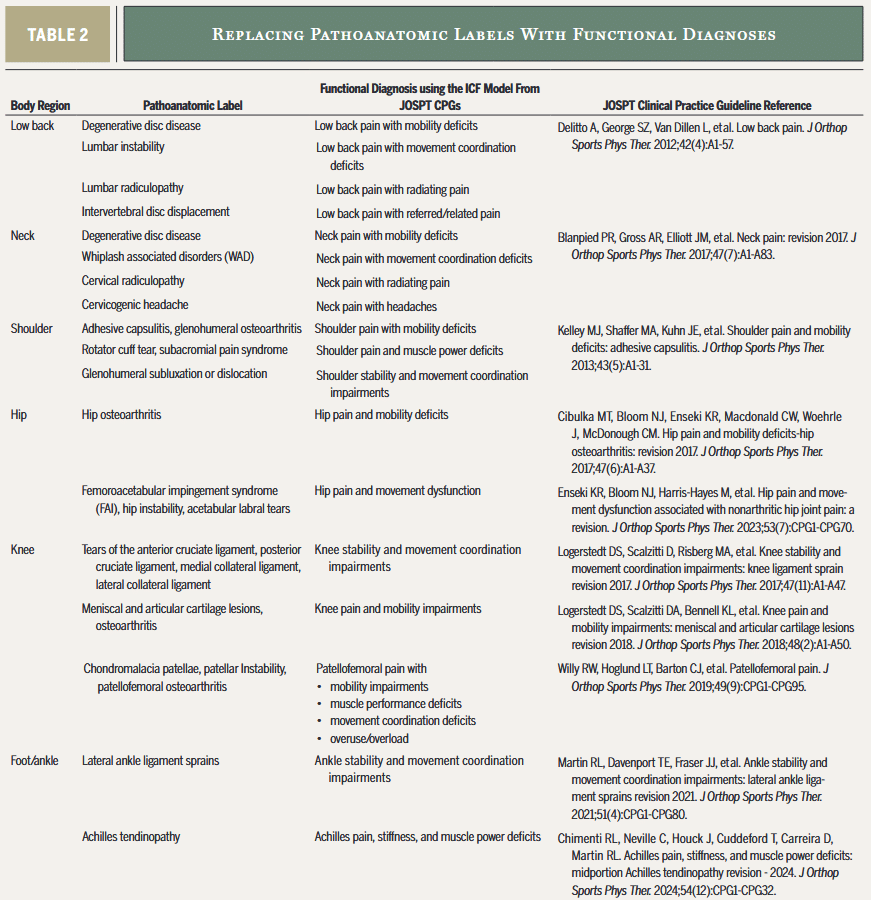
In het tweede artikel wordt het verklaren van pijn zonder duidelijke pathoanatomische oorzaak belicht. Dit onderwerp is te allen tijde voer voor discussie tussen collega’s (over het concept zelf, bijvoorbeeld) maar ook met een patiënt. Veel patiënten lijden aan musculoskeletale pijn zonder dat de traditionele beeldvorming een structurele oorzaak kan aanwijzen. In plaats van te vertrouwen op irrelevante pathoanatomische labels (zoals hernia of degenerative disc disease) die mogelijk de misconceptie versterken dat de klacht zuiver door een structuur komt, wordt er gepleit voor een functionele diagnose (gebaseerd op het ICF-model). De nadruk ligt op de manier waarop de klachten dagelijkse functies en beweging beïnvloeden. Door de pijn te hernoemen naar bijvoorbeeld ‘lage rugpijn met mobiliteitsbeperkingen’ krijgen patiënten een begrijpelijke uitleg die meer vertrouwen geeft in een behandeling die gericht is op functioneel herstel.
Ten slotte wordt in beide artikelen het belang van patiëntgerichte communicatie en gedeelde besluitvorming benadrukt. In plaats van de focus op structurele labels die angst en machteloosheid kunnen voorzaken, moeten therapeuten duidelijke, begrijpelijke uitleg geven. De nadruk ligt op het verbeteren van mobiliteit, kracht en algehele levensstijl. Zo bevorder je niet alleen een realistischer begrip van de pijnervaring, maar stimuleer je een patiënt ook om actief stappen te ondernemen richting herstel.
Vijf klinisch bruikbare punten die uit het bovenstaande volgen:
- Integreer leefstijlbeoordeling: neem factoren als slaap, voeding, stress en fysieke activiteit systematisch op in de evaluatie van patiënten, deze spelen een cruciale rol in de uitkomst van musculoskeletale aandoeningen.
- Gebruik gecombineerde interventies: combineer manuele therapie met oefentherapie en lifestyle-interventies om zowel de pijn als de onderliggende factoren die tot klachten leiden aan te pakken.
- Functionaliseer diagnoses: vermijd het gebruik van louter pathoanatomische labels; kies voor functionele classificaties (zoals ‘lage rugpijn met mobiliteitsbeperkingen’), die beter aansluiten bij de functionele beperkingen van een patiënt.
- Stimuleer gedeelde besluitvorming: betrek een patiënt actief bij het opstellen van het behandelplan, waarbij je duidelijke uitleg geeft en de nadruk legt op hun rol in herstel en preventie van recidieven.
- Pas je communicatie aan: gebruik begrijpelijke taal en vermijd medisch jargon, zodat een patiënt een helder inzicht krijgt in de aard van de pijn en de mogelijkheden voor behandeling – dit helpt angst en catastroferen te verminderen.
Deze integratieve benadering, waarbij interventies én uitleg en communicatie worden aangepast aan de individuele patiënt, kan leiden tot betere behandelresultaten en een groter gevoel van controle bij patiënten. Geheel in lijn met ons vak, niet waar?
Bronnen
Lewis J, Mintken PE, McDevitt AW. Treating musculoskeletal conditions with a bit of exercise and manual therapy: are you kidding me? It’s time for us to evolve again. Journal of Manual & Manipulative Therapy. 2025 May 4;33(3):167–72.
Mintken PE, McDevitt AW, Lewis J. The Worst Pain Is an Unexplained Pain. J Orthop Sports Phys Ther. 2025 May;55(5):307–11.
Het laatste nieuws

Nieuwe richtlijn Fasciopathie plantaris gepubliceerd

Wetenschapsrapporter – Hoe denken we dat manuele therapie werkt?

