Algemene informatie
A.1 Inleiding
Aanleiding voor de herziening van de richtlijn
Sinds de publicatie van de ‘KNGF-richtlijn Lage rugpijn’ in 2013 en de ‘VvOCM-richtlijn Aspecifieke Lage-rugklachten’ in 2009 zijn nieuwe inzichten verkregen met betrekking tot de diagnostiek en behandeling van patiënten met lage rugpijn. Om patiënten met lage rugpijn de juiste therapeutische interventie(s) voor de juiste doelen te kunnen bieden – op de juiste plek binnen de gezondheidszorg – en om praktijkvariatie te verminderen, was herziening nodig van de bestaande richtlijnen voor fysiotherapie en oefentherapie Cesar en Mensendieck bij patiënten met lage rugpijn.
Deze herziening maakt onderdeel uit van de afspraken uit het Systeemadvies. De nauwe samenhang tussen fysiotherapie en oefentherapie was aanleiding voor het KNGF en de VvOCM om de KNGF-richtlijn uit 2013 en de VvOCM-richtlijn uit 2009 te herzien tot één gezamenlijke richtlijn.
Doel van de richtlijn
Deze richtlijn beoogt een leidraad te zijn voor de dagelijkse praktijk van fysiotherapeutische en oefentherapeutische diagnostiek en behandeling van patiënten met lage rugpijn. Met een systematische evaluatie van wetenschappelijk onderzoek en weging van patiëntvoorkeuren en professionele expertise, ondersteunt de ‘KNGF-richtlijn Lage rugpijn’ therapeuten en patiënten in de klinische besluitvorming en biedt de richtlijn tevens transparantie naar andere zorgverleners en betrokken partijen.
Aanbevelingen in een richtlijn zijn geen wetten of dwingende voorschriften. In principe wordt een therapeut geacht zich aan de richtlijn te houden, maar beargumenteerd afwijken is legitiem of zelfs noodzakelijk indien dit past bij de situatie en wensen van een individuele patiënt.
Doelgroep
Binnen de richtlijn wordt gesproken over lage rugpijn en over het lumbosacraal radiculair syndroom (LRS).
- Met lage rugpijn wordt bedoeld: rugpijn die zich bevindt tussen de onderste ribben en bilplooien. De lage rugpijn kan vergezeld gaan met uitstraling naar een of beide billen en/of benen.
- Met het LRS wordt bedoeld: pijn in de bil en/of in het been uitstralende pijn, vergezeld van een of meerdere klachten of symptomen die suggestief zijn voor een aandoening van een specifieke lumbosacrale zenuwwortel, zoals prikkelingsverschijnselen (paresthesieën) en neurologische uitvalsverschijnselen (hypesthesie/hypalgesie, parese, verlaagde reflexen).
Daar waar ‘lage rugpijn’ staat wordt zowel lage rugpijn als LRS bedoeld, zonder kenmerken die kunnen wijzen op een onderliggende ernstige pathologie. Indien voor patiënten met LRS afwijkende of aanvullende aanbevelingen gelden, zijn deze beschreven in een aparte paragraaf.
De huidige richtlijn geldt voor patiënten met een eerste of een recidiefepisode van lage rugpijn en beslaat alle fasen van rugpijn: acuut (0-6 weken), subacuut (6-12 weken) en chronisch (> 12 weken).
Deze richtlijn geldt niet als sprake is van:
- een zeldzame ernstige oorzaak van de lage rugpijn of LRS (zie B.1.3 ‘Rode vlaggen’) zoals:
- ontstekingen (bijv. spondylitis ankylopoetica, aandoeningen van organen);
- ernstige wervelkolompathologie (bijv. maligniteiten, infecties, wervelfracturen);
- ernstige neurologische verschijnselen als gevolg van spondylolysis, spondylolisthesis, foraminale of kanaalstenose;
- een LRS plus ernstige motorische uitval (‘Medical Research Council’ (MRC)-score ≤ 3 uit 5), en/ofernstige pijn (NPRS ≥ 8);
- een leeftijd van 16 jaar of jonger;
- zwangerschapsgerelateerde lage rug en/of bekkenpijn;
- coccygodynie (stuitpijn);
- lage rug en/of bekkenpijn op basis van viscerale problematiek;
- klachten die direct gerelateerd kunnen worden aan een operatieve ingreep aan de lage rug in de afgelopen 12 maanden.
Beoogde gebruikers van de richtlijn
Deze richtlijn is primair gericht op fysiotherapeuten en oefentherapeuten die patiënten met gezondheidsproblemen als gevolg van lage rugpijn behandelen, ongeacht de setting (eerstelijnspraktijk, een ziekenhuis of een revalidatie-instelling; mono- of multidisciplinaire setting). De richtlijn is ook relevant voor andere zorgverleners die betrokken zijn bij de begeleiding en behandeling van patiënten met lage rugpijn, zoals huisartsen, bedrijfsartsen, verzekeringsartsen, psychologen, neurologen, orthopedisch chirurgen, neurochirurgen, revalidatieartsen, sportartsen, anesthesioloog-pijnspecialisten, alsmede voor patiënten, beleidsmakers en andere organisaties die betrokken zijn in de zorg voor patiënten met lage rugpijn.
Leeswijzer
De informatie in de richtlijn is inhoudelijk toegekend aan Deel A ‘Algemeen’, Deel B ‘Diagnostisch proces’ en Deel C ‘Therapeutisch proces’. De algemene informatie in deel A omvat de algemene inleiding, achtergrondinformatie over de aandoening lage rugpijn en informatie over de wijze waarop de zorg wordt georganiseerd. In het Diagnostisch proces en het Therapeutisch proces staat het methodisch handelen beschreven. De verschillende onderwerpen binnen een deel vormen afzonderlijke op zichzelf staande modules. In elke module is de informatie vervolgens verdeeld over drie lagen, waarbij met elke laag het desbetreffende onderwerp verder is uitgediept:
- De praktische handvatten, de aanbevelingen, zijn opgenomen in de Praktijkrichtlijn (de eerste laag).
- De informatie over het onderwerp dat aan de orde is, en de afwegingen die zijn gemaakt ten aanzien van de belangrijkste argumenten die leiden tot de aanbeveling dan wel omschrijving staan in de toelichting, ofwel de noten (de tweede laag).
- De details over de wijze waarop deze informatie is vergaard (o.a. zoekstrategie, samenvatting van resultaten, beoordeling van bewijskracht en beschrijving van overwegingen), het proces waarmee deze afweging tot stand is gekomen en de referenties van de gebruikte (wetenschappelijke) literatuur, staan in de Verantwoording (de derde laag).
Waar ‘hij’ geschreven staat, kan ook ‘zij’ gelezen worden.
Methodiek
De ontwikkeling van deze richtlijn heeft plaatsgevonden conform de ‘KNGF Richtlijnenmethodiek 2019’. De wijze waarop deze methodiek toegepast is en de wijze waarop belanghebbenden betrokken zijn bij de ontwikkeling, zijn beschreven in de verantwoording van deze module.
Definities en begrippen
In de toelichting van deze module zijn de belangrijkste definities en begrippen omschreven die in deze richtlijn aan de orde komen.
KNGF-richtlijn ‘Lage rugpijn en lumbosacraal radiculair syndroom’ is een uitgave van het Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) en de Vereniging van Oefentherapeuten Cesar en Mensendieck Citeer deze richtlijn als volgt: Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) / Vereniging van Oefentherapeuten Cesar en Mensendieck (VvOCM). KNGF-richtlijn Lage rugpijn en lumbosacraal radiculair syndroom. Amersfoort/Utrecht: KNGF/VvoCM; 2021.
Onderbouwing
In de Praktijkrichtlijn staan de aanleiding en het doel van deze richtlijnherziening beschreven. In dit onderdeel van de richtlijn zijn een toelichting op het ‘Systeemadvies 2016’ en de belangrijkste begrippen in deze richtlijn opgenomen.
De ‘KNGF-Richtlijn Lage rugpijn’ is ontwikkeld volgens de ‘KNGF Richtlijnenmethodiek 2019’ (KNGF 2019). In de Verantwoording staat beschreven op welke wijze deze methodiek is toegepast voor deze specifieke richtlijn.
Systeemadvies
Zorginstituut Nederland (ZiN) heeft in 2016 het ‘Systeemadvies 2016’ uitgebracht aan de minister van VWS om de aanspraken fysiotherapie en oefentherapie binnen de vergoedingenstructuur anders te gaan vastleggen (Zorginstituut Nederland 2016). Belangrijkste reden was dat de huidige aanspraken ertoe leiden dat patiënten/verzekerden uitwijken naar duurdere vormen van zorg die wel volledig worden vergoed. De minister heeft dit advies deels overgenomen en benadrukt dat met name moet worden geëxperimenteerd met aandoeningen waarbij de fysiotherapie en oefentherapie een grote kans op substitutie opleveren (dure zorg vervangen door goedkope zorg met vergelijkbare effectiviteit). In het kader van de uitvoering van het advies heeft ZiN prioriteiten bepaald. Lage rugpijn is een van die aandoeningen. In een rapport is vastgesteld dat er veel bewijs is voor effectiviteit van fysiotherapie en oefentherapie en dat er aanwijzingen zijn voor de mogelijkheid tot substitutie (Ecorys 2020).
Onderdeel van het advies van ZiN is ook dat er voor de betreffende aandoeningen richtlijnen moeten zijn die voldoen aan het Toetsingskader (Zorginstituut Nederland 2021b).
In het kader van het Systeemadvies is de ontwikkeling van deze richtlijn mede gefinancierd door het ministerie van VWS. De richtlijn is tevens gefinancierd door het KNGF en de VvOCM.
Doelgroep
De ‘KNGF-richtlijn Lage rugpijn’ dient gevolgd te worden bij patiënten met lage rugpijn als primaire klacht. Lage rugpijn wordt gedefinieerd als pijn die zich bevindt tussen de onderste ribben en bilplooien, eventueel met uitstraling in het been. De pijn kan continu aanwezig zijn of in episoden optreden en kan verergeren door bepaalde houdingen, bewegingen en het tillen of verplaatsen van lasten. Lage rugpijn kan gepaard gaan met uitstraling naar een of beide billen en/of benen. Indien de uitstraling een radiculair karakter heeft, spreekt men van een lumbosacraal radiculair syndroom (LRS).
De huidige richtlijn geldt voor patiënten met alle vormen van lage rugpijn met óf zonder (radiculaire) uitstraling. Dit is overeenkomstig de meest recente internationale richtlijnen voor lage rugpijn, waaraan hoge methodologische kwaliteit is toegekend (De Campos 2017; Van Wambeke 2017). De huidige richtlijn geldt niet voor patiënten met radiculaire uitstraling die gepaard gaat met ernstige neurologische verschijnselen, zoals bij het cauda-equinasyndroom, of voor patiënten met neurologische symptomen, zoals ernstige motorische uitval (‘Medical Research Council score’ ≤ 3/5).
De huidige richtlijn geldt ook niet voor patiënten bij wie een zeldzame oorzaak van de rugklachten wordt vermoed, zoals een foraminale stenose, spondylolisthesis, wervelfractuur, wervelmetastase, epiduraal abces of hematoom of ontsteking van een zenuwwortel (radiculitis) door bijvoorbeeld Borrelia burgdorferi of herpes zoster. Op deze aandoeningen wordt gescreend op basis van de rode vlaggen (zie B.1.3 ‘Rode vlaggen’). Bij verdenking op een ernstige zeldzame oorzaak wordt de patiënt verwezen naar de huisarts (Schaafstra 2015).
De huidige richtlijn geldt niet voor personen met lage rugpijn van 16 jaar of jonger, coccygodynie (stuitpijn), gerefereerde lage rug- of bekkenpijn die voortkomt uit viscerale problematiek, voor klachten die direct gerelateerd kunnen worden aan een operatieve ingreep en voor zwangerschapsgerelateerde rugpijn. Op laatstgenoemde klachten is de ‘KNGF-richtlijn Zwangerschapsgerelateerde bekkenpijn’ van toepassing (KNGF 2009).
Aanpassingen ten opzichte van de vorige KNGF-richtlijn lage rugpijn
In de KNGF-richtlijn uit 2013 wordt onderscheid gemaakt tussen aspecifieke en specifieke lage rugpijn. Aspecifieke lage rugpijn wordt in de richtlijn uit 2013 gedefinieerd als rugpijn (eventueel met uitstraling in het been) waarvoor geen specifieke lichamelijke oorzaak op valide wijze kan worden aangetoond en specifieke lage rugpijn als lage rugpijn met een specifieke lichamelijke oorzaak die met aanvullende diagnostiek dient te worden vastgesteld, zoals hernia van een lumbale discus, (osteoporotische) wervelfracturen, maligniteit, spondylitis ankylopoetica, ernstige vormen van kanaalstenose of ernstige vormen van spondylolisthesis (KNGF 2013). Een LRS zou kunnen duiden op specifieke lage rugpijn en viel daarom buiten de KNGF-richtlijn uit 2013.
Tijdens de knelpuntenanalyse voor de herziening van de KNGF-richtlijn uit 2013 die in 2018 plaatsvond, gaven fysio- en oefentherapeuten aan dat het bij uitstralende pijn vaak onduidelijk is of er sprake is van ‘gerefereerde pijn’ – waarbij behandeling van de patiënt binnen de richtlijn valt – of van radiculaire klachten – waarbij de patiënt juist níet volgens de richtlijn behandeld zou kunnen worden. Ook werd aangegeven dat er behoefte was aan specifieke aanbevelingen over LRS, in lijn met de richtlijn van het Nederlands Huisartsen Genootschap, de ‘NHG-Standaard Lumbosacraal radiculair syndroom’ uit 2015. De NHG-Standaard beveelt huisartsen aan alert te zijn op een afwijkend beloop en op spoedverwijsindicaties bij patiënten met een LRS, maar dat er – indien mogelijk – kan worden volstaan met een conservatief beleid bestaande uit voorlichting, een activerende benadering en, op indicatie, oefentherapie of pijnmedicatie (Schaafstra 2015).
De werkgroep is dan ook van mening dat patiënten met (radiculaire) uitstralende pijn naar het been bij wie verwijzing naar de huisarts niet noodzakelijk is, volgens de huidige richtlijn behandeld kunnen worden. Situaties waarin het wel noodzakelijk is patiënten met (radiculaire) uitstralende pijn naar het been naar de huisarts te verwijzen, worden in specifieke aanbevelingen beschreven.
Binnen de huidige richtlijn is ervoor gekozen om afwijkingen op beeldvormend onderzoek niet leidend te laten zijn voor het in- of excluderen van patiënten voor deze richtlijn, omdat de correlatie tussen afwijkingen op beeldvormend onderzoek en de ervaren klachten van de patiënt zwak is. Gewrichtsdegeneratie en discushernia’s die zijn aangetoond met beeldvormingsonderzoeken worden vaak ook gezien bij mensen zonder symptomen, waardoor onduidelijk is wanneer kan worden gesproken over specifieke pijn (Brinjikji 2015). Bovendien is er bewijs dat, in een open populatie, degeneratieve afwijkingen op een MRI niet of nauwelijks relevant zijn om op grond daarvan, de mate van lage rugpijn in de toekomst te voorspellen
(Kasch 2021).
Belangrijkste definities en begrippen
- Lumbosacraal radiculair syndroom (LRS) Pijn in de bil en/of in een been uitstralende pijn, vergezeld van een of meerdere klachten of symptomen die suggestief zijn voor een aandoening van een specifieke lumbosacrale zenuwwortel, zoals prikkelingsverschijnselen (paresthesieën) en neurologische uitvalsverschijnselen (hypesthesie/hypalgesie, parese, verlaagde reflexen) (Schaafstra 2015).
- Lumbale wervelkanaalstenose Vernauwingen van het lumbale wervelkanaal, meestal als gevolg van degeneratieve veranderingen van de benige en weke delen van de wervelkolom, welke tot compressie van een of meerdere zenuwwortels en de durale zak kan leiden (Schaafstra 2015).
- Cauda-equinasyndroom (Uni- of bilaterale) motorische of sensibele uitval (rijbroekanesthesie), al dan niet in combinatie met hevige radiculaire pijn, urineretentie, incontinentie voor urine en/of feces als gevolg van compressie van meerdere sacrale zenuwwortels (Schaafstra 2015).
- Vasculaire claudicatio Inspanningsgebonden beenpijn van vasculaire origine. Kenmerkend is een krampachtige pijn of doof gevoel in de kuiten bij inspanning, maar mogelijk ook in de bovenbenen of billen die in rust binnen een aantal minuten verdwijnt. De klachten kunnen verergeren naar pijn in rust.
- Neurogene claudicatio intermittens (syndroom van Verbiest) Een aandoening ten gevolge van een vernauwing van het lumbale wervelkanaal (kanaalstenose), met als kenmerken uitstralende pijn, dove gevoelens en/of krachtverlies in een of beide benen en/of het rijbroekgebied, die optreden bij staan of lopen en verdwijnen bij zitten of vooroverbuigen (Schaafstra 2015).
- Radiculaire pijn Lumbosacrale uitstralende pijn die verloopt via een of meerdere dermatomen. Op dit moment is er geen consensus over de juiste dermatoomkaart. Dit kan ook sensitisatie met uitbreiding van pijn in meerdere dermatomen betreffen (Nederlandse Vereniging voor Neurologie 2020).
- Universele preventie Preventie die zich richt op de gezonde bevolking (of delen daarvan), die op actieve wijze de gezondheid van de bevolking bevordert en beschermt, zoals de maatregelen die zijn ingesteld om de kwaliteit van het drinkwater te bewaken en het Rijksvaccinatieprogramma.
- Selectieve preventie Preventie die zich richt op bevolkingsgroepen met een verhoogd risico op ziekte om te voorkomen dat personen met een of meerdere risicofactoren (determinanten) voor een bepaalde aandoening daadwerkelijk ziek worden, zoals de griepprik voor ouderen of het bevolkingsonderzoek naar borstkanker.
- Geïndiceerde preventie Preventie die zich richt op mensen met beginnende klachten en die voorkomt dat beginnende klachten verergeren tot een aandoening, zoals een beweegprogramma voor mensen met lage rugklachten of een online groepscursus voor jongeren die last hebben van depressieve klachten.
- Zorggerelateerde preventie Preventie die zich richt op mensen met een ziekte of aandoening en voorkomt dat een bestaande aandoening leidt tot complicaties, beperkingen, een lagere kwaliteit van leven of sterfte, zoals een stoppen-met-roken-programma voor een patiënt met COPD, chronische bronchitis of longemfyseem of een Gecombineerde Leefstijlinterventie (GLI) voor een patiënt met obesitas.
Toepassing van de KNGF richtlijnmethodiek
De ontwikkeling van deze richtlijn heeft plaatsgevonden conform de ‘KNGF Richtlijnenmethodiek 2019’ (KNGF 2019). Deze methodiek is gebaseerd op het AGREE II-instrument en de AQUA-leidraad (Brouwers 2010; Zorginstituut Nederland 2021). Binnen de KNGF-richtlijnenmethodiek wordt gebruikgemaakt van GRADE voor de beoordeling van de bewijskracht en voor het proces van ‘evidence to decision’ (Alonso-Coello 2016a,b; Andrews 2013; Atkins 2004). Jaarlijks beoordelen de betrokken experts (dr. A. Apeldoorn, prof. R. Ostelo en het KNGF) of inhoudelijke en/of beleidsmatige ontwikkelingen (modulaire) herziening van de richtlijn noodzakelijk maakt.
Voorbereidingsfase
Als eerste stap werd een werkgroep en een klankbordgroep samengesteld met daarin een vertegenwoordiging van de relevante partijen. De kerngroepleden en alle werkgroep- en klankbordgroepleden ondertekenden bij aanvang en bij afsluiting van het project een belangenverklaring (zie bijlage A.1-1 en A.1-2 (opent in nieuw tabblad) voor een overzicht van de belangen).
Ter inventarisatie van de knelpunten zijn twee focusgroepen georganiseerd waaraan 18 fysio- en oefentherapeuten deelnamen, en hebben vijf patiënten met dit doel vragenlijsten ingevuld. Deze knelpunten zijn voorgelegd aan de leden van de werkgroep en de klankbordgroep tijdens hun afzonderlijke bijeenkomsten, waarin ook de knelpunten van de leden zelf zijn geïnventariseerd. Al deze knelpunten zijn vervolgens door de kerngroep in samenwerking met de werkgroep geprioriteerd en omgezet in uitgangsvragen.
Ontwikkelfase
Als basis voor de richtlijn is zo veel mogelijk gebruikgemaakt van richtlijnen voor lage rugpijn en uitstralende pijn van hoge methodologische kwaliteit, en is de Britse (multidisciplinaire) richtlijn ‘Low back pain and sciatica in over 16s: assessment and management’ geselecteerd, een richtlijn die is gepubliceerd door het ‘National Institute for Health and Care Excellence’ (NICE) en die zich richt op lage rugpijn met of zonder uitstraling (sciatica) (De Campos 2017).
In aanvulling hierop is een systematische zoekactie uitgevoerd naar systematische literatuuronderzoeken bij patiënten met lage rugpijn en naar evidence-based richtlijnen voor patiënten met lage rugpijn die zijn gepubliceerd na het verschijnen van deze NICE-richtlijn. De zoekactie is uitgevoerd op 14 april 2020 door een informatiespecialist (drs. J.W. Schoones, Leids Universitair Medisch Centrum) in PubMed, MEDLINE, Embase, Emcare, Web of Science en de Cochrane Library (zie bijlage A.1-3 voor de zoekverantwoording). Deze zoekactie leverde 2439 unieke treffers op. De resultaten zijn aangevuld met de bevindingen uit Nederlandstalige evidence-based richtlijnen voor de behandeling van patiënten met lage rugpijn die niet zijn opgenomen in de bovenstaande databases (Luites 2021; Nederlandse Orthopaedische Vereniging 2017; Nederlandse Vereniging voor Neurochirurgie 2018; Nederlandse Vereniging voor Neurologie 2020; NHG-Werkgroep Standaard Aspecifieke lagerugpijn 2017; Perez 2017; Schaafstra 2015; Van Tulder 2010). Per uitgangsvraag is vervolgens beoordeeld of binnen deze unieke treffers systematische literatuuronderzoeken waren waarmee de uitgangsvraag beantwoord zou kunnen worden, of de onderzoeken voldeden aan de inclusiecriteria en of de onderzoeken voldoende actueel waren en of de onderzoeken van voldoende methodologische kwaliteit waren.
Indien dergelijke systematische literatuuronderzoeken ontbraken, en als de uitgangsvraag hiervoor in aanmerking kwam, heeft de kerngroep zelf een systematisch literatuuronderzoek uitgevoerd. Hiertoe zijn PICO’s opgesteld en is een nieuwe zoekactie uitgevoerd door dezelfde informatiespecialist in de hiervoor genoemde databases. Door middel van vooraf opgestelde in- en exclusiecriteria zijn de gevonden studies geselecteerd op basis van – achtereenvolgens – titel en abstract en op de volledige tekst. De bij de richtlijn betrokken inhoudsdeskundig wetenschapper (AA) of de KNGF-richtlijnadviseur (NS) heeft vervolgens de data geëxtraheerd, geanalyseerd en de bewijskracht beoordeeld volgens de GRADE-methodiek (Higgins 2021). Bij de uitgangsvraag over TENS en interferentie is hierbij ondersteuning geboden door Jesús Diaz Merino (Hanzehogeschool Groningen) bij de uitgangsvraag over mobilisaties en manipulaties door dr. Sidney Rubinstein (Department of Health Sciences, Faculty of Science, Vrije Universiteit Amsterdam).
Als laatste stap zijn op grond van de literatuur conclusies opgesteld passend bij de omvang van het effect en de bewijskracht. De bewijskracht is conform GRADE per uitkomstmaat beoordeeld op:
- beperkingen in de opzet en de uitvoering van de studie, bijvoorbeeld door randomisatiefouten of door uitval in de follow-up;
- inconsistentie, wanneer de resultaten van de verschillende studies uiteenlopen in grootte en/of de richting van het effect en deze heterogeniteit niet kan worden verklaard; de betrouwbaarheidsintervallen overlappen niet of nauwelijks;
- indirectheid, als het gevonden bewijs niet (geheel) aansluit bij een of meer PICO-elementen, bijvoorbeeld als er gebruik wordt gemaakt van intermediaire of surrogaat uitkomstmaten (O) of als er geen directe vergelijking van de experimentele en standaardinterventie beschikbaar is (I-C);
- onnauwkeurigheid van het geschatte effect door kleine een onderzoekspopulatie en/of weinig events, met als gevolg brede betrouwbaarheidsintervallen;
- publicatiebias, bijvoorbeeld als aannemelijk is dat studies met negatieve resultaten niet zijn aangeboden voor publicatie.
De GRADE-systematiek kent vier niveaus van de bewijskracht: ‘hoog’, ‘redelijk’, ‘laag’ of ‘zeer laag’.

Voor de interpretatie van de omvang van het effect is als indicatie en in overleg met de werkgroep de volgende indeling gehanteerd:
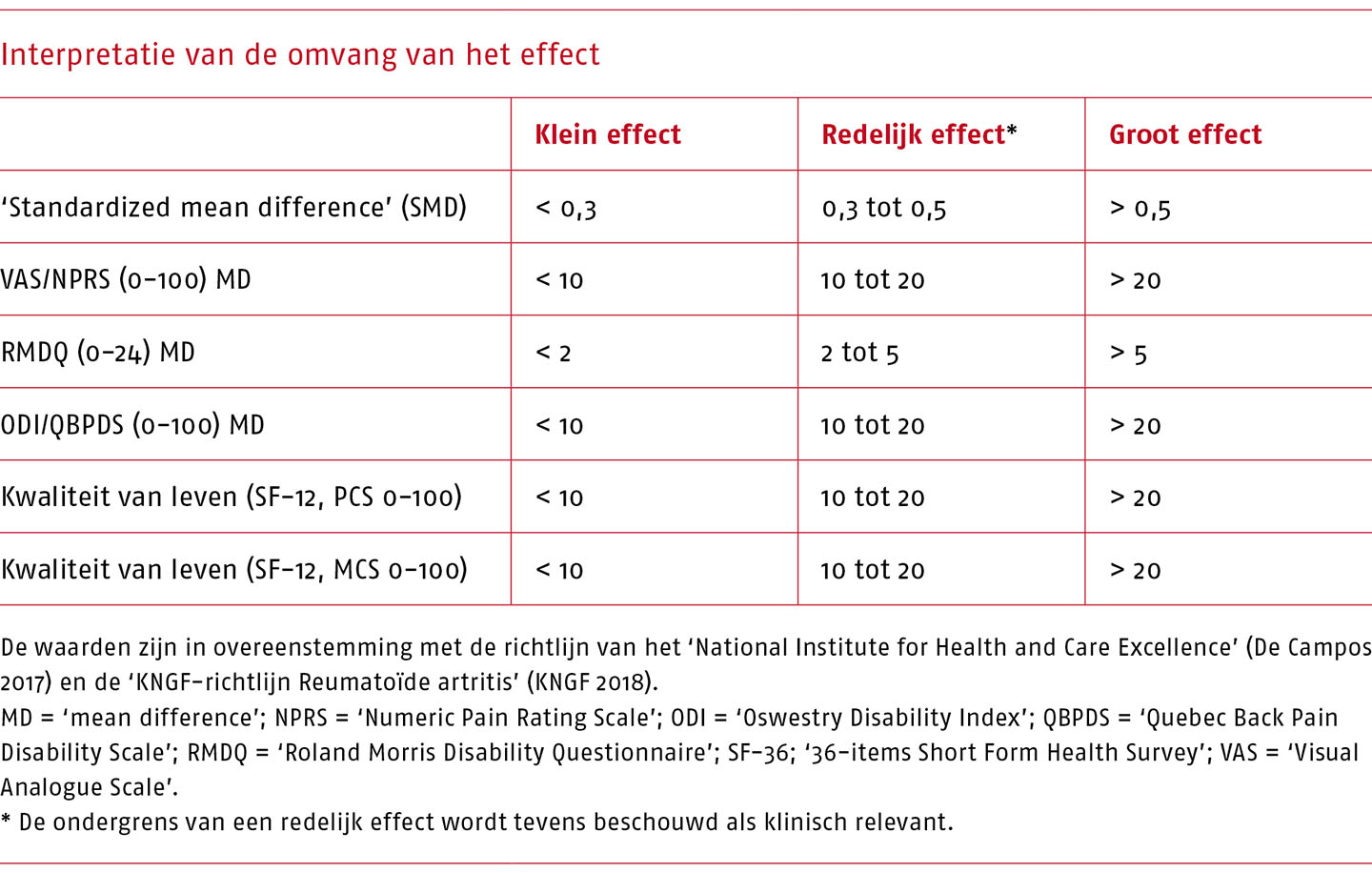
Nadat de bewijskracht en de grootte van het effect waren bepaald, formuleerden subgroepjes van werkgroep- en klankbordgroepleden de overige overwegingen, die vervolgens in acht bijeenkomsten met de werkgroep en zes consultaties van de klankbordgroep zijn besproken aan de hand van het GRADE-’evidence-to-decision’proces (Alonso-Coello 2016a,b), totdat consensus was bereikt. Op basis van het wetenschappelijk bewijs en de overige overwegingen zijn vervolgens de richting en sterkte van de aanbeveling bepaald. Op grond daarvan is tot slot de aanbeveling bij voorkeur als volgt geformuleerd:

De volledige zoekstrategie, de resultaten van het systematisch literatuuronderzoek en – indien van toepassing – het volledig ingevulde evidence-to-decisionformulier is opgenomen bij de betreffende uitgangsvraag.
De conceptrichtlijn wordt gevormd door alle aanbevelingen, inclusief het notenapparaat (de Toelichting) en deze Verantwoording.
Commentaar- en autorisatiefase
De conceptrichtlijn is toegestuurd aan een aantal geselecteerde fysio- en oefentherapeuten (evenals het Wetenschappelijk College Fysiotherapie (WCF) en betrokken beroepsinhoudelijke verenigingen (BI’s)) en aan overige beroepsgroepen en andere belanghebbenden die zijn betrokken bij de zorg rond patiënten met lage rugpijn.
De verzamelde commentaren zijn samengevoegd in een commentarentabel, die is voorgelegd aan de werkgroep. De werkgroep heeft bepaald welke aanpassingen en/of aanvullingen in de conceptrichtlijn vereist dan wel gewenst waren. De klankbordgroep heeft hierin geadviseerd. Na vaststelling door de werkgroep en de klankbordgroep is de richtlijn ter autorisatie voorgelegd aan alle betrokken partijen.
Dissemenatie- en implementatiefase
Implementatie van de richtlijn behelst ontwikkeling van de volgende producten:
- patiënteninformatie (opent in nieuw tabblad);
- lezing;
- workshop;
- e-learning;
- kennislacunes (opent in nieuw tabblad);
- artikelen in tijdschriften (zowel binnen als buiten de fysio- en oefentherapie, nationaal en internationaal);
- lezingen op congressen en symposia.
Implementatieactiviteiten richten zich in het bijzonder op de volgende vijf kernonderwerpen:
- prognostische factoren en behandelprofielen;
- lumbosacraal radiculair syndroom, diagnostiek en behandeling;
- voorlichting en pijneducatie, inhoud van de voorlichting;
- oefentherapeutische interventies;
- gedragsgeörienteerde behandeling.
Betrokkenheid belanghebbenden
Therapeuten
De primaire gebruikers van de richtlijn zijn fysiotherapeuten en oefentherapeuten C/M. Zij hebben in alle fasen van de richtlijn een belangrijke bijdrage geleverd aan de ontwikkeling van de richtlijn. Zo hebben therapeuten in de voorbereidingsfase knelpunten aangeleverd, in de ontwikkelfase zitting genomen in de werkgroep en de klankbordgroep, in de commentaarfase commentaar gegeven op de conceptrichtlijn en in de implementatiefase feedback gegeven op de implementatieproducten.
Patiënten
Om het patiëntenperspectief maximaal te borgen, zijn patiënten al in de voorbereidingsfase bij de ontwikkeling van de richtlijn betrokken. Patiënten brachten, via een vragenlijst knelpunten in. Deze knelpunten hebben, in combinatie met de knelpunten vanuit de therapeuten en vanuit de werkgroep- en klankbordgroep, als basis gediend voor de uitgangsvragen. Een afgevaardigde van de ‘Nederlandse Vereniging van Rugpatiënten de Wervelkolom’ heeft deelgenomen aan het ontwikkelproces als onderdeel van de werkgroep, en aan de commentaarfase. Daarnaast is deze patiëntenvereniging betrokken geweest bij de ontwikkeling van de patiënteninformatie.
Overige belanghebbenden
Een aantal overige belanghebbenden namen zitting in de werkgroep of klankbordgroep en/of waren bij de richtlijn betrokken in de commentaarfase, en droegen op deze manier bij aan de totstandkoming van de richtlijn.
- Alonso-Coello P, Oxman AD, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Vandvik PO, Meerpohl J, Guyatt GH, Schunemann HJ, Group GW. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 2: Clinical practice guidelines. BMJ. 2016a;353:i2089.
- Alonso-Coello P, Schunemann HJ, Moberg J, Brignardello-Petersen R, Akl EA, Davoli M, Treweek S, Mustafa RA, Rada G, Rosenbaum S, Morelli A, Guyatt GH, Oxman AD, Group GW. GRADE Evidence to Decision (EtD) frameworks: a systematic and transparent approach to making well informed healthcare choices. 1: Introduction. BMJ. 2016b;353:i2016.
- Andrews JC, Schunemann HJ, Oxman AD, Pottie K, Meerpohl JJ, Coello PA, Rind D, Montori VM, Brito JP, Norris S, Elbarbary M, Post P, Nasser M, Shukla V, Jaeschke R, Brozek J, Djulbegovic B, Guyatt G. GRADE guidelines: 15. Going from evidence to recommendation-determinants of a recommendation’s direction and strength. J Clin Epidemiol. 2013;66(7):726-35.
- Atkins D, Best D, Briss PA, Eccles M, Falck-Ytter Y, Flottorp S, Guyatt GH, Harbour RT, Haugh MC, Henry D, Hill S, Jaeschke R, Leng G, Liberati A, Magrini N, Mason J, Middleton P, Mrukowicz J, O’Connell D, Oxman AD, Phillips B, Schunemann HJ, Edejer T, Varonen H, Vist GE, Williams JW, Jr., Zaza S, Group GW. Grading quality of evidence and strength of recommendations. BMJ. 2004;328(7454):1490.
- Brinjikji W, Luetmer PH, Comstock B, Bresnahan BW, Chen LE, Deyo RA, Halabi S, Turner JA, Avins AL, James K, Wald JT, Kallmes DF, Jarvik JG. Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. AJNR Am J Neuroradiol. 2015;36(4):811-6.
- Brouwers MC, Kho ME, Browman GP, Burgers JS, Cluzeau F, Feder G, Fervers B, Graham ID, Grimshaw J, Hanna SE, Littlejohns P, Makarski J, Zitzelsberger L, Consortium ANS. AGREE II: advancing guideline development, reporting, and evaluation in health care. Prev Med. 2010;51(5):421-4.
- de Campos TF. Low back pain and sciatica in over 16s: assessment and management NICE Guideline [NG59]. J Physiother. 2017;63(2):120.
- Ecorys. Substitutie van zorg. Fysio- en oefentherapie op de juiste plek. Rotterdam: Ecorys; 2020.
- Higgins JPT, Thomas J, Chandler J, Cumpston M, Li T, Page MJ, Welch VA. Cochrane Handbook for Systematic Reviews of Interventions version 6.2 (updated February 2021). Cochrane; 2021. Beschikbaar via: www.training.cochrane.org/handbook. Geraadpleegd op 18 januari 2021.
- Kasch R, Truthmann J, Hancock MJ, Maher CG, Otto M, Nell C, Reichwein N, Bulow R, Chenot JF, Hofer A, Wassilew G, Schmidt CO. Association of lumbar MRI findings with current and future back pain in a population-based cohort study. Spine. 18 aug 2021. doi: 10.1097/brs.0000000000004198
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF). KNGF-richtlijn Zwangerschapsgerelateerde bekkenpijn. Amersfoort: KNGF; 2009. Beschikbaar via: https://www.kngf.nl/kennisplatform/richtlijnen/zwangerschapsgerelateerde-bekkenpijn. Geraadpleegd op 18 januari 2021.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF). KNGF-richtlijnenmethodiek 2019. Ontwikkeling en implementatie van KNGF-richtlijnen. Versie 2. Amersfoort: KNGF; 2019. Beschikbaar via: https://www.kngf.nl/binaries/content/assets/kennisplatform/onbeveiligd/klinimetrie/kngf-richtlijnenmethodiek-2019. Geraadpleegd op 18 januari 2021.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF). KNGF-richtlijn Reumatoide artritis. Amersfoort: KNGF; 2018. Beschikbaar via: https://www.kngf.nl/kennisplatform/richtlijnen/reumatoide-artritis. Geraadpleegd op 18 januari 2021.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF). KNGF-richtlijn Lage rugpijn. Amersfoort: KNGF; 2013. Beschikbaar via: https://www.kngf.nl/kennisplatform/richtlijnen/lage-rugpijn. Geraadpleegd op 18 januari 2021.
- Luites JWH, Kuijer PPFM, Hulshof CTJ, Kok R, Langendam M, Oosterhuis T, Hoving JL. Richtlijn Lage Rugpijn en Lumbosacraal Radiculair Syndroom. Utrecht: Nederlandse Vereniging voor Arbeids- en Bedrijfsgeneeskunde (NVAB); 2021. Beschikbaar via: https://nvab-online.nl/richtlijnen/richtlijnen-NVAB. Geraadpleegd op 18 januari 2021.
- Nederlandse Orthopaedische Vereniging. Geïnstrumenteerde wervelkolomchirurgie 2017. Beschikbaar via: https://richtlijnendatabase.nl/richtlijn/geinstrumenteerde_spinaalchirurgie/startpagina_spinaalchirurgie.html#algemeen. Geraadpleegd op 18 januari 2021.
- Nederlandse Vereniging voor Neurochirurgie. Ongeïnstrumenteerde wervelkolomchirurgie 2018. Beschikbaar via: https://richtlijnendatabase.nl/richtlijn/ongeinstrumenteerde_wervelkolomchirurgie/startpagina.html. Geraadpleegd op 18 januari 2021.
- Nederlandse Vereniging voor Neurologie. Lumbosacraal radiculair syndroom (LRS) 2020. Beschikbaar via: https://richtlijnendatabase.nl/richtlijn/lumbosacraal_radiculair_syndroom_lrs/startpagina_-_lrs.html. Geraadpleegd op 18 januari 2021.
- NHG-Werkgroep Standaard Aspecifieke lagerugpijn. NHG-standaard aspecifieke lagerugpijn (tweede herziening). Huisarts Wet. 2017;60(2):78-84.
- Perez RSGM, Dalen-Kok AH, van Giesberts MG, Hout JHC, van den Keizer D, Köke AJA, Nitert L, Schiere S, Smeets RJEM, Thomassen-Hilgersom IL. Zorgstandaard Chronische Pijn. Leiden: Vereniging Samenwerkingsverband Pijnpatiënten naar één stem; 2017. Beschikbaar via: https://www.zorginzicht.nl/binaries/content/assets/zorginzicht/kwaliteitsinstrumenten/Zorgstandaard+Chronische+Pijn.pdf.
- Schaafstra A, Spinnewijn W, Bons S, Borg M, Koes B, Ostelo R, Spijker-Huiges A, Burgers J, Bouma M, Verburg A. NHG-standaard lumbosacraal radiculair syndroom (tweede herziening). Huisarts Wet. 2015;58(6):308-20.
- van Tulder MW, Custer JWH, de Bie R, Hammelburg R, Hulshof CTJ, Kolnaar BGM, Kuijpers T, Ostelo RJWG, van Royen BJ, Sluiter A. Ketenzorgrichtlijn Aspecifieke Lage rugklachten. 2010. Beschikbaar via: https://www.nhg.org/sites/default/files/content/nhg_org/uploads/ketenzorgrichtlijn-aspecifieke-lage-rugklachten.pdf.
- Van Wambeke P, Desomer A, Ailliet L, Berquin A, Demoulin C, Depreitere B, Dewachter J, Dolphens M, Forget P, Fraselle V, Hans G, Hoste D, Mahieu G, Michielsen J, Nielens H, Orban T, Parlevliet T, Simons E, Tobbackx Y, Van Schaeybroeck P, Van Zundert J, Vanderstraeten J, Vlaeyen J, Jonckheer P. Low back pain and radicular pain: assessment and management. Brussel: Belgian Health Care Knowledge Centre (KCE); 2017. Beschikbaar via: https://biblio.ugent.be/publication/8520932/file/8520933. Geraadpleegd op 18 januari 2021.
- Zorginstituut Nederland (ZiN). AQUA-Leidraad. Diemen: ZiN; 2021a. Beschikbaar via: https://www.zorginzicht.nl/ontwikkeltools/ontwikkelen/aqua-leidraad. Geraadpleegd op 18 januari 2021.
- Zorginstituut Nederland (ZiN). Systeemadvies fysiotherapie en oefentherapie. Diemen: ZiN; 2016. Beschikbaar via: https://www.zorginstituutnederland.nl/publicaties/adviezen/2016/12/20/systeemadvies-fysiotherapie-en-oefentherapie. Geraadpleegd op 18 januari 2021.
- Zorginstituut Nederland (ZiN). Toetsingskader kwaliteitsstandaarden en meetinstrumenten. Diemen: ZiN; 2021b. Beschikbaar via zorginzicht.nl/binaries/content/assets/zorginzicht/algemeen-ondersteuning/toetsingskader-kwaliteitsstandaarden-en-meetinstrumenten-versie-3.0.pdf.
A.2 Achtergrond lage rugpijn en LRS
Deze paragraaf betreft:
- Epidemiologie, pathofysiologie en comorbiditeit (paragraaf A.2.1)
- Maatschappelijke impact (paragraaf A.2.2)
- Klinisch beeld en beloop (paragraaf A.2.3)
- Etiologische en prognostische factoren (paragraaf A.2.4)
A.2.1 Epidemiologie, pathofysiologie en comorbiditeit
Epidemiologie
Lage rugpijn komt voor in alle leeftijdsgroepen. De prevalentie van lage rugpijn is het hoogst in de populatie 40- tot 80-jarigen. Geschat wordt dat jaarlijks 1,4 tot 20% van de volwassenen in hoge- inkomenslanden lage rugpijn heeft en dat 50-80% van de volwassenen in hun leven een of meerdere keren een episode met lage rugpijn doormaakt. In de Nederlandse huisartsenpraktijk deden zich in 2017 iets minder dan 900.000 nieuwe gevallen van lage rugpijn voor. De verhouding mannen:vrouwen was 45:55. In 30% van de gevallen betrof het uitstralende pijn. Het werkelijk aantal nieuwe gevallen van lage rugpijn ligt hoger, omdat een deel van de patiënten niet gezien wordt door de huisarts; ze gaan rechtstreeks naar een andere zorgverlener of maken geen gebruik van de zorg. Er zijn geen exacte data bekend over aantallen patiënten met lage rugpijn in de fysiotherapeutische en oefentherapeutische praktijk in Nederland.
Ieder jaar heeft ongeveer 1 tot 5% van de volwassenen last van een lumbosacraal radiculair syndroom (LRS).
Pathofysiologie
Lage rugpijn en de bijbehorende beperkingen kunnen in veel gevallen worden beschouwd als een multifactorieel probleem, waarbij biologische, psychologische, sociale factoren, comorbiditeit en pijnprocessen een rol spelen en elkaar beïnvloeden. Een duidelijke pathofysiologische oorzaak is meestal niet aantoonbaar. Ernstige oorzaken zoals fracturen en ontstekingen worden slechts gevonden bij minder dan 1% van de mensen die met rugpijn de eerstelijns gezondheidszorg bezoekt.
Bij een LRS is meestal sprake van een hernia nuclei pulposi (HNP), in de meeste gevallen in de lumbale wervelkolom op niveau L4-L5 of L5-S1.
Comorbiditeit
Bij mensen met lage rugpijn komen bepaalde aandoeningen vaker voor dan bij mensen zonder lage rugpijn. Dit betreft onder andere astma, diabetes, hoofdpijn, osteoartritis, osteoporose en cardiovasculaire problematiek. Ook bekkenbodemproblematiek komt vaak voor bij patiënten met lage rugpijn.
Comorbiditeit leidt tot een verhoogd zorggebruik en heeft een nadelig effect op de prognose van lage rugpijn. Over de precieze aard van de relaties tussen comorbiditeit en lage rugpijn bestaat nog veel onduidelijkheid.
Onderbouwing
Epidemiologie
Lage rugpijn komt veel voor, en heeft grote gevolgen voor de persoon met lage rugpijn en voor de maatschappij. Van aandoeningen die de grootste ziektelast veroorzaken, stonden wervelkolomklachten in 2015 in de Nederlandse bevolking op de achtste, en lage rugklachten in 2017 wereldwijd zelfs op de eerste plaats (Collaborators 2018). Lage rugpijn komt voor in alle leeftijdsgroepen, neemt toe bij het ouder worden en heeft de hoogste prevalentie tussen de 40 en 80 jaar (Hoy 2012). Studies rapporteren grote verschillen in incidentie- en prevalentiecijfers door verschillen in onderzochte populaties, gehanteerde meetmethoden en definities. In de hoge inkomenslanden wordt de eenjaarsprevalentie voor volwassenen geschat op 1,4 tot 20% en de life-timeprevalentie op 50 tot 80% (Fatoye 2019; Rubin 2007).
De life-timeprevalentie voor jongeren tot 18 jaar ligt iets lager en wordt geschat tussen de 36 en 65% (Calvo-Munoz 2013). Hoy (2012) beschrijft dat de prevalentie van lage rugpijn daalt tussen de leeftijd van 80 en 89 jaar, maar mogelijk wordt die daling veroorzaakt doordat in die leeftijdscategorie zich meer andere problemen voordoen en er bij lage rugpijn sprake is van onderrapportage. In 2019 waren er in de Nederlandse huisartsenpraktijk iets minder dan 900.000 nieuwe gevallen van lage rugpijn met of zonder uitstraling, waarbij acute klachten steeds opnieuw werden meegeteld. De verdeling tussen mannen en vrouwen was 45 om 55% en de verdeling tussen geen en wel uitstralende pijn 70 om 30% (Volksgezondheidenzorg). Het werkelijk aantal nieuwe gevallen ligt hoger, omdat een deel van de patiënten niet gezien wordt door de huisarts; ze gaan rechtstreeks naar een behandelaar of maken geen gebruik van de zorg. Zo bezoekt een groot deel van de patiënten de fysiotherapeut zonder tussenkomst van een huisarts of medisch specialist. In 2019 was het aandeel behandelepisoden van mensen die op eigen initiatief naar de fysiotherapeut gingen 72%, en dat was 4% hoger dan in 2018 (Van den Dool 2021). Patiënten met lage-rugproblematiek maakt een belangrijk deel uit van het totaal aantal patiënten dat zich meldt met gezondheidsproblemen in de fysio- en oefentherapiepraktijk. In 2019 werd 10,3% van de patiënten in de Nederlandse fysiotherapiepraktijk gecodeerd onder spier-, pees- en fascieaandoeningen aan de lumbale en lumbosacrale wervelkolom, DCSPH-code 3426 en 3526 (Van den Dool 2021). Dit lijkt echter een onderschatting van het daadwerkelijke aantal patiënten met lage rugpijn in de fysiotherapiepraktijk, omdat de fysiotherapeut patiënten met lage rugpijn waarschijnlijk ook onder andere codes registreert, zoals DCSPH-code 3626 voor spier-, pees- en fascieaandoeningen aan het sacrum en de SI-gewrichten.
De prevalentie van een LRS is flink lager dan de prevalentie van lage rugpijn. De eenjaarsprevalentie voor volwassenen wordt geschat op 1 tot 5% en de lifetimeprevalentie op 13 tot 40% (De Campos 2017). Spijker-Huiges vond een eenjaarsprevalentie van 1,7% in de Nederlandse huisartenspraktijk (Spijker-Huiges 2015). De incidentie van een LRS is sterker gerelateerd aan leeftijd dan lage rugpijn: de incidentie onder het 20e levensjaar is bijna nihil, is het hoogst op 40- tot 50-jarige leeftijd en neemt daarna weer af (De Campos 2017). De kans op een ernstige oorzaak van lage rugpijn, anders dan een LRS, is gering. In een groot observationeel cohort (n = 1172) in Australië van medewerkers uit de eerstelijns gezondheidszorg, was bij 0,9% van de mensen met acute lage rugpijn (< 2 weken) sprake van specifieke oorzaak, waaronder fracturen (n = 8), een cauda-equinasyndroom (n = 1) en ontstekingen (n = 2) (Henschke 2009).
Pathofysiologie
Veel verschillende structuren kunnen verantwoordelijk worden gehouden voor de oorzaak van lage rugpijn. Denk aan de lumbale discus, facetgewrichten, ‘modic changes’, lumbale spieren of zenuwen. Valide methoden om bepaalde structuren als bron van de pijn aan te wijzen, ontbreken echter en bij ongeveer 90% van de mensen met lage rugpijn is onderliggende pathologie niet aanwijsbaar (Henschke 2009; Premkumar 2018).
Pijn is een individuele gewaarwording en is complex. Zo kan pijn aanwezig zijn zonder aantoonbare afwijkingen en mensen kunnen aantoonbare afwijkingen hebben zonder pijn. Brinjikji, die 3110 asymptomatische personen onderzocht, vond discusdegeneratie op beeldvormend onderzoek bij 37% van de 20-jarigen en bij 96% van de 80-jarigen (Brinjikji 2015). ‘Bulging disci’ waren zichtbaar bij 30% van de 20-jarigen en 84% van de 80-jarigen, en discusprotrusies bij respectievelijk 29% en 43% (Brinjikji 2015). Kasch vond eveneens bij 3369 personen in een open populatie geen klinisch-relevante associaties tussen degeneratieve afwijkingen (individueel of in combinatie) en lage rugpijn (Kasch 2021).
Lage rugpijn wordt tegenwoordig beschouwd als een multidimensionale ervaring met somatosensorische, affectieve en cognitieve componenten. Zo is aangetoond dat er een relatie is tussen lage rugpijn en morfologische veranderingen in het brein en een verhoogde activiteit in de zogenoemde ‘pijnmatrix’ (Nijs 2017). Bij een deel van de patiënten met lage rugpijn is er sprake van centrale sensitisatie ofwel nociplastische pijn (Nijs 2015). Nociplastische pijn omvat verstoorde pijnmodulerende processen in het centraal zenuwstelsel, waaronder insufficiëntie van neurale inhiberende systemen en verhoogde activiteit van pijnfaciliterende systemen (Nijs 2015, 2021). Behalve verstoorde pijnprocessen en biomechanische verstoringen spelen ook leefstijl, comorbiditeit, psychologische, sociale en genetische factoren een rol (O’Sullivan 2012; Vlaeyen 2018). De kennis van de factoren die geassocieerd zijn met het ontstaan van lage rugpijn en met de transitie van acute naar chronische lage rugpijn groeit. Desondanks blijkt een groot deel van de mechanismen die aan (chronische) lage rugpijn ten grondslag liggen tot op heden slecht begrepen, is het onduidelijk welke factoren oorzaak of gevolg zijn van de lage rugpijn en is de mate van herstel van de klachten slecht voorspelbaar (Hartvigsen 2018; Kent 2008). Lage rugpijn is voor de zorgverlener een multidimensionale uitdaging.
In een groot aantal gevallen is de radiculaire pijn dominant over de lage rugpijn en een aantal patiënten ervaart alleen pijn in het been. In de meeste gevallen wordt een lumbosacraal radiculair syndroom (LRS) veroorzaakt door een lumbale hernia (Nederlandse Vereniging voor Neurologie 2020). In 90 tot 98% van de gevallen bevindt de hernia zich ter hoogte van L4-L5 of L5-S1 (Volksgezondheidenzorg.info). Een gouden standaard voor het vaststellen van LRS ontbreekt echter en bij ongeveer een derde van de patiënten met de diagnose LRS is er geen wortelcompressie aantoonbaar op de MRI-scan (Nederlandse Vereniging voor Neurologie 2020).
Comorbiditeit
Comorbiditeit komt vaak voor bij patiënten met lage rugpijn (Von Korff 2005). Uit de verschillende studies komen aandoeningen naar voren als astma, diabetes, hoofdpijn, osteoartritis, osteoporose, en cardiovasculaire problematiek (Beales 2012; Chou 2013; De Luca 2017; Ferreira 2013; Gore 2012; Hartvigsen 2018; Hestbaek 2003; Schneider 2007). Ook bekkenbodemproblematiek komt vaak voor bij patiënten met lage rugpijn (Welk 2020). Comorbiditeit leidt tot een verhoogd zorggebruik, heeft een nadelig effect op de prognose van lage rugpijn en kan consequenties hebben voor de invulling van de behandeling. Over de precieze aard van de relatie tussen comorbiditeit en lage rugpijn bestaat nog veel onduidelijkheid (Hartvigsen 2018; Hestbaek 2003).
- Beales DJ, Smith AJ, O’Sullivan PB, Straker LM. Low back pain and comorbidity clusters at 17 years of age: a cross-sectional examination of health-related quality of life and specific low back pain impacts. J Adolesc Health. 2012;50(5):509-16.
- Brinjikji W, Luetmer PH, Comstock B, Bresnahan BW, Chen LE, Deyo RA, Halabi S, Turner JA, Avins AL, James K, Wald JT, Kallmes DF, Jarvik JG. Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. AJNR Am J Neuroradiol. 2015;36(4):811-6.
- Calvo-Munoz I, Gomez-Conesa A, Sanchez-Meca J. Prevalence of low back pain in children and adolescents: a meta-analysis. BMC Pediatr. 2013;13:14.
- Chou YC, Shih CC, Lin JG, Chen TL, Liao CC. Low back pain associated with sociodemographic factors, lifestyle and osteoporosis: a population-based study. J Rehabil Med. 2013;45(1):76-80.
- Collaborators GDaIIaP. Global, regional, and national incidence, prevalence, and years lived with disability for 354 diseases and injuries for 195 countries and territories, 1990-2017: a systematic analysis for the Global Burden of Disease Study 2017. Lancet (London, England). 2018;392(10159):1789-858.
- de Campos TF. Low back pain and sciatica in over 16s: assessment and management NICE Guideline [NG59]. J Physiother. 2017;63(2):120.
- de Luca KE, Parkinson L, Haldeman S, Byles JE, Blyth F. The Relationship Between Spinal Pain and Comorbidity: A Cross-sectional Analysis of 579 Community-Dwelling, Older Australian Women. J Manipulative Physiol Ther. 2017;40(7):459-66.
- Fatoye F, Gebrye T, Odeyemi I. Real-world incidence and prevalence of low back pain using routinely collected data. Rheumatol Int. 2019;39(4):619-26.
- Ferreira PH, Beckenkamp P, Maher CG, Hopper JL, Ferreira ML. Nature or nurture in low back pain? Results of a systematic review of studies based on twin samples. Eur J Pain. 2013;17(7):957-71.
- Gore M, Sadosky A, Stacey BR, Tai KS, Leslie D. The burden of chronic low back pain: clinical comorbidities, treatment patterns, and health care costs in usual care settings. Spine. 2012;37(11):E668-77.
- Hartvigsen J, Hancock MJ, Kongsted A, Louw Q, Ferreira ML, Genevay S, Hoy D, Karppinen J, Pransky G, Sieper J, Smeets RJ, Underwood M, Lancet Low Back Pain Series Working G. What low back pain is and why we need to pay attention. Lancet (London, England). 2018;391(10137):2356-67.
- Henschke N, Maher CG, Refshauge KM, Herbert RD, Cumming RG, Bleasel J, York J, Das A, McAuley JH. Prevalence of and screening for serious spinal pathology in patients presenting to primary care settings with acute low back pain. Arthritis Rheum. 2009;60(10):3072-80.
- Hestbaek L, Leboeuf-Yde C, Manniche C. Low back pain: what is the long-term course? A review of studies of general patient populations. Eur Spine J. 2003;12(2):149-65.
- Hoy D, Bain C, Williams G, March L, Brooks P, Blyth F, Woolf A, Vos T, Buchbinder R. A systematic review of the global prevalence of low back pain. Arthritis Rheum. 2012;64(6):2028-37.
- Kasch R, Truthmann J, Hancock MJ, Maher CG, Otto M, Nell C, Reichwein N, Bulow R, Chenot JF, Hofer A, Wassilew G, Schmidt CO. Association of lumbar MRI findings with current and future back pain in a population-based cohort study. Spine. 18 aug 2021. doi: 10.1097/brs.0000000000004198
- Kent PM, Keating JL. Can we predict poor recovery from recent-onset nonspecific low back pain? A systematic review. Man Ther. 2008;13(1):12-28.
- Nederlandse Vereniging voor Neurologie. Lumbosacraal Radiculair Syndroom (LRS) 2020. Beschikbaar via: https://richtlijnendatabase.nl/richtlijn/lumbosacraal_radiculair_syndroom_lrs/startpagina_-_lrs.html. Geraadpleegd op 22 mei 2019.
- Nijs J, Apeldoorn A, Hallegraeff H, Clark J, Smeets R, Malfliet A, Girbes EL, de Kooning M, Ickmans K. Low back pain: guidelines for the clinical classification of predominant neuropathic, nociceptive, or central sensitization pain. Pain Physician. 2015;18(3):E333-46.
- Nijs J, Clark J, Malfliet A, Ickmans K, Voogt L, Don S, den Bandt H, Goubert D, Kregel J, Coppieters I, Dankaerts W. In the spine or in the brain? Recent advances in pain neuroscience applied in the intervention for low back pain. Clin Exp Rheumatol. 2017;35 Suppl 107(5):108-15.
- Nijs J, George SZ, Clauw DJ, Fernández-de-las-Peñas C, Kosek E, Ickmans K, Fernández-Carnero J, Polli A, Kapreli E, Huysmans E, Cuesta-Vargas AI, Mani R, Lundberg M, Leysen L, Rice D, Sterling M, Curatolo M. Central sensitisation in chronic pain conditions: latest discoveries and their potential for precision medicine. Lancet Rheumatol. 2021;3:e383-92.
- O’Sullivan P. A classification-based cognitive functional approach for the management of back pain. JOSPT. 2012;42(10):17-21.
- Premkumar A, Godfrey W, Gottschalk MB, Boden SD. Red flags for low back pain are not always really red: a prospective evaluation of the clinical utility of commonly used screening questions for low back pain. J Bone Joint Surg Am. 2018;100(5):368-74.
- Rubin DI. Epidemiology and risk factors for spine pain. Neurol Clin. 2007;25(2):353-71.
- Schneider S, Mohnen SM, Schiltenwolf M, Rau C. Comorbidity of low back pain: representative outcomes of a national health study in the Federal Republic of Germany. Eur J Pain. 2007;11(4):387-97.
- Spijker-Huiges A, Groenhof F, Winters JC, van Wijhe M, Groenier KH, van der Meer K. Radiating low back pain in general practice: incidence, prevalence, diagnosis, and long-term clinical course of illness. Scand J Prim Health Care. 2015;33(1):27-32.
- van den Dool J, Meijer WM. Nivel Zorgregistraties Eerste Lijn – Zorg door de fysiotherapeut; jaarcijfers 2019 en trendcijfers 2016-2019. Utrecht: Nivel; 2021.
- Vlaeyen JWS, Maher CG, Wiech K, van Zundert J, Meloto CB, Diatchenko L, Battie MC, Goossens M, Koes B, Linton SJ. Low back pain. Nat Rev Dis Primers. 2018;4(1);52.
- Volksgezondheidenzorg. Nek- en rugklachten. Beschikbaar via: https://www.volksgezondheidenzorg.info/onderwerp/nek-en-rugklachten/cijfers-context/huidige-situatie. Geraadpleegd op 22 mei 2019.
- von Korff M, Crane P, Lane M, Miglioretti DL, Simon G, Saunders K, Stang P, Brandenburg N, Kessler R. Chronic spinal pain and physical-mental comorbidity in the United States: results from the national comorbidity survey replication. Pain. 2005;113(3):331-9.
- Welk B, Baverstock R. Is there a link between back pain and urinary symptoms? Neurourol Urodyn. 2020;39(2):523-32.
A.2.2 Maatschappelijke impact
Lage rugpijn is nationaal en internationaal een van de belangrijkste oorzaken van beperkingen in het dagelijks leven. De vele beperkingen bij een minderheid van de mensen met lage rugpijn in combinatie met het veelvuldig vóórkomen van de lage rugpijn zorgt voor een zeer grote maatschappelijke impact. De medische kosten van de zorg voor nek- en rugklachten bedroegen 937 miljoen euro in 2017. Dat komt overeen met 14% van de totale zorgkosten die gemaakt werden voor ziekten van het bewegingsstelsel en bindweefsel en 1,07% van de totale kosten van de gezondheidszorg in Nederland. Van de zorguitgaven voor nek- en rugklachten werd 62% besteed aan ziekenhuiszorg, 12% aan eerstelijnszorg, en 11% aan overige aanbieders. Vergelijkbare cijfers voor niet-medische kosten (zoals werkverzuim of productiviteitsverlies) zijn niet beschikbaar, maar de verhouding tussen medische en niet-medische kosten wordt geschat op 12% voor medische en 88% voor niet-medische kosten.
Onderbouwing
Lage rugpijn is wereldwijd de belangrijkste oorzaak van leven met een beperking. Tussen 1990 en 2007 nam het aantal geleefde jaren met beperkingen als gevolg van lage rugpijn toe met 30% (met een range van 28-32%) (GBD 2017 Disease Injury Incidence Prevalence Collaborators 2018). De meeste mensen met lage rugpijn hebben een laag niveau van beperkingen. Echter, de hoge prevalentie van lage rugpijn in combinatie met een grote mate van beperkingen in een kleine minderheid van de gevallen zorgt voor een zeer grote maatschappelijke impact (Hartvigsen 2018). De algehele toename van de wereldwijde maatschappelijke impact van lage rugpijn is bijna volledig te wijten aan de toename van de bevolking en vergrijzing, aangezien de prevalentie niet lijkt toe te nemen (Hoy 2010). Beperkingen als gevolg van lage rugpijn zijn het hoogst in de 25- tot 65-jarige beroepsbevolking (Hartvigsen 2018).
De kosten voor lage rugpijn worden in het algemeen gerapporteerd als medische kosten (gezondheidszorg) en niet-medische kosten (werkverzuim of productiviteitsverlies). Andere niet-medische kosten, zoals die voor vervoer naar afspraken, bezoeken aan complementaire en alternatieve artsen en informele hulp die niet door het gezondheidszorgsysteem is vastgelegd, worden meestal niet gerapporteerd. Dit betekent dat de meeste studies de totale maatschappelijke kosten van lage rugpijn onderschatten.
Het Rijksinstituut voor Volksgezondheid en Milieu rapporteert dat de medische kosten in Nederland voor nek- en rugklachten in 2017 937 miljoen euro bedroegen (Volksgezondheidenzorg.info), ofwel 14% van de totale zorgkosten die in dat jaar gemaakt werden voor ziekten van het bewegingsstelsel en bindweefsel en 1,07% van de totale kosten van de gezondheidszorg in Nederland. Van de kosten voor nek- en rugklachten werd 62% besteed aan ziekenhuiszorg, 12% aan eerstelijnszorg en 11% aan overige aanbieders. In vergelijking met 2017 waren de medische kosten in Nederland voor nek- en rugklachten in 2011 hoger (1,3 miljard euro) en procentueel waren er lagere kosten voor ziekenhuiszorg (38%) en hogere kosten voor eerstelijnszorg (29%) (Volksgezondheidenzorg.info).
In een onderzoek van Lambeek naar de ziektekosten zijn relevante gegevens verzameld uit nationale registers, rapporten van onderzoeksinstituten, beschrijvende studies en bedrijfsgezondheidszorg (Lambeek 2011). Het doel van deze studie was om de totale kosten van rugpijn voor de Nederlandse samenleving voor de jaren 2002-2007 te schatten op basis van medische en niet-medische kosten voor lage rugpijn (Lambeek 2011). De totale maatschappelijke kosten van rugpijn daalden van 4,3 miljard euro in 1991 tot 3,5 miljard euro in 2007 (Lambeek 2011). Het aandeel van deze kosten bedroeg ongeveer 0,9% van het bruto nationaal product (BNP) in 2002 en 0,6% van het BNP in 2007. De verhouding tussen medische en niet-medische kosten is in de loop van de jaren niet merkbaar veranderd, dat wil zeggen 12% voor medische en 88% voor niet-medische kosten. De daling van de kosten in de periode 1991 tot 2007 lijkt voornamelijk het gevolg geweest te zijn van een wijziging van de wetgeving voor arbeidsgeschiktheidspensioenen en implementatie van evidence-based zorg (Lambeek 2011).
- GBD 2017 Disease Injury Incidence Prevalence Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 354 diseases and injuries for 195 countries and territories, 1990-2017: a systematic analysis for the Global Burden of Disease Study 2017. Lancet (London, England). 2018;392(10159):1789-858.
- Hartvigsen J, Hancock MJ, Kongsted A, Louw Q, Ferreira ML, Genevay S, Hoy D, Karppinen J, Pransky G, Sieper J, Smeets RJ, Underwood M, Lancet Low Back Pain Series Working G. What low back pain is and why we need to pay attention. Lancet (London, England). 2018;391(10137):2356-67.
- Hoy D, Bain C, Williams G, March L, Brooks P, Blyth F, Woolf A, Vos T, Buchbinder R. A systematic review of the global prevalence of low back pain. Arthritis Rheum. 2012;64(6):2028-37.
- Hoy D, March L, Brooks P, Woolf A, Blyth F, Vos T, Buchbinder R. Measuring the global burden of low back pain. Best Pract Res Clin Rheumatol. 2010;24(2):155-65.
- Lambeek LC, van Tulder MW, Swinkels IC, Koppes LL, Anema JR, van Mechelen W. The trend in total cost of back pain in The Netherlands in the period 2002 to 2007. Spine. 2011;36(13):1050-8.
- Volksgezondheideninfo.nl. Nek- en rugklachten, kosten, zorguitgaven. Rijksinstituut voor Volksgezondheid en Milieu (RIVM). Beschikbaar via: https://www.volksgezondheidenzorg.info/onderwerp/nek-en-rugklachten/kosten/zorguitgaven#. Geraadpleegd op 3 oktober 2019.
A.2.3 Klinisch beeld en beloop
- Lage rugpijn is voor veel mensen een dynamische conditie waarbij episoden van weinig tot geen rugpijn worden afgewisseld met episoden van matige tot ernstige rugpijn.
Een episode van lage rugpijn kan sluipend beginnen of acuut. - Na één maand is ongeveer een kwart en na drie maanden ongeveer de helft van de mensen volledig hersteld op pijn en fysiek functioneren. Na drie maanden verloopt het herstel langzamer en een deel van de patiënten heeft na 12 maanden nog steeds klachten.
- Het aandeel mensen dat na één maand (weer) werkt is ongeveer 70% en na drie maanden 90%.
- Eén tot twee op de drie mensen maakt kans op een recidief binnen één jaar na herstel van een eerdere episode.
- Het beloop van lage rugpijn is minder gunstig indien de lage rugpijn gepaard gaat met pijn in het been.
- LRS is in de praktijk niet altijd eenvoudig te onderscheiden van gerefereerde pijn in het been (uitstralende pijn afkomstig van gewrichten, ligamenten, disci etc. zonder compressie of irritatie van de lumbosacrale zenuwen). Het typische beeld van een LRS is een heftige schietende, scherpe pijn, waarbij de distributie van pijn en/of paresthesieën langs een specifiek dermatoom verlopen. De pijn is vaak erger in het been dan in de rug en kan toenemen bij drukverhogende momenten. Gerefereerde pijn in het been wordt over het algemeen aangegeven als diffuse pijn, straalt niet uit onder de knie en is minder intens dan de lage rugpijn.
Er bestaan nog veel onzekerheden over het beloop bij een LRS.
Onderbouwing
Een episode van lage rugpijn kan sluipend beginnen of acuut ten gevolge van fysieke factoren (bijvoorbeeld vanwege het optillen van een voorwerp of het maken van een (on)gewone beweging), psychosociale factoren (bijvoorbeeld vermoeidheid of stress) of een combinatie van deze twee (bijvoorbeeld afgeleid zijn bij tillen) (Steffens 2015). Het aandeel mensen bij wie lage rugpijn acuut begint, wordt geschat op 17 tot 59% (Henschke 2009; Macfarlane 1999). Ongeveer 30% kan zich geen aanleiding herinneren (Do Carmo Silva Parreira 2015). Gedurende de eerste vier tot zes weken treedt er bij de meeste mensen herstel op en verbeteren pijn en fysiek functioneren met gemiddeld 25-60% (Menezes Costa 2012; Pengel 2003). Na een maand zijn 20 tot 40% van de mensen volledig hersteld en na drie maanden 33-74% (Abbott 2002; Chou 2010; Itz 2013; Scheele 2012). Na drie maanden vlakt het herstel af. Het percentage mensen dat volledig herstelt na 3 tot 12 maanden wordt geschat op 35 en 75% (Abbott 2002; Chou 2010; Scheele 2012). Na 12 maanden blijft het percentage mensen dat klachten houdt min of meer stabiel (Kaaria 2010; Lemeunier 2012).
De cijfers voor werkhervatting zijn gunstiger dan die voor pijn en fysiek functioneren. Werkhervatting na één, drie, zes en 12 maanden wordt geschat op respectievelijk 63 tot 82%, 80 tot 95%, 84 tot 98% en 89 tot 98% (Andersson 1999; Chou 2010; Hestbaek 2003; Pengel 2003).
Recidieven van lage rugpijn komen vaak voor. Binnen een jaar na herstel van een eerdere episode treedt een recidief op bij een à twee op de drie mensen (Da Silva 2017; Stanton 2008). De gerapporteerde resultaten over herstel en recidieven lopen nogal uiteen omdat in de verschillende studies andere definities voor herstel worden gebruikt en er een grote variatie is van inclusiecriteria, patiëntenpopulaties en toegepaste meetinstrumenten.
De mate van herstel lijkt weinig te verschillen in een open populatie (algemene bevolking waarbij mensen met klachten wel of geen hulp in de gezondheidszorg zoeken) ten opzichte van een populatie in de eerste lijn (Lemeunier 2012). In de tweede en derde lijn, waarin de populatie gekenmerkt wordt door een grotere mate van beperkingen op fysiek en mentaal functioneren, is de uitgangssituatie voor herstel minder gunstig dan in de eerste lijn of in een open populatie. Reductie van pijn en toename van fysiek functioneren na één jaar wordt in de tweede en derde lijn dan ook geschat op slechts 30% en werkhervatting op 50% (Verkerk 2013; Verkerk 2015a, Verkerk 2015b).
Lage rugpijn wordt beschouwd als een dynamische conditie waarbij episoden van weinig tot geen rugpijn worden afgewisseld met episoden van matige tot ernstige rugpijn (Axén 2013; Hartvigsen 2018).
Het typische beeld van een lumbosacraal radiculair syndroom (LRS) is een heftige schietende, scherpe pijn, waarbij de distributie van pijn en/of paresthesieën langs een specifiek dermatoom verlopen. Omdat in de meeste gevallen de wortels L5 of S1 zijn aangedaan, straalt de pijn meestal uit tot onder de knie. De pijn is vaak erger in het been dan in de rug, kan toenemen bij drukverhogende momenten en neemt over het algemeen af in liggende positie (Nederlandse Vereniging voor Neurologie 2020; Schaafstra 2015).
De korte- en langetermijnprognose bij lage rugpijn met uitstraling in het been is ongunstiger dan bij lage rugpijn zonder uitstraling in het been (zie ook A.2.4 ‘Etiologische en prognostische factoren’ (opent in nieuw tabblad)) (Dunn 2004; Hartvigsen 2017; Hill 2011; Tubach 2004). Voor patiënten met uitstralende pijn met of zonder kenmerken van een LRS wordt het herstelpercentage na één jaar geschat tussen de 44 en 65% (Hartvigsen 2017; Haugen 2012; Iversen 2015; Konstantinou 2018; Tubach 2004). De variatie is onder andere afhankelijk van de definitie van herstel, het behandelbeleid en of de selectie van de patiënten plaatsvond in de eerste of tweede lijn. Van alle patiënten die de huisarts consulteren met klachten vanuit de lage rug met uitstraling, wordt 16% verwezen naar de tweede lijn. Bij patiënten met lage rugpijn zonder uitstraling is dat 8% (Flinterman 2019).
Zie bijlage A.2.3-1 (opent in nieuw tabblad) voor een literatuuroverzicht over het beloop van lage rugpijn bij volwassenen.
- Abbott JH, Mercer S. The natural history of acute low back pain. New Zealand Journal of Physiotherapy. 2002;30(3):9.
- Andersson GB. Epidemiological features of chronic low-back pain. Lancet (London, England). 1999;354(9178):581-5.
- Axén I, Leboeuf-Yde C. Trajectories of low back pain. Best Pract Res Clin Rheumatol. 2013;27(5):601-12.
- Chou R, Shekelle P. Will this patient develop persistent disabling low back pain? JAMA. 2010;303(13):1295-302.
- da Silva T, Mills K, Brown BT, Herbert RD, Maher CG, Hancock MJ. Risk of recurrence of low back pain: a systematic review. J Orthop Sports Phys Ther. 2017;47(5):305-13.
- do Carmo Silva Parreira P, Maher CG, Latimer J, Steffens D, Blyth F, Li Q, Ferreira ML. Can patients identify what triggers their back pain? Secondary analysis of a case-crossover study. Pain. 2015;156(10):1913-9.
- Dunn KM, Croft PR. Epidemiology and natural history of low back pain. Eura Medicophys. 2004;40(1):9-13.
- Flinterman L, Schers H, Schermer T. Behandeling van klachten vanuit de lage rug in de eerste lijn. Utrecht: Nederlands Instituut voor Onderzoek van de Gezondheidszorg; 2019. Beschikbaar via: https://nivel.nl/sites/default/files/bestanden/1003586.pdf.
- Hartvigsen J, Hancock MJ, Kongsted A, Louw Q, Ferreira ML, Genevay S, Hoy D, Karppinen J, Pransky G, Sieper J, Smeets RJ, Underwood M, Lancet Low Back Pain Series Working G. What low back pain is and why we need to pay attention. Lancet (London, England). 2018;391(10137):2356-67.
- Hartvigsen L, Hestbaek L, Lebouef-Yde C, Vach W, Kongsted A. Leg pain location and neurological signs relate to outcomes in primary care patients with low back pain. BMC Musculoskelet Disord. 2017;18(1):133.
- Haugen AJ, Brox JI, Grovle L, Keller A, Natvig B, Soldal D, Grotle M. Prognostic factors for non-success in patients with sciatica and disc herniation. BMC Musculoskelet Disord. 2012;13:183.
- Henschke N, Maher CG, Refshauge KM, Herbert RD, Cumming RG, Bleasel J, York J, Das A, McAuley JH. Prevalence of and screening for serious spinal pathology in patients presenting to primary care settings with acute low back pain. Arthritis Rheum. 2009;60(10):3072-80.
- Hestbaek L, Leboeuf-Yde C, Manniche C. Low back pain: what is the long-term course? A review of studies of general patient populations. Eur Spine J. 2003;12(2):149-65.
- Hill JC, Konstantinou K, Egbewale BE, Dunn KM, Lewis M, van der Windt D. Clinical outcomes among low back pain consulters with referred leg pain in primary care. Spine. 2011;36(25):2168-75.
- Itz CJ, Geurts JW, van Kleef M, Nelemans P. Clinical course of non-specific low back pain: a systematic review of prospective cohort studies set in primary care. Eur J Pain. 2013;17(1):5-15.
- Iversen T, Solberg TK, Wilsgaard T, Waterloo K, Brox JI, Ingebrigtsen T. Outcome prediction in chronic unilateral lumbar radiculopathy: prospective cohort study. BMC Musculoskelet Disord. 2015;16:17.
- Kaaria SM, Malkia EA, Luukkonen RA, Leino-Arjas PI. Pain and clinical findings in the low back: a study of industrial employees with 5-, 10-, and 28-year follow-ups. Eur J Pain. 2010;14(7):759-63.
- Konstantinou K, Dunn KM, Ogollah R, Lewis M, van der Windt D, Hay EM. Prognosis of sciatica and back-related leg pain in primary care: the ATLAS cohort. Spine J. 2018;18(6):1030-40.
- Lemeunier N, Leboeuf-Yde C, Gagey O. The natural course of low back pain: a systematic critical literature review. Chiropr Man Therap. 2012;20(1):33.
- Macfarlane GJ, Thomas E, Croft PR, Papageorgiou AC, Jayson MI, Silman AJ. Predictors of early improvement in low back pain amongst consulters to general practice: the influence of pre-morbid and episode-related factors. Pain. 1999;80(1-2):113-9.
- Menezes Costa LDC, Maher CG, Hancock MJ, McAuley JH, Herbert RD, Costa LO. The prognosis of acute and persistent low-back pain: a meta-analysis. CMAJ. 2012;184(11):E613-24.
- Nederlandse Vereniging voor Neurologie. Lumbosacraal radiculair syndroom (LRS) 2020. Beschikbaar via: https://richtlijnendatabase.nl/richtlijn/lumbosacraal_radiculair_syndroom_lrs/startpagina_-_lrs.html. Geraadpleegd op 25 juni 2020.
- Pengel LH, Herbert RD, Maher CG, Refshauge KM. Acute low back pain: systematic review of its prognosis. Bmj. 2003;327(7410):323.
- Schaafstra A, Spinnewijn W, Bons S, Borg M, Koes B, Ostelo R, Spijker-Huiges A, Burgers J, Bouma M, Verburg A. NHG-standaard lumbosacraal radiculair syndroom (tweede herziening). Huisarts Wet. 2015;58(6):308-20.
- Scheele J, Luijsterburg PA, Bierma-Zeinstra SM, Koes BW. Course of back complaints in older adults: a systematic literature review. Eur J Phys Rehabil Med. 2012;48(3):379-86.
- Stanton TR, Henschke N, Maher CG, Refshauge KM, Latimer J, McAuley JH. After an episode of acute low back pain, recurrence is unpredictable and not as common as previously thought. Spine. 2008;33(26):2923-8.
- Steffens D, Ferreira ML, Latimer J, Ferreira PH, Koes BW, Blyth F, Li Q, Maher CG. What triggers an episode of acute low back pain? A case-crossover study. Arthritis Care Res (Hoboken). 2015;67(3):403-10.
- Tubach F, Beauté J, Leclerc A. Natural history and prognostic indicators of sciatica. J Clin Epidemiol. 2004;57(2):174-9.
- Verkerk K, Luijsterburg PA, Heymans MW, Ronchetti I, Pool-Goudzwaard AL, Miedema HS, Koes BW. Prognosis and course of disability in patients with chronic nonspecific low back pain: a 5- and 12-month follow-up cohort study. Phys Ther. 2013;93(12):1603-14.
- Verkerk K, Luijsterburg PA, Heymans MW, Ronchetti I, Pool-Goudzwaard AL, Miedema HS, Koes BW. Prognosis and course of pain in patients with chronic non-specific low back pain: A 1-year follow-up cohort study. Eur J Pain. 2015a;19(8):1101-10.
- Verkerk K, Luijsterburg PA, Pool-Goudzwaard A, Heymans MW, Ronchetti I, Miedema HS, Koes BW. Prognosis and course of work-participation in patients with chronic non-specific low back pain: a 12-month follow-up cohort study. J Rehabil Med. 2015b;47(9):854-9.
A.2.4 Etiologische en prognostische factoren
Etiologische factoren
Factoren die een rol kunnen spelen bij het ontstaan van lage rugpijn en LRS of het optreden van een nieuwe episode van lage rugpijn of LRS, zijn opgenomen in het volgende overzicht.
Etiologische factoren die mogelijk bijdragen aan het ontstaan van lage rugpijn en LRS zijn:
- Aan rugpijn gerelateerde factoren
- eerdere episoden van lage rugpijn
- Patiëntgerelateerde factoren
- overgewicht en obesitas
- roken
- comorbiditeit
- Psychosociale factoren
- depressie
- Werkgerelateerde factoren
- hoge fysieke belasting tijdens werk
- hoge mentale belasting tijdens werk
- weinig sociale ondersteuning op het werk
- weinig mogelijkheden om werkzaamheden zelf in te vullen
- weinig zekerheid voor het behouden van de baan
- zeer monotone arbeid
Aanbeveling
Inventariseer de etiologische factoren tijdens de anamnese (zie B.1.1 ‘Anamnese’). Deze factoren kunnen een rol spelen bij het ontstaan van (een eerste keer of terugkerende) lage rugpijn. De verkregen informatie wordt gebruikt om gerichte voorlichting en advies te geven over het ontstaan van de klachten (zie C.1 ‘Voorlichting en (pijn)educatie’).
Prognostische factoren voor aanhoudende klachten
Factoren die de prognose (het beloop van de klachten) beïnvloeden, worden prognostische factoren genoemd. In het volgende overzicht staan de prognostische factoren die geassocieerd zijn met aanhoudende lage rugpijn en LRS.
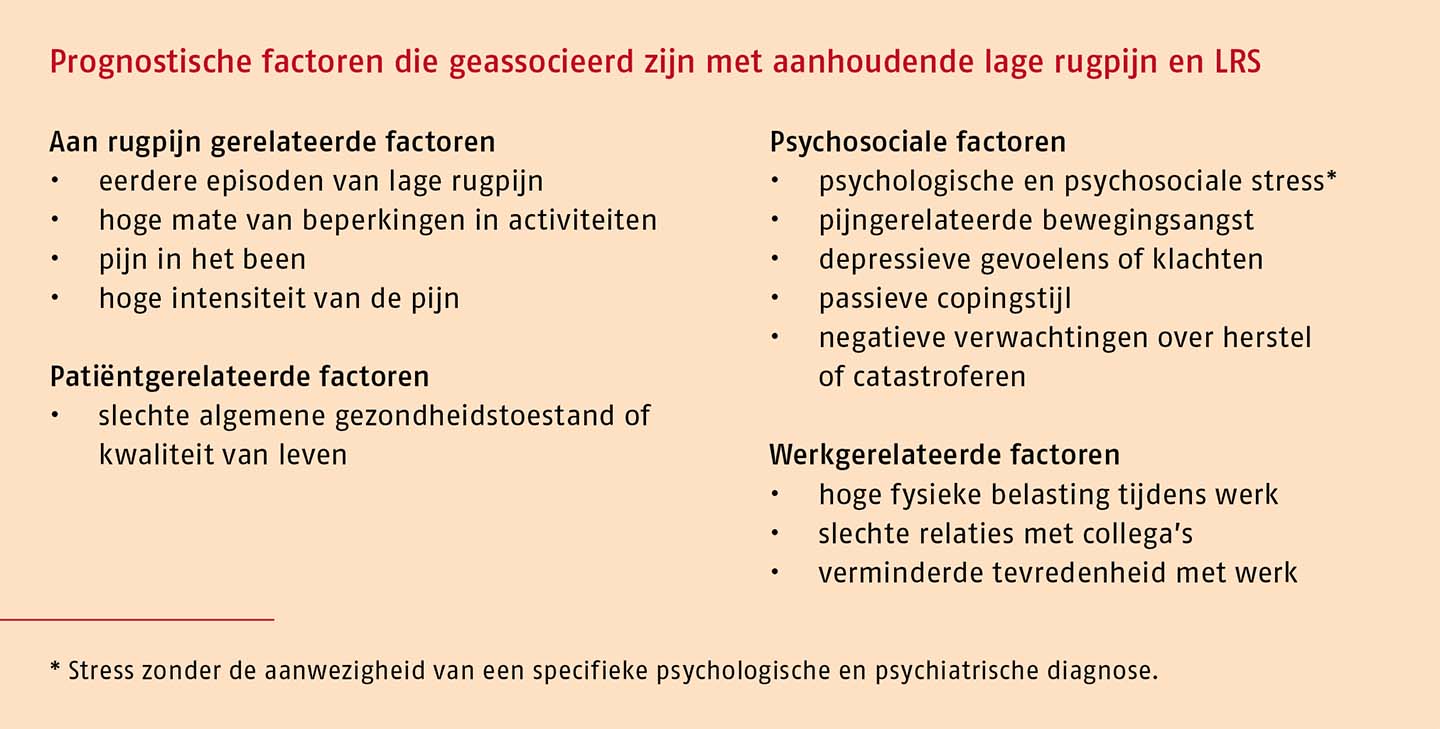
Aanbevelingen
Inventariseer de prognostische factoren voor aanhoudende lage rugklachten en LRS die in het overzicht staan vermeld. Hoewel het onzeker is in welke mate de prognostische factoren het risico op aanhoudende lage rugklachten en LRS voorspellen, is het aannemelijk dat een dominant aanwezige factor of een combinatie van prognostische factoren, de kans op herstel belemmert.
Overweeg bij het in kaart brengen van de prognostische factoren gebruik te maken van de aanbevolen en optionele meetinstrumenten (zie B.3 ‘Meetinstrumenten’). Voor de meeste meetinstrumenten zijn geen strikte afkapwaarden beschikbaar en wordt het gebruik van strikte afkapwaarden dan ook niet aanbevolen.
Onderbouwing
Aanleiding
In de afgelopen jaren is er veel onderzoek verricht naar etiologische en prognostische factoren van lage rugpijn, waardoor herziening gewenst was van de factoren die beschreven staan in de KNGF-richtlijn uit 2013 (KNGF 2013).
Uitgangsvraag
Welke etiologische en prognostische factoren worden aanbevolen om in kaart te brengen tijdens de anamnese en het lichamelijk onderzoek?
Methode
Voor de beantwoording van de uitgangsvraag is in overleg met de werkgroep gebruikgemaakt van literatuur die is geïdentificeerd op basis van een systematische zoekactie naar evidence-based richtlijnen en systematische literatuuronderzoeken. Deze zoekactie is aangevuld met informatie uit nationale richtlijnen voor lage rugpijn. Bestaande systematische literatuuronderzoeken van prospectieve cohortstudies, eventueel in combinatie met cross-sectionele en case-controlstudies zijn geselecteerd. De resultaten zijn op een narratieve wijze geanalyseerd en descriptief verwerkt.
De etiologische en prognostische factoren die in aanmerking kwamen voor opname in de richtlijn zijn geselecteerd op basis van consensus in de werkgroep, waarbij de volgende componenten zijn beoordeeld: de kwaliteit van het bewijs dat is gerelateerd aan de omvang van de onderzochte populatie en de consistentie van de bewijslast, de omvang van het effect en de toepasbaarheid en/of klinische relevantie van de factor.
Conclusies op basis van de literatuur
In de Verantwoording zijn de details beschreven op basis waarvan deze literatuurconclusies tot stand zijn gekomen.
Etiologische factoren
Op basis van 13 systematische literatuuronderzoeken is de bruikbaarheid van 14 etiologische factoren geëvalueerd (Campbell 2013; Da Silva 2017; Ferreira 2013; Heneweer 2011; Hestbaek 2003; Janwantanakul 2012; Lang 2012; Pinheiro 2016; Shiri 2016; Shiri 2010ab; Taylor 2014; Zhang 2018). De volgende risicofactoren op het ontstaan van de eerste keer rugpijn of terugkerende rugpijn zijn geselecteerd voor opname in de richtlijn op basis van consensus: eerdere episoden van lage rugpijn, overgewicht en obesitas, roken, comorbiditeit, depressie, hoge fysieke belasting tijdens werk, hoge mentale belasting tijdens werk, weinig sociale ondersteuning op het werk, weinig mogelijkheden om werkzaamheden zelf in te vullen, weinig zekerheid voor het behouden van de baan en zeer monotone arbeid.
Hoewel het vermoeden bestaat dat etiologische factoren van invloed zijn op het ontstaan van lage rugpijn, zijn etiologische factoren niet per definitie tevens oorzakelijke factoren.
Prognostische factoren
Op basis van 14 systematische literatuuronderzoeken is de bruikbaarheid van 26 prognostische factoren geëvalueerd (Campbell 2013; Chou 2010; Hallegraeff 2012; Hayden 2009; 2010; Hendrick 2011; Kent 2008, Oliveira 2019; Pinheiro 2016; Ramond 2011; Steenstra 2017; Verkerk 2012; Wertli 2014ab). De geselecteerde prognostische factoren zijn verdeeld over vier domeinen: ‘aan rugpijn gerelateerde factoren’, ‘patiëntgerelateerde factoren’, ‘psychosociale factoren’, en ‘werkgerelateerde factoren’. De volgende prognostische factoren zijn geselecteerd voor opname in de richtlijn op basis van consensus: ‘eerdere episoden van lage rugpijn’, ‘hoge mate van beperkingen in activiteiten’, ‘pijn in het been of uitstralende pijn’, ‘hoge intensiteit van de pijn’, ‘slechte algemene gezondheid of kwaliteit van leven’, ‘psychologische en psychosociale stress’ (‘distress’), ‘pijngerelateerde bewegingsangst’, ‘depressieve gevoelens of klachten’, ‘passieve coping’, ‘negatieve verwachtingen over het herstel of catastroferen’, ‘hoge fysieke belasting tijdens werk’, ‘slechte relaties met collega’s’ en ‘verminderde tevredenheid met werk’. De resultaten van de geïncludeerde systematische literatuuronderzoeken zijn vaak conflicterend en het verband tussen de prognostische factor en aanhoudende lage rugklachten is vaak zwak.
Conclusies op basis van de overwegingen
In de Verantwoording zijn de details beschreven op basis waarvan deze conclusies van de overige overwegingen tot stand zijn gekomen.
Hoewel er veel systematisch literatuuronderzoek is uitgevoerd naar etiologische en prognostische factoren van lage rugpijn blijft er onzekerheid bestaan over de waarde hiervan voor de dagelijkse praktijk. De resultaten van de systematische literatuuronderzoeken zijn vaak conflicterend.
Sommige literatuuronderzoeken rapporteren statistisch-significante associaties van patiëntgerelateerde etiologische of prognostische factoren; de klinische relevantie van deze associaties lijkt echter beperkt. Daarnaast blijft er onzekerheid bestaan over de betrouwbaarheid van de conclusies als gevolg van methodologische beperkingen in de literatuur over de prognostische factoren voor lage rugpijn (Hayden 2009). Zo zijn de onderzochte populaties, de operationalisatie van de risicofactoren en de gehanteerde uitkomstmaten sterk heterogeen. Ook zijn de associaties vaak zwak. De genoemde factoren spelen een rol in het ontstaan of het beloop van rugklachten, maar geen enkele van die factoren heeft een heel sterk verband met rugklachten. Behandelen van slechts één factor zal de rugklachten niet wegnemen, maar mogelijk wel verminderen.
Een recent verschenen overzichtsartikel van systematische literatuuronderzoeken identificeerde zeven prognostische factoren bij patiënten met nek en lage rugpijn: beperkingen in activiteiten, mentale gezondheid, pijnintensiteit, ernst van de pijn, coping, verwachtingen ten aanzien van herstel en pijngerelateerde bewegingsangst (Mansell 2021). Er was een redelijk vertrouwen dat de associatie robuust is (op basis van consistentie van bewijs tussen de geïncludeerde studies en het risico op vertekening) voor deze factoren. Deze factoren komen overeen met de door ons geïdentificeerde prognostische factoren voor vertraagd herstel.
De werkgroep acht een sterke aanbeveling ten aanzien van het in kaart brengen van de etiologische factoren op z’n plaats, gezien de kleine inspanning die nodig is om de factoren in kaart te brengen tijdens de anamnese en de mogelijke waarde van die factoren bij de klinische besluitvorming. Informatie over de etiologische factoren kan worden gebruikt om gerichte informatie en advies te verstrekken.
Ten aanzien van de prognostische factoren formuleert de werkgroep eveneens een sterke aanbeveling, omdat de prognostische factoren een belangrijke rol spelen bij de evaluatie van het risico op aanhoudende klachten. De verkregen informatie is van belang in het kader van de klinische besluitvorming, bij het vormgeven van de therapie, of het verwijzen naar andere (para)medici. Denk bijvoorbeeld aan een bedrijfsarts of een arbeidsfysiotherapeut in geval van werkgerelateerde factoren en een psycholoog of een psychosomatische fysio- of oefentherapeut bij psychosociale factoren.
De werkgroep realiseert zich dat het overzicht van de prognostische factoren niet uitputtend is en acht het daarom van belang de klinische expertise van de praktiserend fysio- of oefentherapeut in te zetten om andere (al dan niet aan rugpijn gerelateerde) prognostische factoren te identificeren tijdens het diagnostisch proces en deze te gebruiken bij de evaluatie van het risico op aanhoudende klachten. Hierbij kan worden gedacht aan prognostische factoren die herstel kunnen bevorderen (zoals het voldoen aan de beweegnorm en een gezonde leefstijl) of die juist het herstel kunnen belemmeren (zoals pijn elders in het lichaam en verminderde belastbaarheid als gevolg van comorbiditeit).
Om de uitgangsvraag te beantwoorden, is een systematische zoekactie uitgevoerd naar bestaande systematische literatuuronderzoeken, eventueel als onderdeel van een evidence-based richtlijn (zie A1 ‘Inleiding’) en zijn drie bronnen geselecteerd waarin etiologische en prognostische factoren zijn beschreven: de ‘KNGF-richtlijn lage rugpijn’ uit 2013 (KNGF 2013), de ‘NHG-Standaard Aspecifieke lagerugpijn’ (NHG-Werkgroep Standaard Aspecifieke lagerugpijn 2017) en deel 1 van de Lancet-serie (Hartvigsen 2018). Omdat voor de ‘NHG-Standaard Aspecifieke lagerugpijn’ (NHG-Werkgroep Standaard Aspecifieke lagerugpijn 2017) en deel 1 van de Lancet-serie (Hartvigsen 2018) geen systematische zoekactie is uitgevoerd, is op 23 juli 2019 in PubMed door de kerngroep een aanvullende systematische zoekactie uitgevoerd naar systematische literatuuronderzoeken over etiologische en/of prognostische factoren voor aanhoudende lage rugpijn die na de ‘KNGF-richtlijn lage rugpijn’ uit 2013 zijn verschenen (zie bijlage A.2.4-1 (opent in nieuw tabblad) voor de zoekverantwoording).
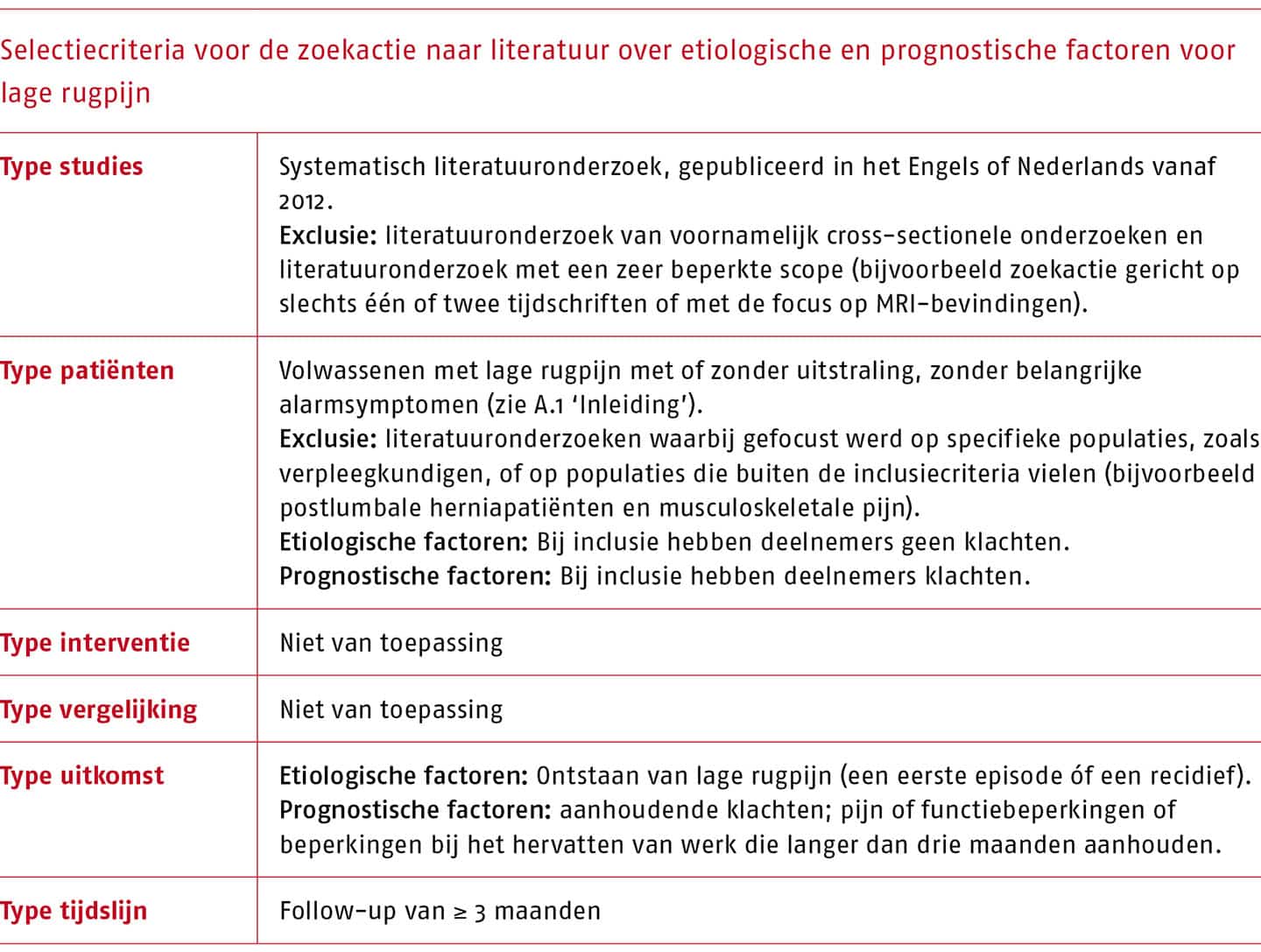
De zoekactie leverde 1126 hits op; 1060 artikelen zijn geëxcludeerd op basis van titel en abstract. Van de overige 66 artikelen is de volledige tekst beoordeeld. Uiteindelijke zijn acht artikelen geïncludeerd; in drie daarvan zijn etiologische factoren onderzocht (Da Silva 2017; Janwantanakul 2012; Pinheiro 2016), in vier artikelen prognostische factoren (Hallegraeff 2012; Oliveira 2019; Steenstra 2017; Verkerk 2012) en in één artikel etiologische en prognostische factoren (Campbell 2013). In de volgende tabel staan de selectiecriteria van de zoekactie.
Selectieprocedure etiologische en prognostische factoren
De resultaten zijn descriptief verwerkt aan de hand van een narratieve synthese. De etiologische en prognostische factoren voor opname in de richtlijn zijn geselecteerd op basis van consensus, waarbij de volgende componenten beoordeeld zijn:
- Het aantal in het systematisch literatuuronderzoek geïncludeerde studies die relevant waren voor de risicofactor.
- De eenduidigheid van de bewijslast: laten de systematische literatuuronderzoeken dezelfde resultaten zien of zijn de resultaten conflicterend?
- De associatie: zijn de resultaten statistisch significant en/of klinisch-relevant? En
- De toepasbaarheid: vormt de factor een aangrijpingspunt voor het handelen van de fysio- of oefentherapeut en is de factor goed in kaart te brengen?
Overwegingen
Etiologische factoren
Zie de tabel in bijlage A.2.4-2 (opent in nieuw tabblad) voor de etiologische factoren die zijn beoordeeld en het resultaat van de selectieprocedure.
De volgende risicofactoren voor het ontstaan van de eerste keer rugpijn of terugkerende rugpijn zijn door de werkgroep geselecteerd voor opname in de richtlijn op basis van consensus: ‘eerdere episodes van lage rugpijn’ (Da Silva 2017; Hestbaek 2003; Janwantanakul 2012; Taylor 2014), ‘overgewicht en obesitas’ (Ferreira 2013; Shiri 2010a; Zhang 2018), ‘roken’ (Ferreira 2013; Shiri 2016, 2010b), ‘comorbiditeit’ (Ferreira 2013), ‘depressie’ (Pinheiro 2016), ‘hoge fysieke belasting tijdens werk’ (Heneweer 2011; Janwantanakul 2012; Lang 2012), ‘hoge mentale belasting tijdens werk’ (Lang 2012), ‘weinig sociale ondersteuning op het werk’ (Campbell 2013; Lang 2012), ‘weinig mogelijkheden om werkzaamheden zelf in te vullen’ (Lang 2012), ‘weinig zekerheid voor het behouden van de baan’ (Lang 2012) en ‘zeer monotone arbeid’ (Lang 2012).
Prognostische factoren voor aanhoudende klachten
Zie de tabel in bijlage A.2.4-2 (opent in nieuw tabblad) voor de beoordeelde prognostische factoren en het resultaat van de selectieprocedure. De volgende prognostische factoren zijn door de werkgroep geselecteerd voor opname in de richtlijn: ‘eerdere episodes van lage rugpijn’ (Chou 2010; Kent 2008), ‘hoge mate van beperkingen in activiteiten’ (Chou 2010; Hayden 2009, 2010; Kent 2008; Steenstra 2017), ‘pijn in het been of uitstralende pijn’ (Chou 2010; Hayden 2009, 2010; Kent 2008; Steenstra 2017; Verkerk 2012), ‘hoge intensiteit van de pijn’ (Chou 2010; Kent 2008; Steenstra 2017; Verkerk 2012), ‘slechte algemene gezondheidstoestand of kwaliteit van leven’ (Chou 2010; Hayden 2009, 2010; Kent 2008; Ramond 2011; Steenstra 2017), ‘psychologische en psychosociale stress’ (Hayden 2009, 2010; Kent 2008; Ramond 2011), ‘pijngerelateerde bewegingsangst’ (Chou 2010; Kent 2008; Ramond 2011; Verkerk 2012; Wertli 2014b), ‘depressieve gevoelens of depressieve klachten’ (Hayden 2009; Hayden 2010; Kent 2008; Pinheiro 2016; Ramond 2011; Steenstra 2017; Verkerk 2012), ‘passieve coping’ (Kent 2008; Ramond 2011), ‘negatieve verwachtingen van de patiënt over herstel’ (Hallegraeff 2012; Hayden 2009, 2010; Ramond 2011; Steenstra 2017) of ‘catastroferen’ (Wertli 2014a), ‘hoge fysieke belasting tijdens werk’ (Chou 2010; Hayden 2009, 2010; Kent 2008; Steenstra 2017; Verkerk 2012), ‘slechte relaties met collega’s’ (Hayden 2009, 2010) en ‘verminderde tevredenheid met werk’ (Chou 2010; Kent 2008; Ramond 2011; Steenstra 2017).
- Campbell P, Wynne-Jones G, Muller S, Dunn KM. The influence of employment social support for risk and prognosis in nonspecific back pain: a systematic review and critical synthesis. Int Arch Occup Environ Health. 2013;86(2):119-37.
- Chou R, Shekelle P. Will this patient develop persistent disabling low back pain? JAMA. 2010;303(13):1295-302.
- da Silva T, Mills K, Brown BT, Herbert RD, Maher CG, Hancock MJ. Risk of Recurrence of Low Back Pain: A Systematic Review. J Orthop Sports Phys Ther. 2017;47(5):305-13.
- Ferreira PH, Beckenkamp P, Maher CG, Hopper JL, Ferreira ML. Nature or nurture in low back pain? Results of a systematic review of studies based on twin samples. Eur J Pain. 2013;17(7):957-71.
- Hallegraeff JM, Krijnen WP, van der Schans CP, de Greef MH. Expectations about recovery from acute non-specific low back pain predict absence from usual work due to chronic low back pain: a systematic review. J Physiother. 2012;58(3):165-72.
- Hayden JA, Chou R, Hogg-Johnson S, Bombardier C. Systematic reviews of low back pain prognosis had variable methods and results: guidance for future prognosis reviews. J Clin Epidemiol. 2009;62(8):781-96 e1.
- Hayden JA, Dunn KM, van der Windt DA, Shaw WS. What is the prognosis of back pain? Best Pract Res Clin Rheumatol. 2010;24(2):167-79.
- Hendrick P, Milosavljevic S, Hale L, Hurley DA, McDonough S, Ryan B, Baxter GD. The relationship between physical activity and low back pain outcomes: a systematic review of observational studies. Eur Spine J. 2011;20(3):464-74.
- Heneweer H, Staes F, Aufdemkampe G, van Rijn M, Vanhees L. Physical activity and low back pain: a systematic review of recent literature. Eur Spine J. 2011;20(6):826-45.
- Hestbaek L, Leboeuf-Yde C, Manniche C. Low back pain: what is the long-term course? A review of studies of general patient populations. Eur Spine J. 2003;12(2):149-65.
- Janwantanakul P, Sitthipornvorakul E, Paksaichol A. Risk factors for the onset of nonspecific low back pain in office workers: a systematic review of prospective cohort studies. J Manipulative Physiol Ther. 2012;35(7):568-77.
- Kent PM, Keating JL. Can we predict poor recovery from recent-onset nonspecific low back pain? A systematic review. Man Ther. 2008;13(1):12-28.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF). KNGF-richtlijn Lage rugpijn. Amersfoort: KNGF; 2013. Beschikbaar via: https://www.kngf.nl/kennisplatform/richtlijnen/lage-rugpijn. Geraadpleegd op 22 oktober 2019.
- Lang J, Ochsmann E, Kraus T, Lang JW. Psychosocial work stressors as antecedents of musculoskeletal problems: a systematic review and meta-analysis of stability-adjusted longitudinal studies. Soc Sci Med. 2012;75(7):1163-74.
- Mansell G, Corp N, Wynne-Jones G, Hill J, Stynes S, van der Windt D. Self-reported prognostic factors in adults reporting neck or low back pain: An umbrella review. Eur J Pain. 2021.
- Oliveira CB, Pinheiro MB, Teixeira RJ, Franco MR, Silva FG, Hisamatsu TM, Ferreira PH, Pinto RZ. Physical activity as a prognostic factor of pain intensity and disability in patients with low back pain: A systematic review. Eur J Pain. 2019;23(7):1251-63.
- Pinheiro MB, Ferreira ML, Refshauge K, Maher CG, Ordonana JR, Andrade TB, Tsathas A, Ferreira PH. Symptoms of depression as a prognostic factor for low back pain: a systematic review. Spine J. 2016;16(1):105-16.
- Ramond A, Bouton C, Richard I, Roquelaure Y, Baufreton C, Legrand E, Huez JF. Psychosocial risk factors for chronic low back pain in primary care – a systematic review. Fam Pract. 2011;28(1):12-21.
- Shiri R, Falah-Hassani K. The effect of smoking on the risk of sciatica: a meta-analysis. Am J Med. 2016;129(1):64-73 e20.
- Shiri R, Karppinen J, Leino-Arjas P, Solovieva S, Viikari-Juntura E. The association between obesity and low back pain: a meta-analysis. Am J Epidemiol. 2010a;171(2):135-54.
- Shiri R, Karppinen J, Leino-Arjas P, Solovieva S, Viikari-Juntura E. The association between smoking and low back pain: a meta-analysis. Am J Med. 2010b;123(1):87 e7-35.
- Steenstra IA, Munhall C, Irvin E, Oranye N, Passmore S, van Eerd D, Mahood Q, Hogg-Johnson S. Systematic Review of Prognostic Factors for Return to Work in Workers with Sub Acute and Chronic Low Back Pain. J Occup Rehabil. 2017;27(3):369-81.
- Taylor JB, Goode AP, George SZ, Cook CE. Incidence and risk factors for first-time incident low back pain: a systematic review and meta-analysis. Spine J. 2014;14(10):2299-319.
- Verkerk K, Luijsterburg PA, Miedema HS, Pool-Goudzwaard A, Koes BW. Prognostic factors for recovery in chronic nonspecific low back pain: a systematic review. Phys Ther. 2012;92(9):1093-108.
- Wertli MM, Eugster R, Held U, Steurer J, Kofmehl R, Weiser S. Catastrophizing-a prognostic factor for outcome in patients with low back pain: a systematic review. Spine J. 2014a;14(11):2639-57.
- Wertli MM, Rasmussen-Barr E, Weiser S, Bachmann LM, Brunner F. The role of fear avoidance beliefs as a prognostic factor for outcome in patients with nonspecific low back pain: a systematic review. Spine J. 2014b;14(5):816-36 e4.
- Zhang TT, Liu Z, Liu YL, Zhao JJ, Liu DW, Tian QB. Obesity as a risk factor for low back pain: a meta-analysis. Clin Spine Surg. 2018;31(1):22-7.
A.3 Organisatie van zorg
Stapsgewijze benadering
Voor de organisatie van zorg wordt de stapsgewijze benadering aangehouden zoals beschreven in de ‘Zorgstandaard Chronische pijn’. Het instapniveau wordt ingeschat op basis van de ernst van de klachten, de mogelijkheden van de patiënt en zijn omgeving en de ervaringen van de patiënt met eerdere behandelingen.
De fasen van de stapsgewijze benadering zijn:
- Stap 1 Preventie
- Stap 2 Monodisciplinaire diagnostiek en behandeling in de eerste lijn
- Stap 3 Multidisciplinaire diagnostiek en behandeling in de eerste lijn in nauwe samenwerking met de tweede lijn
- Stap 4 Multidisciplinaire behandeling in de tweede of derde lijn.
Preventie (stap 1)
Preventie is in het kader van deze richtlijn gericht op mensen met beginnende rugklachten, met als doel te voorkomen dat deze klachten verergeren. Preventie is ook gericht op mensen met lage rugklachten om te voorkomen dat deze klachten leiden tot complicaties, beperkingen of een verminderde kwaliteit van leven.
Monodisciplinaire diagnostiek en behandeling in de eerste lijn (stap 2)
De diagnostiek en behandeling van de patiënt met lage rugpijn vindt voornamelijk plaats in de eerstelijns gezondheidszorg. De huisarts speelt hierin een belangrijke rol als diagnosticus en verwijzer. De fysio- en oefentherapeut behandelen patiënten via directe toegankelijkheid of op verwijzing van de huisarts of een medisch specialist.
Multidisciplinaire diagnostiek en behandeling in de eerste lijn in nauwe samenwerking met de tweede lijn (stap 3)
Bij langdurige lage rugproblematiek met een matige impact op het niveau van fysieke activiteit, waarbij monodisciplinaire diagnostiek en behandeling onvoldoende vermindering van de klachten heeft opgeleverd, wordt bij voorkeur opgeschaald naar stap 3. Multidisciplinaire behandeling in de eerste lijn, eventueel in nauwe samenwerking met de tweede lijn, bestaat uit behandeling door meerdere disciplines. Een dergelijk multidisciplinair team biedt adequate biopsychosociale zorg waarvan, behalve de huisarts, verschillende (para)medici, bijvoorbeeld ook een psycholoog en/of psychiater en een pijnconsulent deel kunnen uitmaken. Bij multidisciplinaire behandeling in de eerste lijn in samenwerking met de tweede lijn, is het van belang dat er afstemming plaatsvindt tussen de verschillende disciplines en dat er één centraal aanspreekpunt is voor patiënten en de betrokken (para)medici.
Er bestaat binnen het huidige zorglandschap van patiënten met lage rugpijn geen consensus over wie de multidisciplinaire samenwerking organiseert of wie de zorg coördineert. Deze consensus is nodig om invulling te kunnen geven aan de organisatie en coördinatie van de multidisciplinaire samenwerking. De fysio- of oefentherapeut dient in ieder geval op lokaal of regionaal niveau in overleg te gaan over hoe multidisciplinaire samenwerking is of kan worden georganiseerd. Binnen deze multidisciplinaire samenwerking wordt tevens besproken wie de multidisciplinaire samenwerking coördineert en tevens aanspreekpunt is.
Multidisciplinaire behandeling in de tweede of derde lijn (stap 4)
Complexe problematiek met een ernstige of zeer ernstige impact op het niveau van fysieke activiteit en/of een grote lijdensdruk en onvoldoende vermindering van de klachten in de eerste lijn, vraagt om multidisciplinaire diagnostiek en behandeling in de tweede of derde lijn. Hiernaar kan de patiënt worden verwezen door de huisarts. In de ‘Zorgstandaard Chronische Pijn’ staan voorbeelden van hoe zo’n team er uit kan zien.
Onder complexe problemen wordt verstaan: langdurig (> 12 weken) arbeidsverzuim, meerdere, tegelijkertijd optredende gezondheidsproblemen (comorbiditeit), een hoge ziektelast, ernstige en onhoudbare pijn en de aanwezigheid van dominante herstelbelemmerende psychosociale factoren. Tweede- of derdelijnszorg is alleen zinvol indien de patiënt intrinsiek gemotiveerd is de klachten vanuit een biopsychosociaal perspectief te beschouwen en herstelbelemmerend gedrag te veranderen.
Samenwerking
Bij lage rugpijn spelen meerdere factoren een rol. Behandeling van patiënten met lage rugpijn vraagt dan ook om afstemming tussen en samenwerking met een groot aantal betrokken (para)medici, waaronder verbijzonderde fysio- en oefentherapeuten en fysio- of oefentherapeuten met een aantekening. Om een goede samenwerking te kunnen bewerkstelligen, is het belangrijk dat de betrokken (para)medici kennis hebben van elkaars positie, rol en (toegevoegde) waarde. Deze kennis beperkt zich niet alleen tot de eigen professie.
Het is van belang dat de fysio- en oefentherapeut kennis heeft van en inzicht heeft in de expertise van zowel de bij de behandeling van lage rugpijn betrokken (para)medici als de verbijzonderde fysio- en oefentherapeuten en fysiotherapeuten met een aantekening. Vanuit deze kennis en dit inzicht beoordeelt de fysio- en oefentherapeut of hij/zij zich bekwaam en bevoegd acht om een individuele patiënt fysio- of oefentherapeutische zorg te bieden. Is dit niet het geval, dan volgt (terug)verwijzing naar de huisarts of krijgt de patiënt het advies contact op te nemen met een collega met een verbijzondering of een aantekening.
Fysio- en oefentherapeutische verbijzonderingen die zich in belangrijke mate op de behandeling van patiënten met lage rugpijn richten zijn: manuele therapie, psychosomatische fysio- en oefentherapie, bekkenfysio- en oefentherapie, sportfysiotherapie, bedrijfs- en arbeidsfysiotherapie en geriatriefysio- en oefentherapie. Een beschrijving van de expertise van deze paramedici is opgenomen in de toelichting.
Aanbevelingen
Vergaar kennis van en inzicht in de expertise van de bij lage rugpijn betrokken (para)medici, waaronder de verbijzonderde fysio- en oefentherapeuten en fysio- en oefentherapeuten met een aantekening.
Stem met de betrokken (para)medici af op welke wijze multidisciplinaire samenwerking voor patiënten met lage rugpijn op lokaal of regionaal niveau wordt georganiseerd.
Overleg onderling wie de multidisciplinaire samenwerking coördineert en tevens het aanspreekpunt is voor patiënten en betrokken (para)medici.
Onderbouwing
Stapsgewijze benadering
Patiënten met lage rugpijn worden behandeld door een brede groep (para)medische behandelaars. Voor de organisatie van zorg wordt de stapsgewijze benadering aangehouden die is beschreven in de Zorgstandaard Chronische Pijn (Perez 2017).
Preventie (stap 1)
Universele preventie hoort niet binnen het primaire vakgebied van de fysio- en oefentherapeut, evenmin als de selectieve preventie. Binnen de selectieve preventie kan de fysio- of oefentherapeut wel een signalerende rol vervullen (KNGF 2021). Geïndiceerde preventie en zorggerelateerde preventie behoren tot het vakgebied van de fysio- en oefentherapeut.
Monodisciplinaire diagnostiek en behandeling in de eerstelijn (stap 2)
De huisarts kan besluiten de patiënt zelf te begeleiden of voor behandeling en/of nadere diagnostiek te verwijzen naar een breed scala aan (para)medici.
Multidisciplinaire diagnostiek en behandeling in de eerstelijn in nauwe samenwerking met de tweede lijn (stap 3)
Multidisciplinaire diagnostiek en behandeling kunnen plaatsvinden in de eerstelijnszorg, eventueel in samenwerking met de tweede lijn en – bij zwaardere problematiek – worden ‘opgeschaald’ naar multidisciplinaire diagnostiek en behandeling in de tweede of derde lijn (De Jong 2018; Perez 2017). Pijneducatie neemt een belangrijke plaats in binnen het multidisciplinaire behandelprogramma.
De kwaliteit van de zorg en de organisatiegraad van multidisciplinaire samenwerking in de eerste lijn in Nederland varieert sterk en er is in veel gevallen ruimte voor verbetering (Van Tulder 2010; Zorginstituut Nederland 2018). De ‘Ketenzorgrichtlijn Aspecifieke Lage Rugklachten’ (Van Tulder 2010), alsmede de ‘NHG-Standaard Aspecifieke lage rugpijn’ (NHG-Werkgroep Standaard Aspecifieke lage rugpijn 2017) en de ‘Zorgstandaard Chronische Pijn’ (Perez 2017) geven aanbevelingen voor multidisciplinaire samenwerking en communicatie. De implementatie van deze aanbevelingen blijft echter nog achter. In 2021 heeft Zorginstituut Nederland een rapport opgeleverd waarin een aantal verbeteracties zijn opgesteld om de zorg in de hele keten beter op elkaar af te stemmen (Zorginstituut Nederland 2021).
De werkgroep erkent dat het van belang is lokaal of regionaal afspraken te maken over multidisciplinaire samenwerking bij een patiënt met lage rugpijn. Ook is de werkgroep van mening dat het aanstellen van een coördinator kan bijdragen aan de kwaliteit van zorg. Daarom is de aanbeveling geformuleerd dat fysio- en oefentherapeuten de organisatie van deze zorg afstemmen met de zorgverleners op lokaal en regionaal niveau en hiertoe in overleg een coördinator aan te stellen.
Multidisciplinaire behandeling in de tweede of derdelijn (stap 4)
Onder complexe problemen worden verstaan: langdurig (> 12 weken) arbeidsverzuim, meerdere, tegelijkertijd optredende gezondheidsproblemen (comorbiditeit), een hoge ziektelast, ernstige en onhoudbare pijn en de aanwezigheid van dominante herstelbelemmerende psychosociale factoren (Werkgroep Pijnrevalidatie Nederland 2017). Tweede- of derdelijnszorg is alleen zinvol indien de patiënt intrinsiek gemotiveerd is om de klachten vanuit een biopsychosociaal perspectief te beschouwen en herstelbelemmerend gedrag te veranderen (NHG-Werkgroep Standaard Aspecifieke lage rugpijn 2017).
Medisch-specialistische revalidatie voor mensen met chronische lage rugklachten vindt doorgaans plaats in de tweede of derde lijn en richt over het algemeen zich primair op de gevolgen van de lage rugpijn en niet op het behandelen van de pijn. De zorg in de tweede lijn is gesitueerd in revalidatiecentra, op revalidatieafdelingen van ziekenhuizen en in zelfstandige behandelcentra. Derdelijnszorg is zeer gespecialiseerde, intramurale revalidatiezorg.
Samenwerking
In deze richtlijn wordt aandacht besteed aan hoe samenwerking georganiseerd kan worden, zodat deze samenwerking doelmatig en doeltreffend verloopt. De richtlijn richt zich primair op een beschrijving van wat kwalitatief goede zorg is en geeft – waar mogelijk vanuit de inhoud – sturing aan de manier waarop die zorg kan worden georganiseerd.
Er zijn geen criteria geformuleerd voor het moment waarop verwezen zou moeten worden naar een verbijzonderd fysio- of oefentherapeut. Hier is geen consensus over. De competenties van de algemeen fysio- en oefentherapeut en de fysio- en oefentherapeuten met een verbijzondering of een aantekening staan beschreven in de beroepsprofielen. Voor de fysio- en oefentherapeut is het van belang om kennis te hebben van en inzicht te hebben in de expertise van zowel de bij de behandeling van lage rugpijn betrokken (para)medici als de verbijzonderde fysio- en oefentherapeuten en fysio- en oefentherapeuten met een aantekening (KNGF 2021).
Fysio- en oefentherapeuten zijn gespecialiseerd in het bewegingsapparaat. Zij behandelen patiënten via Directe Toegankelijkheid Fysiotherapie (DTF) of Directe Toegankelijkheid Oefentherapie (DTO) of op verwijzing van de huisarts of een medisch specialist.
Therapeuten met verbijzonderingen als manuele therapie, psychosomatische fysio- of oefentherapie, bekkenfysio- of oefentherapie, sportfysiotherapie en bedrijfs- en arbeidsfysiotherapie hebben specifieke deskundigheid op het gebied van diagnostiek en behandeling van lage rugpijn. Voor al deze specialisaties is het doel van de behandeling behoud of herstel van het dagelijks functioneren. De behandelwijze kan echter per specialisme variëren.
Hierna wordt een (niet-uitputtende) opsomming gegeven van de bij lage rugpijn betrokken (para)medici.
Expertise van de betrokken (para)medici
Fysio- of oefentherapeut
De fysio- of oefentherapeut (met of zonder specialisatie) screent de patiënt op rode vlaggen, stelt vast of er sprake is van functiestoornissen of herstelbelemmerende factoren en legt de mate van pijn, ervaren beperkingen en participatieproblemen vast. Op basis van de bevindingen wordt vastgesteld of behandeling geïndiceerd is en wordt het behandelbeleid bepaald (zie B.2 ‘Indicatiestelling en behandelprofielen’). Indien er geen indicatie is voor behandeling, wordt in samenspraak met de patiënt overwogen om de patiënt (terug) te verwijzen naar de huisarts.
De rol en de positie van de fysiotherapeut en de oefentherapeut in de gezondheidszorg, oftewel de domeinbeschrijving, is te vinden in het beroepsprofiel van de fysiotherapeut en het beroepsprofiel van de oefentherapeut (KNGF 2014a, 2021; VvOCM 2019b).
Hierna worden de verbijzonderingen binnen de fysio- en oefentherapie beschreven waarvan specifieke deskundigheid erkend is door het KNGF of de VvOCM, zoals beschreven in de ‘Beroepscode voor de Fysiotherapeut’ en de ‘Beroepscode oefentherapeut’. Deze specialismen zijn opgenomen in het Kwaliteitsregister Paramedici (kwaliteitsregisterparamedici.nl), waarmee het op een goed niveau brengen en houden van de kennis en vaardigheden van deze zorgprofessionals wordt gewaarborgd.
Manueel therapeut
De manueel therapeut is aanvullend geschoold in complexe gezondheidsproblemen van neuromusculoskeletale aard waarin de wervelkolom en/of de extremiteiten een centrale rol spelen. Tijdens het diagnostische en therapeutische proces maakt de manueel therapeut gebruik van complexe manuele vaardigheden, waaronder ‘high-velocity-thrust’-technieken.
Het beroepsprofiel beschrijft de werkzaamheden van de manueel therapeut, alsmede de context waarbinnen deze plaatsvinden en de competenties die daarvoor nodig zijn (KNGF 2014).
Psychosomatische fysio- of oefentherapeut
De psychosomatische fysio- of oefentherapie richt zich op de behandeling van klachten die met spanning of stress te maken hebben en op onbegrepen lichamelijke klachten. De psychosomatisch fysio- of oefentherapeut betrekt de lichamelijke, psychologische en sociale aspecten bij de behandeling, waaronder leef- en werkomstandigheden.
De werkzaamheden van de psychosomatisch fysio- en oefentherapeut, alsmede de context waarbinnen deze plaatsvinden en de competenties die daarvoor nodig zijn, staan beschreven in het beroepsprofiel van de psychosomatisch fysiotherapeut (KNGF 2009) respectievelijk de psychosomatisch oefentherapeut (VvOCM 2018).
Bekkenfysiotherapeut
Bekkenfysiotherapie richt zich op mensen met gezondheidsproblemen in de bekkenregio (i.c. de bekkengordel met de bekkenbodemmusculatuur en de bekkenorganen, de lumbale wervelkolom en de heupen). Dit kunnen mannen, vrouwen en kinderen zijn van alle leeftijden, met zeer uiteenlopende hulpvragen, zoals incontinentie voor urine en/of ontlasting, obstipatie (verstopping), dyspareunie (pijn bij vrijen), prostaat- en verzakkingsklachten. Het vak richt zich behalve op screening, diagnostiek, prognostiek en therapeutische interventies, op preventie van bekken- en bekkenbodemdisfuncties. Van de bekkenfysiotherapeut worden specifieke competenties gevraagd, waaronder inwendig handelen (KNGF 2014).
De kennisdomeinen en de competentiegebieden van de bekkenfysiotherapeut staan beschreven in het beroepsprofiel van de bekkenfysiotherapeut (KNGF 2014).
Bekkenoefentherapeut
De bekkenoefentherapeut behandelt cliënten met (gecompliceerde) bekkenklachten en/of -bodemproblematiek, al dan niet zwangerschapsgerelateerd, en cliënten die het risico lopen om deze te ontwikkelen. Veel voorkomende (complexe) klachten en problemen in deze context zijn onder andere: klachten in bekken-, lage rug- en buikregio (zoals bekkenklachten, stuitklachten, sacro-iliacale klachten, een pijnlijk schaambeen, lumbosacrale klachten, liesklachten, pseudoradiculaire klachten, pijn in de bekkenbodem, verhoogde buikdruk/(onder)buikpijn, etc.), zwangerschapsgerelateerde problemen/klachten, mictie en defecatieproblematiek, verzakkingsklachten, spanningsdisregulatie, seksuele problematiek en klachten op basis van aandoeningen, bijvoorbeeld een cerebrovasculair accident (CVA), multipele sclerose (MS), COPD, artrose, en sommige vormen van kanker en de gevolgen van kanker.
De werkzaamheden van de bekkenoefentherapeut, alsmede de context waarbinnen deze plaatsvinden en de competenties die daarvoor nodig zijn, staan beschreven in het beroepsprofiel van de bekkenoefentherapeut (VvOCM 2019a).
Sportfysiotherapeut
De sportfysiotherapeut richt zich in het bijzonder op preventie, behandeling, voorlichting en advies voor iedereen die (weer) wil gaan sporten. De sportfysiotherapeut richt zich ook op patiënten die sportgerelateerde rugklachten hebben.
De werkzaamheden van de sportfysiotherapeut, alsmede de context waarbinnen deze plaatsvinden en de competenties die daarvoor nodig zijn, staan beschreven in het beroepscompetentieprofiel van de sportfysiotherapeut (KNGF 2018).
Bedrijfs- en arbeidsfysiotherapeut
De bedrijfs- en arbeidsfysiotherapeut richt zich op problemen die verband houden met arbeid. Zaken die aan de orde komen zijn werkorganisatie (werktaken, -tijden en -druk), werkplek en werkwijze.
De arbeidsfysiotherapeut is werkzaam in een particuliere praktijk of instelling voor gezondheidszorg en informeert, adviseert en behandelt mensen met als doel klachten en verzuim te voorkomen. Naast fysiotherapie kan de behandeling ook bestaan uit een (re-integratie)trainingsprogramma, een instructietraining op de werkplek of een werkplekonderzoek.
De bedrijfsfysiotherapeut heeft een differentiatie arbeidsfysiotherapie gevolgd en kan in loondienst of als zelfstandige werkzaam zijn in een particuliere praktijk of instelling voor gezondheidszorg, bij een re-integratiebedrijf, een Arbodienst, bij een bedrijf of een adviesbureau. De bedrijfsfysiotherapeut is opgeleid om, na grondig onderzoek te hebben gedaan, op bedrijfsniveau de arbozorg te verbeteren. Waar de arbeidsfysiotherapeut voornamelijk is gericht op herstelmogelijkheden van de patiënt met arbeidsgerelateerde problematiek, ligt de invalshoek bij de bedrijfsfysiotherapeut primair op het niveau van de werkplek of organisatie.
De werkzaamheden van de bedrijfs- en arbeidsfysiotherapeut, alsmede de context waarbinnen deze plaatsvinden en de competenties die daarvoor nodig zijn, staan beschreven in het beroepsprofiel van de bedrijfsfysiotherapeut (KNGF 2009).
Geriatriefysio- en -oefentherapeut
De geriatriefysio- en -oefentherapeut zijn specialisten op het gebied van het fysiek functioneren van kwetsbare personen en personen met multimorbiditeit en met complexe problematiek (waarbij ook psychologische en sociale factoren een rol spelen). Zij richten zich op het fysiek functioneren, met als doelstelling behoud of herwinnen van activiteiten en participatie; indien nodig zijn zij werkzaam in een multidisciplinair team. Zij ondersteunen bij het voorkomen van nieuwe gezondheidsproblemen en geven begeleiding bij eventuele achteruitgang in het proces van het ouder worden.
De werkzaamheden van de geriatriefysio- en oefentherapeut, alsmede de context waarbinnen deze plaatsvinden en de competenties die daarvoor nodig zijn, staan beschreven in het beroepsprofielen van de geriatriefysiotherapeut (KNGF 2015) en de geriatrie-oefentherapeut (VvOCM 2019b).
Expertise van overige zorgverleners
Zorgverleners die als consulent, hoofd- of medebehandelaar betrokken zijn bij patiënten met lage rugpijn betreffen de huisarts, de praktijkondersteuner huisarts geestelijke gezondheidszorg (POH-GGZ) en verder de leefstijlcoach, ergotherapeut, psycholoog, revalidatiearts, reumatoloog, neuroloog, neurochirurg, orthopedisch chirurg, anesthesioloog-pijnbestrijder, bedrijfsarts, verzekeringsarts en sportarts.
Huisarts
De huisarts screent de patiënt op alarmsymptomen en diagnosticeert, informeert en coördineert de zorg. De huisarts kan de patiënt verwijzen voor nadere diagnostiek of behandeling naar een groot scala aan zorgverleners in de eerste, tweede en derde lijn. Verwijzing vindt plaats op basis van de aard van de problematiek, de hulpvraag, de voorkeur van de patiënt en de lokale beschikbaarheid en deskundigheid van zorgverleners.
Aanbevelingen voor de diagnostiek en behandeling door de huisarts bij lage rugpijn staan beschreven in de ‘Standaard Aspecifieke lage rugpijn’ en de ‘Standaard LRS’ van het Nederlands Huisartsen Genootschap (NHG-Werkgroep Standaard Aspecifieke lage rugpijn 2017; Schaafstra 2015).
De werkzaamheden van de huisarts, alsmede de context waarbinnen deze plaatsvinden en de competenties die daarvoor nodig zijn, staan beschreven in het beroepsprofiel van de huisarts (Van de Vijver 2016).
Praktijkondersteuner huisarts – geestelijke gezondheidszorg (POH-GGZ)
De praktijkondersteuner huisarts – geestelijke gezondheidszorg (POH-GGZ) ondersteunt de huisarts bij de begeleiding van patiënten met psychische, psychosomatische of psychosociale problematiek middels een eigen spreekuur. De begeleiding bestaat uit patiëntvoorlichting en educatie over de wijze waarop patiënten met (de gevolgen van) hun lage rugklachten kunnen omgaan. In incidentele gevallen kan ook een huisbezoek plaatsvinden (Expertgroep Functie- en competentieprofiel POH-GGZ 2020).
POH-GGZ is (nog) geen beroep, maar een functie. Anders dan een beroep, verwijst een functie naar de uitoefening van een set bij elkaar behorende taken.
Leefstijlcoach
De leefstijlcoach begeleidt mensen bij het (her)nemen van de regie over hun gezondheid en welzijn. De leefstijlcoach hanteert het biopsychosociale model en gaat expliciet uit van de definitie van positieve gezondheid. Bij positieve gezondheid ligt het accent op de veerkracht en eigen regie van de mens en niet op de ziekte. De aanpak van een leefstijlcoach berust op coachen, ofwel het gidsen van mensen bij het maken van hun eigen keuzes. Leefstijlcoaches zijn geen zorgprofessionals; ze helpen iedereen die zijn dagelijkse gewoontes wil veranderen om zich goed te (blijven) voelen.
De werkzaamheden van de leefstijlcoach, alsmede de competenties die daarvoor nodig zijn, staan beschreven in het beroepsprofiel van de leefstijlcoach (Beroepsvereniging voor Leefstijlcoaches Nederland 2016).
Ergotherapeut
De ergotherapeut richt zich op het verbeteren van het uitvoeren van alledaagse bezigheden, waarbij de zorg zich primair richt op de hulpvraag van de patiënt. Hulpvragen kunnen liggen op het gebied van zelfredzaamheid, productiviteit, vrijetijdsbesteding, woonsituatie en mobiliteit. De ergotherapeut evalueert de verdeling tussen belasting en belastbaarheid, en of houdingen en bewegingen op een ergonomische en efficiënte wijze worden uitgevoerd.
De werkzaamheden van de ergotherapeut, alsmede de context waarbinnen deze plaatsvinden en de competenties die daarvoor nodig zijn, staan beschreven in het beroepsprofiel ergotherapeut (Van Hartingsveldt 2010).
Psycholoog
De psycholoog diagnosticeert en behandelt mensen met psychische problemen. Onder de BIG-geregistreerde psychologen die zich bezighouden met chronische pijn vallen GZ-psychologen, klinisch psychologen en psychologen die BIG-geregistreerd psychotherapeut zijn. Methoden die bij patiënten met chronische lage rugpijn vaak worden gebruikt zijn cognitieve gedragstherapie, ‘Acceptance Commitment Therapie’ en ‘Eye Movement Desensitization and Reprocessing’ (EMDR).
De werkzaamheden van de GZ-psycholoog, klinisch psycholoog en de BIG-geregistreerde psychotherapeut, alsmede de context waarbinnen deze plaatsvinden en de competenties die daarvoor nodig zijn, staan beschreven in het beroepsprofiel van respectievelijk de GZ-psycholoog (Nederlandse Vereniging voor Gezondheidszorgpsychologie 2017), de klinisch psycholoog (Nederlandse Vereniging voor Gezondheidszorgpsychologie en het Nederlands Instituut van Psychologen 2015) en de psychotherapeut (Nederlandse Vereniging voor Psychotherapie 2007).
Revalidatiearts
De revalidatiearts richt zich op het opheffen, verminderen of zo mogelijk voorkomen van de gevolgen van ziekten of aandoeningen, zodat de patiënt zo optimaal mogelijk kan functioneren en participeren in de maatschappij. Voor patiënten met lage rugpijn kan de revalidatiearts worden geconsulteerd indien: 1) de klachten complex en langdurig zijn, 2) psychosociale factoren het herstel vertragen of 3) specifieke kennis nodig is op het gebied van orthesiologie, aanpassingen en voorzieningen.
Reumatoloog
De reumatoloog behandelt patiënten met ontstekingsreuma, systeemziekten, metabool-degeneratieve aandoeningen en wekedelenreuma. De reumatoloog speelt een belangrijke rol bij de behandeling van specifieke lage rugpijn, zoals osteoporose en axiale spondyloartritis (axiale SpA).
Neuroloog
De neuroloog behandelt patiënten met aandoeningen van de hersenen, het ruggenmerg, de zenuwen, de overgang van zenuwen naar spieren en spierziekten. In vergelijking met andere medisch specialisten in de tweede lijn wordt de neuroloog door patiënten met lage rugklachten het frequentst geconsulteerd, namelijk bij 53% van alle verwijzingen (Flinterman 2019). Consultatie vindt onder andere plaats bij het vermoeden van een radiculair syndroom, radiculopathie, of radiculitis, myelumletsel dan wel een caudasyndroom of conuscaudasyndroom. Indien de neuroloog een indicatie stelt voor operatie wordt de patiënt verwezen naar een neurochirurg of orthopeed. In specifieke gevallen verwijst de neuroloog de patiënt naar een anesthesioloog-pijnbestrijder.
Aanbevelingen voor de diagnostiek en behandeling door de neuroloog voor patiënten met lage rugpijn staan beschreven in de richtlijn ‘Lumbosacraal Radiculair Syndroom’ (Nederlandse Vereniging voor Neurologie 2020).
Neurochirurg en orthopedisch chirurg
Neurochirurgen en orthopedisch chirurgen bedrijven de wervelkolomchirurgie ieder vanuit hun eigen achtergrond en expertise, maar er bestaat een vergaande samenwerking en overlap van activiteiten. Wervelkolomchirurgie is geïndiceerd bij ernstige lage rugklachten die niet hebben gereageerd op conservatieve behandeling of bij klachten die een ernstige dreiging voor de gezondheid vormen. Hierbij kan men denken aan lage rugklachten op basis van tumoren, wervelfracturen, lumbale hernia’s, spinale stenoses, misvormingen van de wervelkolom (scoliose/kyfose) en verschuivingen van wervels (spondylolisthesis).
Aanbevelingen voor de indicatiestelling en behandeling van wervelkolomchirurgie staan beschreven in de richtlijnen voor geïnstrumenteerde (Nederlandse Orthopaedische Vereniging 2017) en ongeïnstrumenteerde wervelkolomchirurgie (Nederlandse Vereniging voor Neurochirurgie 2018).
Anesthesioloog-pijnbestrijder
De anesthesioloog-pijnbestrijder houdt zich voornamelijk bezig met (ernstige) chronische pijn. Anesthesiologische pijnbehandelingstechnieken worden voornamelijk toegepast bij patiënten met klachten vanuit de lage rug met uitstraling, ofwel bij neurogene rugklachten (Obradovic 2020). De anesthesioloog-pijnbestrijder heeft de beschikking over een veelvoud aan pijnbehandelingstechnieken. De meest toegepaste technieken zijn percutane thermolaesie van het dorsale ganglion, lumbale epidurale injecties en neurolytische blokkade van een of meer perifere zenuwen (Obradovic 2020). Bij patiënten met een ‘failed back surgery syndrome’ (waarbij beenpijn op de voorgrond staat) kan de anesthesioloog-pijnbestrijder elektrische stimulatie van het ruggenmerg (neurostimulatie ofwel elektrische spinale epidurale stimulatie) toepassen.
Bedrijfsarts
De bedrijfsarts beoordeelt de belasting en belastbaarheid van een zieke werknemer in relatie tot diens werk en adviseert de werknemer en werkgever hierover. De bedrijfsarts doet dit vanuit een onafhankelijke, professionele visie. De bedrijfsarts draagt mede zorg voor het toetsen van een risico-inventarisatie en -evaluatie en de begeleiding van werknemers die niet in staat zijn hun arbeid te verrichten.
De werkzaamheden van de bedrijfsarts, alsmede de context waarbinnen deze plaatsvinden en de competenties die daarvoor nodig zijn, staan beschreven in het beroepsprofiel van de bedrijfsarts (Nederlandse Vereniging voor Arbeids- en Bedrijfsgeneeskunde 2004).
Aanbevelingen voor de diagnostiek en behandeling van lage rugpijn en LRS staan beschreven in de ‘Richtlijn Lage rugpijn en lumbosacraal radiculair syndroom’ voor bedrijfsartsen en verzekeringsartsen (Luites 2021).
Verzekeringsarts
De verzekeringsarts beoordeelt in het kader van de arbeidsongeschiktheidswetten de mogelijkheden en de beperkingen van mensen die als gevolg van ziekte of gebrek (gedeeltelijk) niet kunnen werken en in een uitkeringssituatie zijn beland. Het gaat hierbij om mensen die geen arbeidsrelatie hebben, die moeite hebben om aansluiting te vinden tot de arbeidsmarkt of om mensen die (deels) arbeidsongeschikt zijn. De verzekeringsarts onderzoekt de belastbaarheid in een breed perspectief en adviseert en begeleidt de patiënt in de zoektocht naar mogelijkheden op de totale arbeidsmarkt. De verzekeringsarts draagt onder ander zorg voor verzuimbegeleiding en claimbeoordeling. Aanbevelingen voor de diagnostiek en behandeling van lage rugpijn en LRS staan beschreven in de ‘Richtlijn Lage rugpijn en lumbosacraal radiculair syndroom’ voor bedrijfsartsen en verzekeringsartsen (Luites 2021).
Sportarts
De sportarts behandelt en adviseert patiënten op het gebied van belasting en belastbaarheid in relatie tot sport en bewegen. De sportarts richt zich op de sportende patiënt, maar ook op de patiënt die wil starten met sporten of bewegen.
De sportarts kan een rol spelen in de diagnostiek en behandeling van rugklachten die zijn ontstaan door of tijdens sport en bewegen, maar ook in de advisering om sport te gebruiken als middel om de rugklachten te behandelen. Daarnaast richt de sportarts zich op de diagnostiek en behandeling van sportspecifieke rugproblemen, zoals in de turn- en krachtsport.
Multidisciplinaire samenwerking
Disciplines die bij de behandeling kunnen worden betrokken zijn bijvoorbeeld: de fysio- of oefentherapeut, manueel therapeut, praktijkondersteuner GGZ (POH-GGZ), eerstelijns psycholoog, ergotherapeut, maatschappelijk werker, leefstijlcoach en, in het geval van arbeidsgerelateerde problematiek, de bedrijfsarts of verzekeringsarts. Het blijkt dat de kwaliteit van de zorg en de organisatiegraad van multidisciplinaire samenwerking in de eerste lijn in Nederland sterk varieert en er in veel gevallen ruimte is voor verbetering (Van Tulder 2010; Zorginstituut Nederland 2018). Zo constateert Huijnen een gebrek aan een gezamenlijke, eenduidige visie op pijn, een grote variatie in inhoud en duur van zorgprogramma’s, een gebrekkige communicatie tussen hulpverleners en een gefragmenteerde financiering van zorg. Hiernaast zijn er ook diverse veelbelovende initiatieven en ontwikkelingen in de multidisciplinaire zorg waarbij (para)medici in de eerste, tweede en derdelijnszorg nauw samenwerken en nieuwe vergoedingsstructuren worden ontwikkeld (Huijnen 2019).
In de ‘Ketenzorgrichtlijn Aspecifieke Lage Rugklachten’ (Van Tulder 2010), alsmede in de ‘NHG-Standaard Aspecifieke lagerugpijn’ (NHG-Werkgroep Standaard Aspecifieke lagerugpijn 2017) en de ‘Zorgstandaard Chronische Pijn’ (Perez 2017) wordt geadviseerd een netwerk te organiseren en worden aanbevelingen voor de samenwerking en communicatie in de multidisciplinaire samenwerking beschreven. Ook worden aanknopingspunten geboden voor lokale (instituuts-) of regionale protocollen en/of transmurale zorgafspraken. In zo’n netwerk wordt een rugteamcoördinator aangesteld die de multidisciplinaire samenwerking binnen het netwerk coördineert en tevens het aanspreekpunt is voor patiënten en betrokken zorgverleners. Wie de rol van coördinator gaat vervullen bij de zorg voor de patiënt met chronische lage rugklachten, wordt op lokaal of regionaal niveau bepaald; bepalend hiervoor zijn de beschikbaarheid van een zorgverlener die hiervoor de benodigde deskundigheid heeft. Deze zorgverlener fungeert dan als intermediair tussen patiënt en zorgverleners. De samenstelling en werkwijze van het netwerk is afhankelijk van de beschikbaarheid en expertise van de verschillende zorgverleners in het betreffende gebied.
Binnen het netwerk worden de aanbevelingen van de ketenzorgrichtlijn vertaald in afspraken over diagnostiek en behandeling, werkhervatting, en over samenwerking en communicatie (dus over verwijzen en terugverwijzen, onderlinge uitwisseling van informatie, en over de begeleiding van en voorlichting aan patiënten).
Bij medisch-specialistische revalidatie is de revalidatiearts eindverantwoordelijk. Naast de revalidatiearts zijn idealiter een BIG-geregistreerd psycholoog en/of maatschappelijk werker en een aantal paramedici betrokken die zich gespecialiseerd hebben in begeleiding van patiënten met chronische pijn (Köke 2005). De samenstelling van een revalidatieteam kan per patiënt en per behandellocatie enigszins verschillen. Medisch-specialistische revalidatie richt zich op beïnvloedbare pijnonderhoudende factoren. Er is aandacht voor pijneducatie en coping met pijn en stress. Het belastingspatroon van de patiënt wordt doorgaans behandeld met ‘graded activity’, ontspanningsoefeningen en timemanagement. Naast cognitieve gedragstherapie wordt in toenemende mate ‘Acceptance and Commitment Therapy’ (ACT) toegepast als psychologische behandelinterventie. Bij problemen op het gebied van arbeid wordt re-integratie en begeleiding op maat aangeboden of wordt verwezen naar organisaties die zich hier specifiek mee bezighouden, zoals arbodiensten en re-integratiebedrijven (Centraal BegeleidingsOrgaan 2014).
Twee recente literatuuronderzoeken concluderen dat multidisciplinaire behandeling die is gebaseerd op het biopsychosociale model effectiever is op het gebied van pijnvermindering, functionaliteitsverbetering en werkhervatting ten opzichte van monodisciplinaire behandeling (Kamper 2014; Salathe 2018). Multidisciplinaire behandeling was in deze onderzoeken gedefinieerd als behandeling waarbij meerdere disciplines waren betrokken en waarbij de behandeling zich niet alleen richtte op fysieke maar ook op psychologische en/of sociale aspecten. De effecten waren echter niet groot en bovendien is multidisciplinaire behandeling kostbaar. Verwijzing van een patiënt naar een multidisciplinair behandelteam dient daarom zorgvuldig afgewogen te worden.
- Beroepsvereniging voor Leefstijlcoaches Nederland (BLCN). Het profiel van de hbo leefstijlcoach. Amersfoort: BLCN; 2016. Beschikbaar via: https://blcn.nl/wp-content/uploads/2016/04/Het-profiel-van-de-hbo-leefstijlcoach-versie-1.0.pdf.
- Centraal BegeleidingsOrgaan (CBO). Zorgmodule Arbeid 1.0. Utrecht: CBO; 2014. Beschikbaar via: https://werkenchronischziek.nl/wp-content/uploads/2016/02/Zorgmodule-Arbeid.pdf.
- de Jong L, Janssen P, Keizer D, Köke A, Schiere S, van Bommel M, van Coevorden R, van de Vusse A, van den Donk M, van Es A, Veldhoven C, Verduijn M. NHG-standaard Pijn. Utrecht: Nederlands Huisartsen Genootschap (NHG); 2018.
- de Nederlandse Vereniging voor Gezondheidszorgpsychologie (NVGzP). De GZ-psycholoog, Beroepsprofiel. Utrecht: NVGzP; 2017. Beschikbaar via: https://www.lvmp.nl/wp-content/uploads/Beroepsprofiel-GZ-psycholoog.pdf.
- de Nederlandse Vereniging voor Gezondheidszorgpsychologie en het Nederlands Instituut van Psychologen. De klinisch psycholoog. Beroepsprofiel. Utrecht: Landelijke Vereniging Medische Psychologie; 2015. Beschikbaar via: https://www.lvmp.nl/wp-content/uploads/Webversie-Brochure-Klinisch-psycholoog-.pdf.
- Expertgroep Functie- en competentieprofiel POH-GGZ. Functie- & competentieprofiel Praktijkondersteuner huisarts GGZ. Harderwijk: Landelijke vereniging POH-GGZ; 2020. Beschikbaar via: https://www.lhv.nl/sites/default/files/content/lhv_nl/uploads/dossiers/20200304_functie-_en_competentieprofiel_poh_ggz_2020.pdf.
- Huijnen IPJ, Keizer D, van Gestel CM. Transmurale zorgmodellen: eerste verkenningen. In: Verbunt JA, Swaan JL, Schiphorst Preuper HR, Schreurs KMG. Handboek pijnrevalidatie. Houten: Bohn Stafleu van Loghum; 2019. Pag. 245-57.
- Kamper SJ, Apeldoorn AT, Chiarotto A, Smeets RJ, Ostelo RW, Guzman J, van Tulder MW. Multidisciplinary biopsychosocial rehabilitation for chronic low back pain. Cochrane Dat Syst Rev. 2014(9):CD000963.
- Köke A, Brouwers M, Heuts P, Schiphorst Preuper R, Swaan L, Smeets R, Vlaeyen J, Patijn J. Consensus Rapport Pijnrevalidatie Nederland. Een beschrijvend overzicht van pijnrevalidatie programma’s in Nederland met betrekking tot doelen en inhoud. Maastricht: Kennis Centrum Maastricht; 2005.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) / Nederlandse Vereniging voor Fysiotherapie in de Geriatrie (NVFG). Beroepsprofiel Geriatriefysiotherapeut. Amersfoort: KNGF/NVFG; 2015. Beschikbaar via: https://www.kngf.nl/article/vak-en-kwaliteit/beroepscode/beroepsprofiel-fysiotherapeut.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) / Nederlandse Vereniging voor Bedrijfs- en Arbeidsfysiotherapeuten (NVBF). Beroepscompetentieprofiel Bedrijfsfysiotherapie. Amersfoort:KNGF/NVBF; 2009. Beschikbaar via: https://www.kngf.nl/article/vak-en-kwaliteit/beroepscode/beroepsprofiel-fysiotherapeut.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) / Nederlandse Vereniging voor Fysiotherapie volgens de Psychosomatiek (NFP). Beroepscompetentieprofiel psychosomatisch fysiotherapeut. Amsersfoort: KNGF/NFP; 2009. Beschikbaar via: https://www.kngf.nl/vakgebied/vakinhoud/beroepsprofielen.html. Geraadpleegd op 14 januari 2021.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) / Nederlandse Vereniging voor Manuele Therapie (NVMT). Beroepscompetentieprofiel manueeltherapeut. Amersfoort: KNGF/NVMT; 2014. Beschikbaar via: https://www.kngf.nl/article/vak-en-kwaliteit/beroepscode/beroepsprofiel-fysiotherapeut.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) / Nederlandse Vereniging voor Bekkenfysiotherapie (NVFB). Beroepsprofiel bekkenfysiotherapeut. Amersfoort: KNGF/NVFB; 2014. https://www.kngf.nl/article/vak-en-kwaliteit/beroepscode/beroepsprofiel-fysiotherapeut.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF) / Vereniging voor Fysiotherapie in de Sportgezondheidszorg (NVFS). Beroepsprofiel Sportfysiotherapeut. Amersfoort: KNGF/NVFS; 2018. https://www.kngf.nl/article/vak-en-kwaliteit/beroepscode/beroepsprofiel-fysiotherapeut.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF). Beroepsprofiel Fysiotherapeut. Amersfoort: KNGF; 2014.
- Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF). Beroepsprofiel fysiotherapeut. Amersfoort: KNGF; 2021. Beschikbaar via: https://www.kngf.nl/article/vak-en-kwaliteit/beroepscode/beroepsprofiel-fysiotherapeut.
- Luites JWH, Kuijer PPFM, Hulshof CTJ, Kok R, Langendam M, Oosterhuis T, Hoving JL. Richtlijn lage rugpijn en lumbosacraal radiculair syndroom. Utrecht: Nederlandse Vereniging voor Arbeids- en Bedrijfsgeneeskunde (NVAB); 2020. Beschikbaar via: https://nvab-online.nl/richtlijnen/richtlijnen-NVAB. Geraadpleegd op 31 maart 2021.
- Nederlandse Orthopaedische Vereniging. Geïnstrumenteerde wervelkolomchirurgie 2017. Beschikbaar via: https://richtlijnendatabase.nl/richtlijn/geinstrumenteerde_spinaalchirurgie/startpagina_spinaalchirurgie.html#algemeen. Geraadpleegd op 14 januari 2021.
- Nederlandse Vereniging voor Arbeids- en Bedrijfsgeneeskunde (NVAB). Beroepsprofiel van de bedrijfsarts 2004. Beschikbaar via: https://nvab-online.nl/sites/default/files/bestanden-webpaginas/Beroepsprofiel%20Bedrijfsarts.pdf.
- Nederlandse Vereniging voor Neurochirurgie (NvVN). Ongeïnstrumenteerde wervelkolomchirurgie 2018. Beschikbaar via: https://richtlijnendatabase.nl/richtlijn/ongeinstrumenteerde_wervelkolomchirurgie/startpagina.html. Geraadpleegd op 14 januari 2021.
- Nederlandse Vereniging voor Neurologie (NVN). Lumbosacraal radiculair syndroom (LRS) 2020. Beschikbaar via: https://richtlijnendatabase.nl/richtlijn/lumbosacraal_radiculair_syndroom_lrs/startpagina_-_lrs.html. Geraadpleegd op 14 januari 2021.
- Nederlandse Vereniging voor Psychotherapie (NVP). Beroepsprofiel psychotherapeut. Utrecht: NVP; 2007. Beschikbaar via: https://assets.psychotherapie.nl/p/229378/files/Beroepsprofiel.pdf.
- NHG-Werkgroep Standaard Aspecifieke lagerugpijn. NHG-standaard aspecifieke lagerugpijn (tweede herziening). Huisarts Wet. 2017;60(2):78-84.
- Obradovic M. Zorggebruik van patienten met klachten vanuit de lage rug in de tweede lijn. Diemen: Zorginstituut Nederland; 2020. Beschikbaar via: https://www.zorginstituutnederland.nl/binaries/zinl/documenten/rapport/2020/04/01/zorggebruik-lage-rug-tweede-lijn/Zorggebruik+van+pati%C3%ABnten+met+klachten+vanuit+de+lage+rug+in+de+tweede+lijn.pdf.
- Perez RSGM, Dalen-Kok AH, van Giesberts MG, Hout JHC, van den Keizer D, Köke AJA, Nitert L, Schiere S, Smeets RJEM, Thomassen-Hilgersom IL. Zorgstandaard chronische pijn. Leiden: Vereniging Samenwerkingsverband Pijnpatiënten naar één stem; 2017. Beschikbaar via: https://www.zorginzicht.nl/binaries/content/assets/zorginzicht/kwaliteitsinstrumenten/Zorgstandaard+Chronische+Pijn.pdf.
- Salathe CR, Melloh M, Crawford R, Scherrer S, Boos N, Elfering A. Treatment efficacy, clinical utility, and cost-effectiveness of multidisciplinary biopsychosocial rehabilitation treatments for persistent low back pain: a systematic review. Global Spine J. 2018;8(8):872-86.
- Schaafstra A, Spinnewijn W, Bons S, Borg M, Koes B, Ostelo R, Spijker-Huiges A, Burgers J, Bouma M, Verburg A. NHG-standaard lumbosacraal radiculair syndroom (tweede herziening). Huisarts Wet. 2015;58(6):308-20.
- van de Vijver P, van der Post K, Rosmalen K, Eyck M, Maiburg B, Kist J, van der Woude G, de Jong P. Competentieprofiel van de huisarts. Utrecht: Huisartsopleiding Nederland; 2016. Beschikbaar via: https://www.huisartsopleiding.nl/images/opleiding/Competentieprofiel_van_de_huisarts_2016.pdf.
- van Hartingsveldt M, Logister-Proost I, Kinébanian A. Beroepsprofiel ergotherapeut. Den Haag/Utrecht: Boom Lemma/Ergotherapie Nederland; 2010. Beschikbaar via: https://info.ergotherapie.nl/Beroepsprofielergotherapeut. Geraadpleegd op 14 januari 2021.
- van Tulder MW, Custer JWH, de Bie R, Hammelburg R, Hulshof CTJ, Kolnaar BGM, Kuijpers T, Ostelo RJWG, van Royen BJ, Sluiter A. Ketenzorgrichtlijn Aspecifieke Lage rugklachten. 2010. Beschikbaar via: https://www.nhg.org/sites/default/files/content/nhg_org/uploads/ketenzorgrichtlijn-aspecifieke-lage-rugklachten.pdf.
- Vereniging van Oefentherapeuten Cesar en Mensendieck (VvOCM). Beroepsprofiel Psychosomatisch oefentherapeut. Utrecht: VvOCM; 2018. Beschikbaar via: https://www.kwaliteitsregisterparamedici.nl/SiteAssets/Lists/InfoItem/AllItems/VvOCM%20Beroepsprofiel%20PSOT%202018.pdf.
- Vereniging van Oefentherapeuten Cesar en Mensendieck (VvOCM). Beroepsprofiel bekkenoefentherapeut. Utrecht: VvOCM; 2019a. Beschikbaar via: https://www.kwaliteitsregisterparamedici.nl/SiteAssets/Lists/InfoItem/AllItems/VvOCM%20Beroepsprofiel%20bekkenoefentherapeut%202019.pdf.
- Vereniging van Oefentherapeuten Cesar en Mensendieck (VvOCM). Beroepsprofiel Oefentherapeut. Utrecht:VvOCM; 2019b. Beschikbaar via: https://vvocm.nl/Oefentherapeut/Beroep/Beroepscode-Beroepsprofiel. Geraadpleegd op 14 januari 2021.
- Werkgroep Pijnrevalidatie Nederland (WPN). Medisch specialistische revalidatie bij chronische pijn aan het houdings- en bewegingsapparaat. Position paper. Utrecht: WPN; 2017.
- Zorginstituut Nederland (ZiN). Zinnige zorg – rapport screeningsfase Ziekten van het zenuwstelsel. Diemen: ZiN; 2018.
- Zorginstituut Nederland (ZiN). Zinnige zorg – verbetersignalement klachten vanuit de lage rug. Diemen: ZiN; 2021. Beschikbaar via: https://www.zorginstituutnederland.nl/werkagenda/publicaties/rapport/2021/04/13/zinnige-zorg-verbetersignalement-klachten-vanuit-de-lage-rug. Geraadpleegd op 13 april 2021.

